2. Вены большого круга
(Вены малого круга описаны с легочной артерией.)
Система венечной вены сердца (vena coronaria cordis)
Именем венечной вены сердца называется главный ствол всей системы вен сердца, в который все остальные вены впадают, как притоки в главный коллектор. Она начинается в виде небольшой ветви в нижнем конце перед--ней продольной борозды сердца, близ его верхушки. Направляется вверх вместе с лежащей в этой борозде ветвью левой венечной артерии и, достигнув поперечной борозды, заворачивает налево, обходит nosulc. transyersus левую сторону сердца и на задней стороне образует значительное утолщение, sinus coronarius cordis, который своим толстым концом впадает в правое предсердие около septum atriorum. На всем пути v. coronaria принимает в себя более мелкие вены - притоки; последние идут как из толщи стенок сердца, так и с поверхности его. Особенно крупные поверхностные вены, идущие снизу вверх, лежат на левом крае сердца и на задней поверхности левого желудочка (v. ventriculi sin.); далее по задней продольной борозде восходит v. cordis media, которая впадает в sinus coronarius у самого конца его; наконец, здесь же впадает в венечную пазуху vena coronaria parva, которая лежит в правой половине поперечной борозды сердца и собирает свои корешки с задней и боковой стенок правого желудочка. Маленькие вены, возникающие на передней стенке правого желудочка, общего ствола не образуют, а впадают в atrium dextrum на протяжении поперечной борозды отдельными отверстиями - foramina venar. minim. (Thefresii).
Вены стенок предсердия нисходят сверху вниз и впадают в венечные вены; они очень мелки, за исключением одной - v. atrii posterior, которая лежит на границе между предсердиями по верхне-задней стороне их и впадает в конец венечного синуса сверху.
Вены сердца нигде не представляются двойными, т. е. каждой артерии соответствует одна вена. Клапаны встречаются только в крупных стволах и малочисленны.
Вены сердца, через посредство мелких венозных сплетений, заложенных в adventitia аорты и легочной артерии, стоят в связи с венами диафрагмы, и потому нужно допустить возможность коллатерального оттока крови от стенок сердца в случае затруднения на главном пути, т. е. в отверстии венечного синуса.
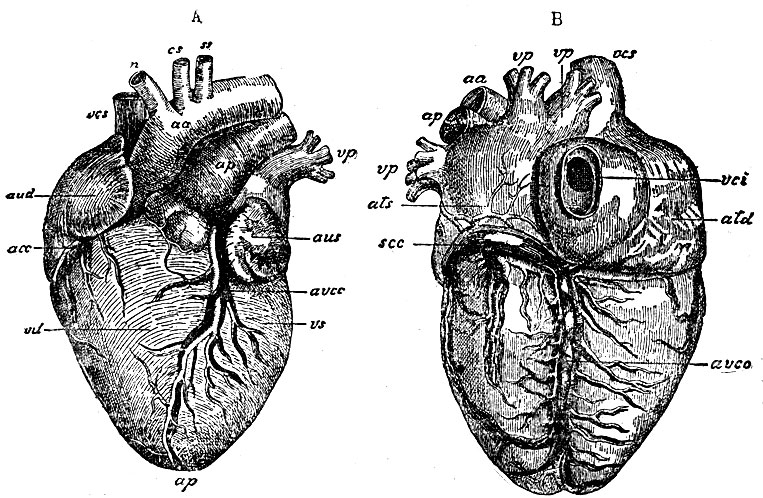
Рис. 47. А - вен передней поверхности сердца: avcc - передние ветви а. coronaria cordis sinistrae и начало венечной вены. В - вены задней поверхности сердца: avc - задняя продольная ветвь правой венечной артерии и vena cordis media; scc - sinus coronarius cordis
Система верхней полой вены (vena cava superior s. descendens)
Верхняя полая вена представляет толстый (2,5 см) и короткий ствол, который образуется из слияния двух безыменных, venae anonymae, позади места соединения хряща I правого ребра с рукояткой грудины. Каждая из безыменных вен слагается в свою очередь из подключичной и яремной вен и отсюда получает название v. anonyma. Так как место слияния подключичной и яремной вен находится симметрично на обеих сторонах, позади ключицы, у места прикрепления к ней наружной ножки m. sterno-cleido-mastoidei, а Точка соединения обеих безыменных вен лежит вправо от средней линии, то левая v. anonyma длиннее правой. Ствол v. cavae, идя вниз, заложенный между корнем правого легкого и зобной железой, впадает в правое предсердие на уровне второго межреберного промежутка (правой стороны). Кровь, которую эта вена изливает в сердце, приносится многочисленными периферическими венами (ветвями или корнями вены), которые можно разделить на три группы: 1) вены головы и шеи, 2) вены верхней конечности, 3) вены грудных и брюшных стенок. Каждая из этих территорий представляет почти изолированную группу сосудов, которые перед впадением в полую вену соединяются или в один, или в немногие крупные стволы. Поэтому при описании удобно придерживаться этого подразделения системы на три территории и в каждой из них проследить вены, начиная от периферии к центру, по направлению тока крови.
1. Вены головы и шеи. В этой области, как почти везде, вены распадаются на две группы - глубокие и подкожные. Вены эти анастомозируют друге другом, но все-таки имеют некоторую, самостоятельность. Затем в каждой из них можно различить еще несколько второстепенных систем, из которых каждая представляет один конечный ствол (коллектор) и известное число корней или притоков, несущих в него кровь и занимающих большую или меньшую область.
Глубокие вены. В числе глубоких вен первенствующее место по обширности области распространения корней и толщине главного коллектора принадлежит системе общей яремной вены.
Система общей яремной вены, а) Самыми отдаленными корешками ее являются мозговые вены. Мелкие вены, соответствующие концевым артериям вещества мозга, выходят на поверхность его под прямыми углами и "слагаются здесь в более крупные стволы, заложенные в толщу мягкой оболочки, будет ли то оболочка, покрывающая наружную поверхность, или образующая так называемые сосудистые сплетения желудочков. Эти вены мягкой оболочки местами соответствуют артериям, расположенным вместе с ними в толще этой оболочки, местами идут независимо от них. На пути вены анастомозируют между собой. По направлению можно различить три группы вен мягкой оболочки (Browning): группа вен верхней и внутренней поверхности полушария мозга, которые направляются от окружности к средней линии и вливаются в большую и малую серповидные пазухи твердой мозговой оболочки. Группа вен нижней поверхности; здесь вены затылочных долей и мозжечка направляются частью к поперечной, частью к каменистым пазухам твердой оболочки; вены же височной и лобной долей мозга, с нижней и наружной поверхности их, направляются по преимуществу к сильвиевой яме и здесь впадают в пещеристую пазуху и так называемый sinus parvae, т. е. вену твердой оболочки, идущую вдоль малого крыла основной кости; вена эта в свою очередь изливается в sinus cavefnosus. Третья группа вен заложена в сосудистых сплетениях боковых желудочков; все эти вены слагаются в один короткий непарный ствол, vena magna Galeni, который выходит из-под заднего края (splenium) мозолистого тела и тотчас вливается в место соединения малой серповидной и прямой пазухи твердой оболочки.
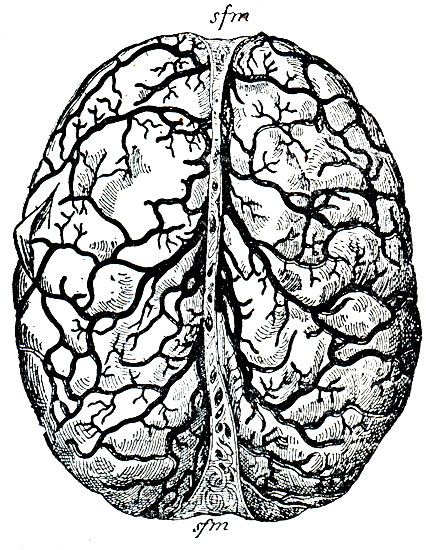
Рис. 48. Вены мягкой оболочки мозга; группа верхней и внутренней поверхности полушарий, имеющая коллектором sinus falciformis major (sfm). Пазуха эта вскрыта во всю длину, на дне ее видны отверстия впадающих в нее вен
б) Вены и пазухи твердой мозговой оболочки. Здесь вены сопровождают разветвления артерий по две на каждую артерию. Главной из них является v. meningea media, которая выходит из черепа через forr. spinosum et ovale и вливается в глубокие вены лица. Но, кроме этих вен, несущих кровь от твердой оболочки собственно, в ее толще расположены так называемые пазухи или восприемники, которые принимают в себя вены мягкой оболочки (мозга), глазничную вену и вены губчатого вещества черепных костей и слухового лабиринта.
Таких пазух в твердой оболочке насчитывают восемь. Они отличаются от вен вообще тем, что, будучи заложены в ткань туго натянутой твердой оболочки мозга, неспособны спадаться и этим свойством играют, без сомнения, важную роль в механизме кровообращения внутри черепа, представляя всегда свободный путь крови, притекающей в них из массы мозга.
Большая серповидная пазуха sinus falciformis (s. sagittalis [BNA]) major, s. longitudinalis superior (fmj, рис. 49), расположена по средней линии в сагиттальном направлении и заключена в основании большого серповидного отростка твердой оболочки мозга. Передний тонкий конец ее через for. coecum решетчатой кости в детском возрасте анастомозирует с венами слизистой оболочки полости носа. На пути назад она принимает в себя вены верхней поверхности полушарий мозга и, постепенно утолщаясь, оканчивается около protuberantia occipitalis int. в другую так называемую поперечную пазуху.
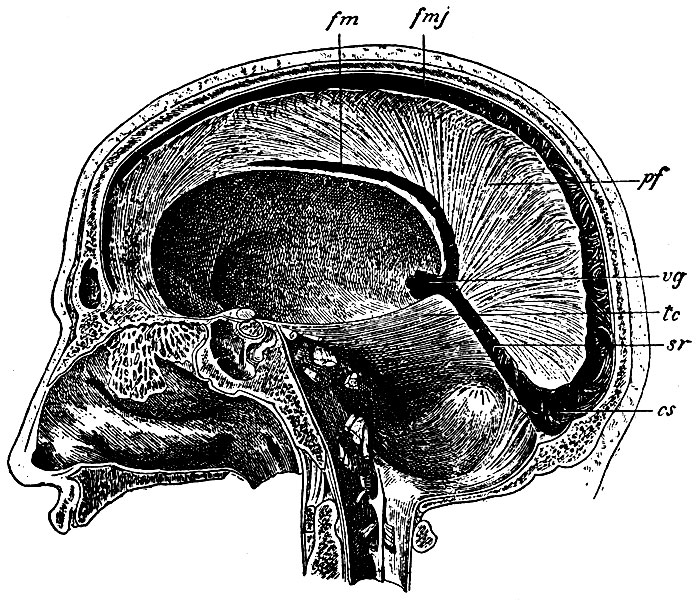
Рис. 49. Сагиттальный разрез черепа. pf - большой серповидный отросток твердой мозговой оболочки; tc - мозжечковый намет; fmj - sinus falciformis major; fm - sinus falciformis minor; vg - v. magna Galeni; sr - sinus rectus; cs - confluens sinuum
Малая серповидная пазуха, sinus falciformis (s. sagittalis [BNA] minor (fm), идет параллельно предыдущей, заложенная в свободном крае большого серповидного отростка. Просвет этой пазухи круглый (большая имеет треугольное сечение); задний ее конец, продолжаясь по линии соединения серповидного отростка с мозжечковым наметом, носит название прямой пазухи.
Прямая пазуха, sinus rectus (sr), представляет продолжение предыдущей; заложена, как сказано, в Толщу твердой оболочки по линии соединения большого серповидного отростка с мозжечковым наметом. В передний конец ее, кроме малой серповидной пазухи, впадает большая вена, несущая кровь из сосудистых сплетений мозга и от коры мозга, из окрестностей corporis callosi (Testut), так называемая vena magna Galeni (vg). Задним концом sinus rectus впадает вместе с большим серповидным в поперечную пазуху.
Пещеристая пазуха, sinus cavernosus (sc, рис.50), расположена на боковой поверхности турецкого седла основной кости. Эта пазуха имеет много особенностей в форме и устройстве. Во-первых, она не представляет канала, а скорее имеет вид неправильной маленькой коробки, лежащей на корне большого крыла основной кости и выполняющей тот промежуток, который имеется на скелетированной кости между боковым краем спинки турецкого седла и корнем малого крыла основной кости, обнимая собой проходящую здесь a. carotidem internam. Полость этой пазухи пронизана во всех направлениях пучками соединительной ткани так, что получает сходство с пещеристой тканью (отсюда и название ее - sinus cavernosus). Кроме сонной артерии, сквозь пазуху, именно в толще ее наружной стенки, проходят нервы глазницы. Правая и левая пещеристые пазухи соединены между собой двумя поперечными анастомозами, лежащими в углублении турецкого седла, впереди и позади придатка мозга. Таким образом, из двух пещеристых пазух и двух поперечных анастомозов образуется венозный круг - sinus circularisRidleyi (cR), соответствующий по положению артериальному виллизиеву кружку, который лежит над пазухой, в пространстве между паутинной и мягкой оболочками мозга (так называемое подпаутинное пространство). Пещеристая пазуха принимает в себя вены нижней поверхности лобной и височной долей мозга и большую глазничную вену (см. отдел об органах чувств).
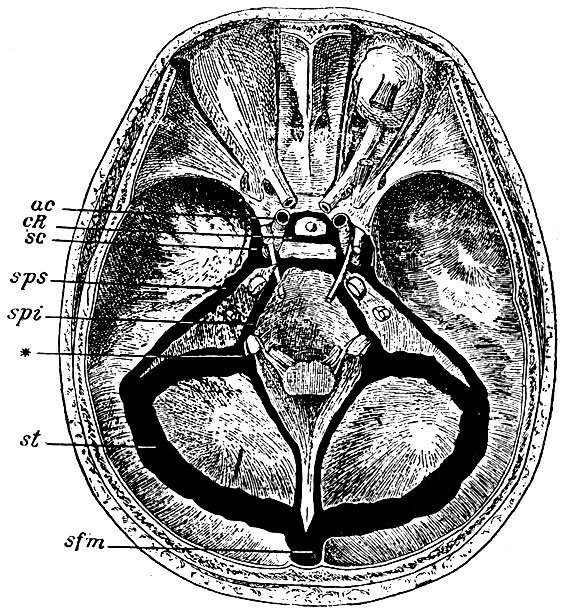
Рис. 50. Венозные пазухи твердой оболочки мозга на основании черепа. Полость пазух открыта. sc - sinus cavernosus; cR - circulus venosus Ridleyi; sps - sinus petrosus superior; spi - sinus petrosus inferior; st - sinus transversus; sfm - конец большой серповидной пазухи (sinus falciformis major); * - конец поперечной пазухи, выходящей из черепа через for. jugulare; ac - a. carotis interna по выходе из пещеристой пазухи
Верхняя и нижняя каменистые пазухи, sinus petrosi superior et inferior (sps, spi, рис. 50). Первая из них, начавшись из пещеристой пазухи, тянется по верхней грани пирамиды височной кости; вторая, начавшись там же, идет по шву между пирамидой височной и затылочной гостью. Задними концами обе пазухи впадают в sinus trans versus, первая - у места поворота его вниз, вторая - уже по выходе поперечной пазухи из яремной дыры. Передние концы нижних каменистых пазух соединены значительным анастомозом, лежащим на задней стороне спинки турецкого седла. Каменистые пазухи принимают в себя некоторые вены нижней поверхности полушарий мозга, а также мелкие вены слухового лабиринта, которые выходят через meatus acusticus int., aquaeductus vestibuli et aquaed. cochleae и через другие отверстия пирамиды.
Затылочная пазуха, sinus occipitalis, представляет венозное кольцо, окружающее затылочную дыру, гомологичное венозным кольцам позвоночного канала (см. ниже). Sinus occipitalis соединяется двумя тонкими венами, лежащими по сторонам нижней части вертикальной ветви eminentiae Cruciatae затылочной кости (здесь прикрепляется так называемый малый серповидный отросток твердой оболочки мозга) с поперечной пазухой. С другой стороны она анастомозирует с нижней каменистой пазухой.
Поперечная пазуха, sinus transversus (st), толще всех остальных, расположена в поперечном желобке крестообразного возвышения затылочной кости (в краю мозжечкового намета). Боковые концы ее у краев затылочной чешуи загибаются вниз и сбегают каждый по fossa sigmoidea сосцевидной части височной кости до foramen jugulare, через которую выходят из черепа, представляя начало venae jugularis internae. Sinus transversus играет в черепе роль главного коллектора, в который другие пазухи изливаются (в середину ее впадают sin. falciformis maj., rectus et occipitalis; в концы sin. petros. sup. et inf.). Кроме того, в нее впадают вены нижней поверхности затылочной доли полушария мозга, верхней и нижней поверхности мозжечка. Правая половина ее и правая яремная вена, в которую она исходит, всегда толще, чем соответствующие левые; явление это приводят в связь с меньшей извилистостью пути для крови по правой яремной вене сравнительно с левой (см. безыменные вены).
Кроме пазух и вен, сопровождающих артерии твердой мозговой оболочки, в ее толще местами заложены венозные каналы, которые представляют продолжение вен мягкой оболочки, направляются к пазухам, но ранее впадения проходят некоторое пространство в толще твердой оболочки; такие венозные каналы встречаются но преимуществу в мозжечковом намете и большом серповидном отростке. Такой же характер носит так называемый sinus alae parvae, идущий по длине края малого крыла основной кости. Наконец, в твердой оболочке, покрывающей основание черепа, находится сплетение венозных каналов, так называемое plexus basilaris, которое слагается по преимуществу из вен губчатого вещества костей основания черепа и изливается в sinus cavernosus и обе каменистые пазухи.
Пазухи твердой мозговой оболочки изливают главное количество своей крови во внутренние яремные вены. Но это не единственный путь для оттока крови из полости черепа; существуют и коллатеральные пути, которые дополняют, а иногда могут и заменить до некоторой степени яремные вены. Такими побочными путями для оттока крови из черепа является, во-первых, уже упомянутый выше анастомоз переднего конца sin. falciformis с венами носовой полости (существует только в детском возрасте), во-вторых, так называемые emissarii Santorini, проходящие через foramen mastoideum, for. condyloideum posterius и tor. parietale и соединяющие пазухи с наружными венами головы. Первый из них почти постоянен; второй и в особенности третий часто отсутствуют. Далее эту же роль играют: а) анастомоз затылочной пазухи с венозным сплетением позвоночного канала и б) глазничная вена, которая своими передними ветвями соединяется у края глазницы с лицевыми венами. Наконец, в этом же смысле функционируют, хотя и в очень незначительной степени, маленькие вены, сопровождающие все черепные нервы в их Отверстиях, а также вены, идущие сквозь хрящ foraminis laceri anterioris и продолжение пещеристой пазухи, одевающее сонную артерию в ее костном канале. Vena meningea media, имеющая анастомозы с пазухами, также должна быть причислена к коллатеральным путям черепа.
Vena jugularis interna, внутренняя яремная вена (ji, рис. 51), представляет продолжение поперечной пазухи твердой мозговой оболочки. Выходя через foramen jugulare, она образует в нем утолщение - bulbus venae jugularis superior; под основанием черепа она ложится снаружи и несколько сзади внутренней сонной артерии и спускается таким образом вниз. Начиная от места соединения с общей лицевой веной (см. ниже) на уровне угла нижней челюсти, она получает название общей яремной вены.
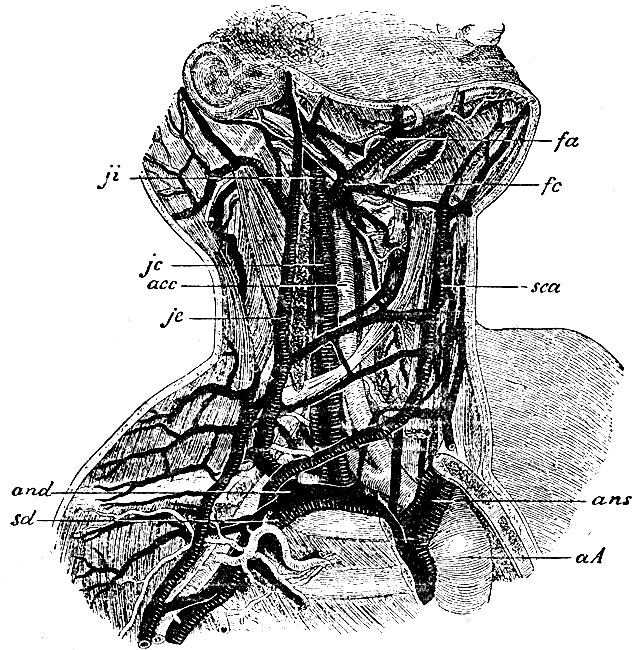
Рис. 51. Подкожные и глубокие вены шеи. fi - v. jugularis interna; fa - v. facialis anterior, fc - v. facialis cojnmunis; jc - v. jugularis communis; acc - a. carotis communis; je - v. jugularis externa; sca - y. jugularis anterior (s. subcut. colli ant.); and - v. anonyma dextra; sd - v. subelavia dextra; ans - v. anonyma sinistra; aA - arcus aortae
Vena jugularis communis (jc, рис. 51) образуется из соединения внутренней яремной и общей лицевой и, вследствие этого, имеет диаметр, значительно больший, чем v. jugularis interna, продолжение которой она представляет. Лежит на наружной стороне общей сонной артерии (v. jug. comm. образуется приблизительно на уровне разделения a. carotidis comm.) и в таком положении спускается через всю шею, покрывая mm. sterno-cleido-mastoideo et omohyoideo; позади грудинного конца ключицы v. jug. communis оканчивается, соединяясь с подключичной веной. Нижний конец ее перед впадением представляет веретенообразное расширение большей или меньшей величины - bulbus inferior v. jug., которое образуется оттого, что выше этого места в вене помещается один или два клапана, задерживающие кровь при каждой систоле правого предсердии, когда кровь образует в яремной вене кратковременный обратный ток. Vena jugularis int. и продолжение ее, v. jugularis communis, представляют главный ствол системы глубоких вен шеи; они принимают в себя многие вены, соответствующие ветвям a. carotidis externae, а именно:
а) Venae pharyngeae; вены на стенках глотки носят характер сплетения, исходные стволы которого впадают в v. jugul. internam.
б) Vena facialis posterior (fp., рис. 53); собирая вены языка, мягкого неба, миндалевидной и подъязычной желез, ствол этой вены слагается окончательно под углом нижней челюсти и, выйдя из-под него, встречается с передней лицевой веной.
Из вен языка следует отметить очень крупную v. sublingualem s. raninam, которая лежит вместе с соименной артерией и ductus Whartoniany между m. genioglossus и подъязычной железой. Она видна у живого человека на нижней поверхности языка сквозь слизистую оболочку и может быть поранена при надрезании уздечки языка. Для защиты этой вены при названной операции и существует прорезанная пластинка, помещаемая обыкновенно на конце желобоватого зонда, в качестве рукоятки.
в) Vena facialis anterior (fa) соответствует разветвлениям на лице a. maxillaris externae. У краев глазницы ее корни анастомозируют с vena ophthalmica, а на корне носа и виске - с поверхностными венами головы. Главный ствол лицевой сети вен, которому и присваивается собственно название v. facialis ant., слагается окончательно у переднего края m. niasseteri; сопровождая a. maxillarem externam, она перегибается через край нижней челюсти и направляется назад. Под углом mandibulae она встречается с задней лицевой веной. Из слияния их образуется vena facialis communis (fc, рис. 51), довольно толстый и короткий ствол, который направляется под m. stylo-hyoideus, потом под m. sternocleido-mastoideus и там соединяется с v. jugularis interna. От этого соединения, как сказано выше, начинается общая яремная вена.
г) Vena thyreoidea superior выходит несколькими корешками из бокового края щитовидной железы и, образовав коротенький ствол, вливается в общую яремную вену на уровне гортани (или в vena facialis communis).
Кроме описанной тотчас системы, конечным стволом которой является vena jugularis communis, на шее можно различить еще две независимые системы глубоких вен, уже гораздо меньшего распространения. Это: а) система глубокой шейной и б) система нижней щитовидной вены.
а) Venacervicalis profunda, глубокая шейная вена, и vena vertebralis, позвоночная вена. В спинномозговом канале, аналогично полости черепа, имеется ряд пазух, которые расположены между костями и твердой мозговой оболочкой (dura mater spinalis). Но так как здесь dura mater не сращена с костями, а отделена от них слоем рыхлой клетчатки, то и пазухи не заложены в ткань твердой оболочки, как черепные, а лежат в промежутке между periosteum костей и dura mater, окруженные рыхлой клетчаткой. Поэтому они не обладают свойством, присущим черепным пазухам, - не спадаться; напротив, имея тонкие стенки, они легко спадаются, отчего и именуются просто внутренним венозным сплетением позвоночного канала. Сплетение это состоит из горизонтальных колец, соответствующих каждому позвонку (сегменту) и соединенных несколькими продольными анастомозами (стволами). Сосуды, образующие это сплетение, имеют значительный диаметр. Они принимают в себя вены спинного мозга и его оболочек и анастомозируют вверху с затылочной пазухой черепа (которая есть не что иное, как первое сегментальное кольцо позвоночного сплетения). Отток крови из этого сплетения происходит через широкие анастомозы, идущие через foramina intervertebralia к венам, находящимся на поверхности позвонков. Эти последние имеют также вид сплетения; это - наружное сплетение позвоночника, состоящее также из сегментальных колец и продольных анастомозов. Вверху, у чешуи затылочной кости, сплетение это особенно богато и распространяется в стороны до сосцевидного отростка, где содержит целый клубок вен (plexus retro-mastoideus Свияженинова, которое принимает в себя emissarium mastoideum). Это наружное сплетение позвоночника заложено между m. semispinalis colli и короткими мышцами позвонков. Шейная часть* венозных сплетений позвоночника имеет два отводящих ствола или коллектора (с каждой стороны): это - v. vertebralis и vena cervicalis profunda. Первая сопровождает a. vertebralem по отверстиям поперечных отростков шейных позвонков и в верхней части также имеет вид сплетения, а начиная от III позвонка, превращается в один (или два) ствол, который по выходе из отверстия шестого шейного позвонка соединяется с другим отводящим сосудом позвоночного сплетения - v. cervicalis profunda. Последняя вена, более толстая, чем v. vertebralis, начинается из сплетения затылочной кости, спускается по задней поверхности поперечных отростков (принимая в себя анастомозы от сплетения). Затем, обогнув снизу proc. transversum VII шейного позвонка, соединяется с v. vertebrali; пройдя над a. subclavia вперед, общий конец их вливается в v. anonymam.
* (Грудная, поясничная и прочие части позвоночных венозных сплетений имеют исток в соответствующие межреберные, поясничные и крестцовые вены.)
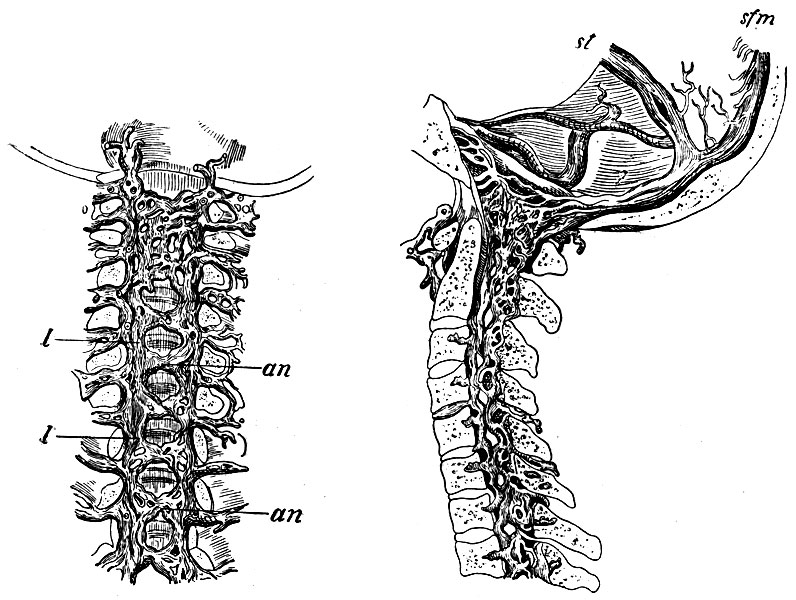
Рис. 52. А - венозное сплетение позвоночного канала: an, an - сегментальные кольца сплетения; l, l - продольные анастомозы между ними. В - венозное сплетение позвоночного канала и связь его с пазухами твердой оболочки головного мозга: sfm - sinus falciformis major; st - sinus transversus
б) Venathyreoidea inferior, нижняя щитовидная вена. Система нижней, щитовидной вены занимает очень незначительную область. Корешки ее собираются из нижней части щитовидной железы, дыхательного горла и пищевода и, соединяясь, образуют сплетение, заложенное между trachea и мышцами, ее покрывающими (mm. stylo-hyoid. et stylo-thyreoid.). Отводящий ствол (на каждой стороне) слагается у нижнего края сплетения и вливается: правый - в угол соединения правой и левой безыменных вен, а левый - в левую безыменную. Это сплетение неизбежно ранится при трахеотомии и причиняет иногда обильное кровотечение, замедляющее эту операцию.
Подкожные вены головы и шеи. В этой группе вен можно также различить несколько систем с определенной группой корешков или ветвей и главным коллектором в каждой. И здесь эти системы соединяются друг с другом своими ветвями в целую сеть, а также анастомозируют с глубокими венами, но всегда можно определить, к какой системе принадлежит данная группа ветвей.
а) Vena jugularis externa, наружная яремная вена (je, рис. 53). Система ее больше других. В состав ее входят все разветвления вен сопровождающих ветви a. temporalis (по одной на каждую артерию), или, выражаясь иначе, v. temporalis с ее ветвями. Ствол v. temporalis слагается окончательно перед уходом и сопровождает соименную артерию. Несколько ниже наружного слухового прохода в нее сзади впадает v. auricularis posterior, также сопровождающая соименную артерию. Еще ниже, приблизительно на уровне угла нижней челюсти, впадает v. occipitalis. Эта последняя, лежа на затылке под кожей, у заднего края m. sterno-cleido-mastoidei уходит в глубину и соединяется с упомянутым выше plexus retromastoideus Свияженинова. Затем, пройдя под m. sterno-cleido-mastoid., у переднего края его впадает в ствол У. temporalis. Отсюда v. temporalis получает название наружной яремной вены, v. jugularis externa: она ложится между fascia colli и m-lo platysma и, пересекая наискось (спереди назад) m. sterno-cleido-mastoideum, спускается к ключице, позади которой изливается в подключичную вену. На пути через шею она принимает в себя еще подкожные ветви от боковой поверхности шеи.
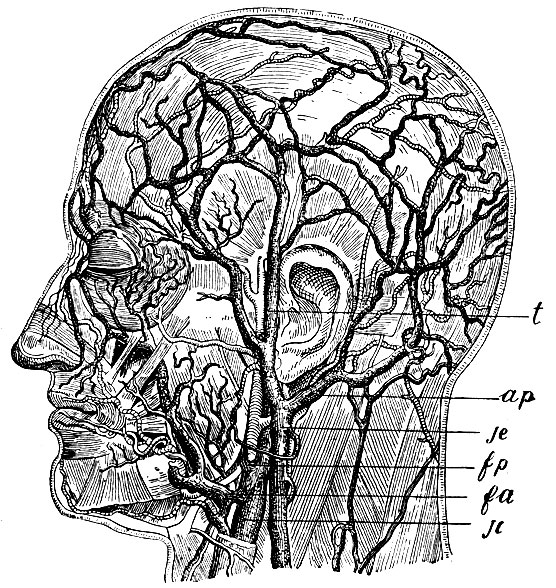
Рис. 53. t - vena temporalis: ap - v. auricularis posterior; je - v. jugulans externa (posterior); fp - v. facialis posterior; fa - v. facialis anterior; jc - v. jugulans communis
б) Vena jugularis anterior, передняя яремная, вена. Подкожная сеть вен на передней поверхности шеи, анастомозирующая у края нижней челюсти с лицевыми венами, а по сторонам - с ветвями наружной яремной вены, выделяет из себя на половине высоты шеи два ствола (правый и левый), размером меньше, чем v. jug. ext., которым и присваивается название v. jugulares anteriores. Они спускаются вниз и позади грудинных концов: ключиц впадают в поверхностную венозную дугу (arcus venosus juguli), соединяющую обе подключичные вены.
На средней линии шеи из той же венозной сети иногда выделяется еще непарный ствол - v. mediana colli, которая впадает тоже в венозную дугу позади рукоятки грудины. Vena mediana colli непостоянна.
II. Вены верхней конечности и плечевого пояса. В этой области все вены сливаются в один общий коллектор - подключичную вену, v. subclavia, один из корней безыменной вены. В периферической же сети вены распадаются на две системы - глубоких и подкожных вен, которые хотя и анастомозируют друг с другом, но в своем расположении совершенно самостоятельны.
Глубокие вены верхней конечности. Эти вены, на конечности собственно, сопровождают артерии по две каждую (исключая тыльную сторону кисти и пальцев, где глубокие вены не всегда двойные); лежат они плотно по сторонам артерий и потому отдельного описания не требуют. Названия их заимствуются от названия артерий с прибавкой обозначения положения вены относительно артерии, так, например, v. radialis interna et externa, v. brachialis interna et externa и т. д. Начиная от подмышечной впадины, двойственность вен у главной артерии (a. axillaris) прекращается: отсюда постепенно начинает слагаться одна конечная вена всей области, которая будет описана ниже (хотя она и принадлежит к числу глубоких вен).
Подкожные вены верхней конечности. Эти вены везде имеют характер сети, в которой местами обособляются более крупные стволы, играющие роль главных русл для крови данной области. На различных отделах конечности направление этих главных стволов различно: они, видимо, обходят места, подвергающиеся чаще внешнему давлению, и направляются в стороны, более свободные. Так, на ручной кисти они сосредоточены по преимуществу на тыльной стороне, которая реже подвергается внешнему давлению при работе рукой. На предплечье и плече, наоборот, главные стволы и более густая сеть расположены на ладонной стороне, на которую тыльные вены отовсюду устремляются. Подкожная сеть ладони представляет третий слой вен этой области, так как глубокие вены, сопровождающие артерии, расположены в два слоя (с поверхностной и глубокой артериальной дугой). Сеть эта состоит из очень тоненьких стволов и очень редка; она распространяется и на пальцы, но и там носит тот же характер. По краям aponeurosis palmaris она анастомозирует с глубокими венами. Главные исходные стволики ее направляются в промежутках между пальцев в, тыльную сеть кисти, а с другой стороны, переходя через запястье, впадают в ладонную сеть предплечья.
На тыльной стороне кисти подкожная сеть состоит из более крупных вед, расположение которых хотя и не совсем постоянно, но всегда держится определенного плана (Braune). На пальцах вены обходят по сторонам суставы фаланг; над пястно-фаланговыми суставами образуются дуги, в вершины которых и впадают стволики сети. Концы этих дуг соединяются в промежутках между суставами и продолжаются в стволики, лежащие вдоль межкостных пространств. Эти стволики иногда просто анастомозируют между собой и образуют неправильную сеть, иногда же впадают в большую венозную дугу, лежащую поперек тыла пясти, на середине ее; один из концов этой дуги в первом межкостном пространстве образует значительный ствол - v. cephalica pollicis; другой ее конец в четвертом межкостном промежутке образует так называемую вену здоровку, v. salvatella. Обе названные вены, а также еще один-два стволика, исходящих из вогнутой стороны дуги, переходят в тыльную сеть предплечья.
В нижней части предплечья сеть подкожных вен довольно равномерно распределена по тыльной и ладонной сторонам; но и здесь уже в тыльной сети вен начинают выделяться своей толщиной два ствола, представляющие продолжение названных выше вен кисти (v. cephal., poll, et v. salvatella). Ствол, представляющий продолжение venae salvatellae, называемый vena basilica (b, рис. 54), на соединении нижней трети предплечья со средней, огибает локтевой край члена и переходит на ладонную сторону; поднимаясь здесь кверху, вдоль локтевого края, v. basilica через локтевую складку достигает внутреннего края m. bicipitis и, следуя ему, доходит до подмышечной впадины, где сквозь фасцию вливается в глубокую v. axillarem. На середине плеча v. basilica имеет постоянный и широкий анастомоз с глубокой плечевой веной, отчего верхняя ее часть нередко бывает значительно тоньше. По всему пути она принимает в себя боковые ветви. Продолжение v. cephalicae pollicis на предплечье получает название v. cephalica antibrachii (с); почти на том же месте, где предыдущая, v. cephalica перегибается через лучевой край предплечья на ладонную сторону и, следуя вдоль луча, достигает на плече наружного края m. bicipitis. Пройдя до прикрепления m. deltoidei, она поворачивает по переднему его краю и вблизи ключицы впадает в venam subclavian сквозь фасцию и щель между m. deltoideus et m. pectoralis major. Кроме этих двух крупных стволов, на середине длины предплечья (ладонная сторона) из сети вен выделяется еще третий ствол (иногда двойной), так называемая v. mediana antibrachii (m), которая поднимается до локтевого сгиба по средней линии и здесь дает широкий и постоянный анастомоз к глубоким венам. Затем делится на ветви, которые, расходясь в стороны и следуя по дну локтевой складки, охватывают вилообразно нижний конец m. bicipitis. У краев этого мускула одна из ветвей впадает в v. cephalicam, другая - в v. basilicam; поэтому первая называется v. mediana cephalica, вторая - v. mediana. basilica.
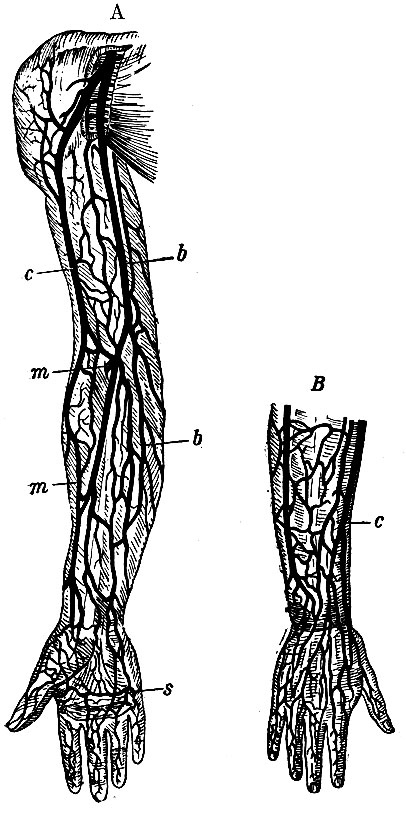
Рис. 54. Подкожные вены верхней конечности. А - ладонная поверхность; В - тыльная; s - подкожная сеть вен на ладони; b - vena basilica; с - v. cephalica; m - v. mediana
Нередко встречается другое видоизменение формы v. medianae: на середине предплечья сеть вен не выделяет из себя ствола, преобладающего по толщине, а исходит кверху в несколько равных и нетолстых ветвей, которые впадают в один поперечный анастомоз, соединяющий vv. cephalicam et basilicam на уровне локтевого сгиба: ствол этот лежит, впрочем, не совсем поперечно, а наискось, снаружи внутрь и снизу вверх, по направлению внутреннего колена V-образной локтевой складки. В таких случаях название v. mediana присваивают этому поперечному анастомозу.
Эти и другие часто встречающиеся вариации расположения подкожных вен верхней конечности происходят вследствие различного направления, которое принимает развитие вен в позднейшие периоды утробной жизни и первое время внеутробной жизни. Первоначальное же расположение вен у зародыша всегда бывает одинаково (Bardeleben). Словом, процесс развития венозных вариаций совершенно аналогичен описанному выше способу образования артериальных аномалий.
Vena mediana basilica et v. mediana cephalica важны потому, что представляют единственное употребляемое теперь* место для общего кровопускания. Причина этому - легкость отыскивания этих вен, даже у особей очень жирных, у которых подкожные вены видны плохо. В локтевой же складке, где лежат ветви у. medianae, жир в большом количестве никогда не отлагается и кожа тонка, отчего вены просвечивают сквозь нее. Удобнее для вскрытия, как более крупная, v. mediana basilica, но вскрытие ее сопряжено с опасностью ранения a. brachialis, которая лежит под ней и отделяется только фасцией, именно утолщенной ее частью, называемой laeertus fibrosus m. bicipitis. Для избежания этого опасного соседства советуют вскрывать venam medianam cephalicam.
* (Древняя медицина применяла кровопускание из различных вен и даже артерий, смотря по болезни. Теперь, зная, что кровопускание из каждого сосуда имеет одинаковое" значение, применяют только вскрытие v. medianae.)
Все вены верхней конечности снабжены многочисленными клапанами, которые облегчают течение крови в направлении против действия тяжести.
Vena axillaris, подмышечная вена. Подмышечная или подкрыльцовая вена сопровождает соименную артерию, лежа на передне-внутренней стороне ее. Эта вена слагается у нижнего края m. pectoralis majoris (передняя стенка fossae axillaris) из двух глубоких плечевых вен и v. basilica; затем она принимает в себя вены, соответствующие ветвям a. axillaris, которые сходятся к главной вене со всех сторон (снизу, спереди и сзади) и, опутывая a. axillarem, сильно затрудняют к ней доступ при операции. Дойдя до ключицы, v. axillaris меняет название: она именуется отсюда подключичной веной, v. subclavia. Приняв в себя спереди v. cephalicam, подключичная вена проникает между ключицей и первым ребром, причем плотно прирастает к обеим костям, отчего здесь образуется в вене присасывающий аппарат (см. общее описание кровеносных сосудов), действующий при движениях ключицы.
Vena subclavia, подключичная вена, представляющая общий путь для всей крови верхней конечности и плечевого пояса, перегибаясь через первое ребро, лежит впереди соименной артерии, но отделяется от нее передним лестничным мускулом (m. scalenus anticus), т. е. проходит впереди этого мускула. Тотчас после перехода через ребро v. subclavia принимает в себя сверху v. transversam colli (соответствует соименной артерии и a. transv. scapulae, затем v. jugularem externam et communem для образования безыменного ствола (v. anonyma).
III. Вены грудных и брюшных стенок. Все вены грудных и брюшных стенок сопровождают соответствующие им артерии и представляются частью двойными, частью единичными. В общем вся сеть их состоит из сегментальных колец, соединенных двумя (с каждой стороны) продольными стволами. Каждый венозный сегмент, соответствующий сегменту стенки туловища, состоит из двух колец: одно заложено на поверхности и внутри позвонка, т. е. сегмента животной трубки туловища, другое лежит в стенке растительной трубки туловища (на груди, в межреберных промежутках). Продольные стволы, собирающие кровь из сегментальных вен, несут ее главным образом в систему верхней полой вены; но нижние их концы (а также часть самих сегментальных вен) анастомозируют с системой нижней полой вены. Поэтому здесь часть сегментальных вен, именно поясничные вены, не будут описаны (так как они относятся к системе нижней полой вены).
Venae intercostales, межреберные вены, в единичном числе сопровождают соименные артерии, образуя в толще межреберных мышц полные полукруги с каждой стороны. Задние их концы, подходя к позвоночнику, принимают в себя v. spinales, т. е. анастомозы, идущие от колец позвоночного сплетения, устроенного в грудной части так же, как и в шейной (см. выше - vv. vertebralis et cervicalis profunda). Затем на правой стороне нижние десять межреберных вен впадают в один продольный ствол, представляющий их общий коллектор. Это:
Vena azygos, непарная вена (az, рис. 55). Ствол ее начинается в брюшной полости из особых веточек сегментальных поясничных вен; лежа на правой стороне поясничных позвонков, она восходит кверху и проникает в грудную полость между внутренней и средней ножками диафрагмы. Здесь она лежит также на позвоночнике, поверх межреберных артерий, и, дойдя до III грудного позвонка, поворачивает вперед, огибает сверху правый бронх и впадает в ствол верхней полой вены с задней его стороны. На повороте непарная вена анастомозирует с v. intercostali suprema (общий ствол, образующийся из двух верхних vv. intercostales и вливающийся отдельно в v. anonymam).
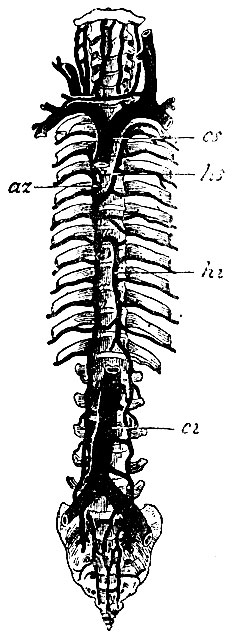
Рис. 55. az - vena azygos; hs - vena hemiazygos superior; hi - vena hemiazygos inferior; cs - v. cava superior; ci - v. cava inferior
Venae hemiazygos superior et inferior, верхняя и нижняя полунепарные вены (hs, hi, рис. 55), лежат на левой стороне позвоночника и вполне соответствуют непарной вене, т. е. представляют общий коллектор межреберных (и частью поясничных) вен. Разница только в том, что v. hemiazygos superior собирает кровь из 7 верхних межреберных вен, а v. hemiazygos inferior - из 5 нижних. На уровне VIII грудного позвонка они или соединяются, или отдельно одна от другой перегибаются через позвоночник слева направо (позади аорты) и вливаются в непарную вену. Впрочем, место впадения этих вен в непарную весьма непостоянно: оно находится то ниже, то выше. Очень часто также между концами верхней и нижней полунепарных вен, вливающихся в непарную отдельно, одна или две межреберные вены левой стороны впадают в непарную вену самостоятельно. Такой именно случай и представлен на рис. 55. Верхний конец верхней полунепарной вены анастомозирует с. v. anonyma (как на правой стороне v. intercostalis suprema).
Vena mammaria interna представляет передний продольный ствол венозной системы туловища. Она сопровождает соименную артерию и почти на всем протяжении представляется двойной; только в верхнем конце становится одиночною и впадает снизу в ствол venae anonymae своей стороны, позади хряща I ребра. В нее снизу впадают вены, соответствующие a. musculo-phrenica и а. epigastrica superior, а на пути - передние концы межреберных вен (соответствующих передним межреберным артериям). Vena epigastrica, представляющая только нижнюю часть venae mammariae, лежит, как и артерия, во влагалище прямой брюшной мышцы; она нижним концом анастомозирует с венами, сопровождающими a. epigastricam inferiorem и принадлежащими к системе нижней полой вены. (Этот анастомоз аналогичен соединению непарных вен с системой v. cavae inf.) Подкожная венозная сеть груди и живота состоит из вен, частью соответствующих прободающим ветвям a. mammaria и надчревных артерий; имеет исток частью в v. mammaria, частью в v. thoracica longa (а внизу в v. cruralis) (Braune). Подкожная сеть спины слабо развита и остается до сих пор не исследованной.
К системе верхней полой вены относятся некоторые вены грудных внутренностей, а именно: маленькие venae thymicae, pericardiacae et mediastinicae, которые отдельно впадают в стволы безыменных вен.
Система нижней полой вены (vena cava inferior s. ascendens)
Нижняя полая вена (vca, рис. 56) представляет ствол еще более толстый, чем верхняя. Она образуется из слияния двух общих подвздошных вен (vv. iliacae communes) на уровне нижнего края IV поясничного позвонка (место деления аорты на aa. iliacae comm.) и восходит по передней поверхности позвоночника вверх до диафрагмы, лежа рядом (справа) с аортой. Только вверху сосуды несколько расходятся, так как v. cava залегает в заднем краю печени против правой продольной борозды ее, а аорта держится срединного положения. Пройдя foramen quadrilaterum диафрагмы, v. cava впадает в заднюю (вернее, нижнюю) стенку правого предсердия. Два корня, из которых слагается v. cava, vv. iliacae communes, представляют общие отводящие стволы для вен нижних конечностей и таза. Они образуются перед крестцово-подвздошным сочленением и позади разветвления a. iliacae communis. Затем направляются к месту слияния, лежа не одинаково на правой и левой сторонах. На левой стороне v. iliaca communis идет снутри соответствующей артерии и затем перекрещивает сзади начало правой общей подвздошной артерии. На правой стороне v. iliaca communis проходит позади соответствующей артерии наискось снутри кнаружи. Место соединения обеих вен находится под корнем a. iliacae dextrae.
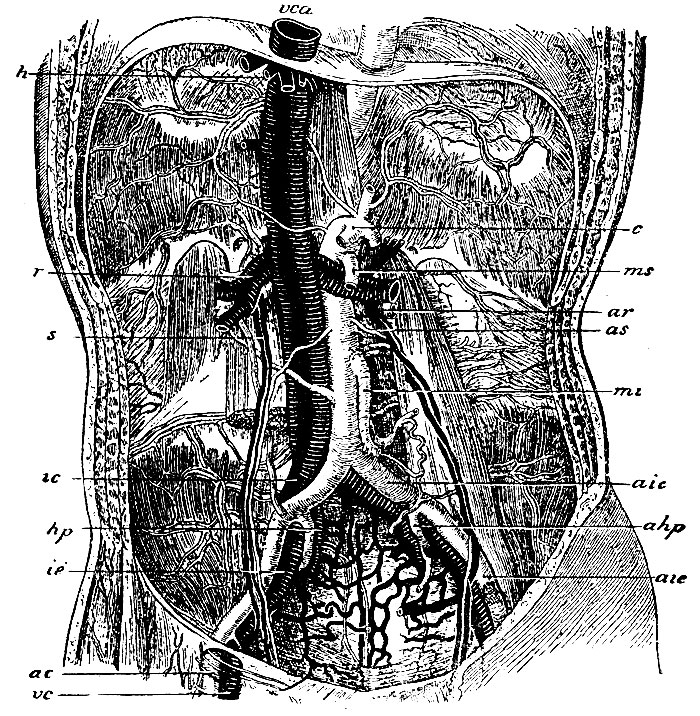
Рис. 56. vca - ствол восходящей (нижней) полой вены; h - venae hepaticae; r - v. renalis; s - vv. spermaticae; ic - v. iliaca communis; ie - v. iliaca externa; vc - v. cruralis; c - a. coeliaca; ms - a. mesenterica superior; ar - a. renalis; as - a. spermatica; mi - a. mesenterica inferior; aic - a. iliaca communis; ahp - a. hypogastriea; aie - a. iliaca externa; ac - a. cruralis
Разветвления нижней полой вены могут быть разделены на четыре трудны, которые на периферии анастомозируют друг с другом, но явственно самостоятельны и обладают каждая одним или немногими конечными стволами, или коллекторами. Это: 1)вены задней брюшной стенки (части) и парных брюшных внутренностей; 2) вены непарных брюшных внутренностей, т. е. пищеварительного канала, печени, поджелудочной железы и селезенки, иначе - тех органов, которые получают кровь из непарных ветвей аорты; 3) вены таза (стенок и большинства внутренностей); 4) вены нижней конечности и части передней брюшной стенки.
I. Вены парных брюшных внутренностей и задней брюшной стенки. Эти вены впадают в ствол нижней полой вены, по сторонам на ее пути в полости живота, и соответствуют парным ветвям брюшной аорты.
а) Venae renales, почечные вены (r, рис. 56), самые крупные во всей группе. Каждая вена выходит несколькими ветвями из ворот почки; тотчас по выходе все ветви соединяются в один ствол, который направляется горизонталь но к полой вене. Левая v. renalis несколько длиннее правой (так как v. cava лежит вправо от средней линии) и пересекает аорту спереди. Место впадения их в полую вену находится па уровне I поясничного позвонка.
б) Venae suprarenales, вены надпочечных желез, выйдя из hilus железы, левая v. suprarenalis направляется косо вниз и впадает в левую почечную вену; правая идет горизонтально и впадает в ствол полой вены.
в) Venae spermaticae internae, внутренние семенные вены (s), т. е. вены яичек у мужчин или яичников у женщин. У того и другого пола вначале (внизу) эти вены носят характер сплетения, окружающего соименную артерию (plexus pampiniformis). Такой вид они имеют в семенном канатике у мужчин и в широкой связке у женщин (рис. 60). Это сплетение у женщин без границы переходит в обильное плетение вен матки. Сопровождая a. spermaticam internam кверху, pl. pampiniformis становится беднее петлями и при впадении превращается в две вены (или даже в одну), которые на левой стороне вливаются обыкновенно в почечную вену, а на правой - чаще в ствол v. cavae inf.
г) Venae lumbales, поясничные вены, числом четыре (с каждой стороны), представляют сегментальные сосуды стенки брюшной полости, подобно межреберным венам груди. Сопровождая (по одной) a. lumbales, они впадают внутренними концами в ствол полой вены, но перед этим принимают в себя из межпозвоночных отверстий v. spinales, т. е. анастомозы от позвоночного сплетения (так же как межреберные вены); кроме истока в полую вену, кровь поясничных вен частью направляется в непарную и полунепарную вены, которые, как сказано выше, начинаются из поясничных вен особыми корешками, отходящими неподалеку от позвоночника.
д) Venae diaphragmaticae s. phrenicae inferiores сопровождают соименные артерии и впадают в ствол полой вены там, где она охвачена (отчасти) краем печени.
II. Вены непарных брюшных внутренностей или система воротной вены, vena portae. Эта система вен имеет в своем устройстве особенность, которая нигде больше не встречается. Особенность состоит в том, что общий ствол, который образуется из слияния вен желудка, кишок, поджелудочной железы и селезенки, так называемая воротная вена, направляется не прямо в полую вену, а в печень. В ее массе она вновь распадается на ветви и волосные сосуды, образующие густую сеть в дольках печени. Эта сеть капилляров вновь собирается в крупные стволы, которые уже изливаются в v. cavam. Таким образом, кровь, приносимая непарными ветвями аорты к перечисленным выше органам, проходит через волосные сосуды два раза: первый раз в кишечном канале, поджелудочной железе и селезенке, второй раз в печени. Воротная вена слагается из:
Vena mesenterica superior, верхней брыжеечной вены (ms, рис. 57), которая соответствует разветвлениям соименной артерии и заложена вместе с ними между листками брыжейки тонкой кишки. Главный ствол ее начинается у места соединения тонкой кишки с толстой и восходит кверху, лежа справа артерии, вдоль прикрепления корня брыжейки, и принимая на всем пути ветви из тонких кишок, а с другой стороны - от восходящей ободочной кишки (последние проходят под париетальной брюшиной, выстилающей дно правой брыжеечной пазухи); дойдя до pancreas, v. mesenterica проходит позади ее головки и соединяется там с нижней брыжеечной веной и венами желудка.
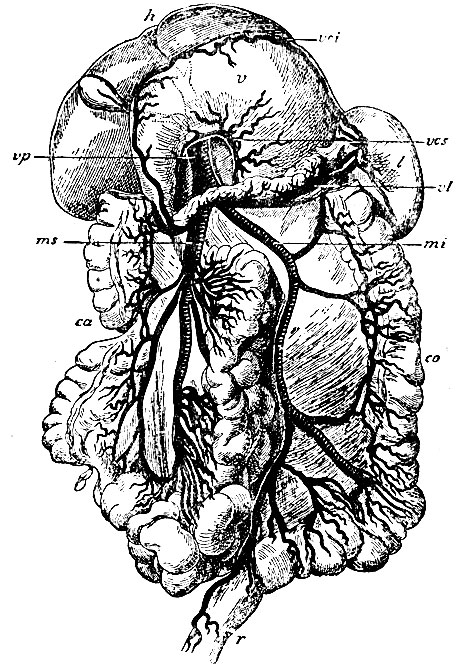
Рис. 57. Система воротной вены. vp - ствол v. portae; ms - v. mesenterica superior; mi - v. mesenterica inferior; vl - v. lienalis; vcs - v. coronaria ventriculi superior; vci - v. coronaria ventriculi inferior; h - печень, откинутая кверху; v - желудок, откинутый кверху; l - селезенка; ca - colon ascendens (col. transvers. вырезана); co - colon descendens; r - прямая кишка
Vena mesenterica inferior, нижняя брыжеечная вена (mi), также соответствует соименной артерии. Ствол ее возникает на прямой кишке из венозного сплетения последней (plexus naemorrhoidalis); затем, принимая слева ветви от flexura sigmoidea и colon descendens, a потом от colon transversum, восходит вверх по дну левой брыжеечной пазухи позади брюшины и, как предыдущая, подходит под головку pancreatis. Здесь, или приняв в себя предварительно venam lienalem, или отдельно, соединяется с верхней брыжеечной веной.
Vena lienalis s. splenica, селезеночная вена (vl), слагается из нескольких корешков, идущих из ворот селезенки и от дна желудка; затем проходит слева направо по верхнему краю поджелудочной железы, принимая в себя ее маленькие вены, и позади головки сливается с нижней брыжеечной или прямо со стволом воротной вены.
Venae gastricae s. coronariae ventriculi superior et inferior, верхняя и нижняя вены желудка (vcs, vci), в форме венозных дуг лежат вдоль малой и большой кривизн желудка. Левые их концы у дна желудка анастомозируют с корешками v. lienalis: правые вливаются позади головки pancreatis, нижняя - в верхнюю брыжеечную вену, верхняя - в самый ствол venae portae или v. lienalem.
Из предыдущего видно, что все вены этой системы сходятся в одном пункте: позади головки поджелудочной железы, где из слияния их возникает ствол воротной вены.
Порядок соединения вен, образующих venam portam, по наблюдениям членов Великобританского анатомического общества, может быть троякий: 1) v. mesenterica inter, соединяется с v. lienalis, а потом к общему стволу их присоединяется v. mesent. super, (как на рис. 57); это самая частая форма (60%); 2) vv. mesenterica super, et infer, соединяются раньше, а потом принимают v. lienalem (33%); 3) все три вены сливаются в одном пункте (7%).
Vena portae s. portarum, воротная вена (vp), представляет общий коллектор вен желудочно-кишечного канала и селезенки. Сложившись позади головки pancreatis, она восходит кверху в сопровождении a. hepaticae и ductus choledochi, заложенная в свободном крае малого сальника (иначе lig. hepato-gastriciim), до ворот печени (поперечная борозда), где разделяется на две, а иногда на три ветви, расходящиеся к концам борозды*. Здесь они исчезают в паренхиму печени.
* (Описана (Deve, "Compte rendu de la Soc. biol. de Paris", v. 62) еще третья ветвь, идущая к переднему участку печени.)
Крупные стволы этой системы вен лишены клапанов, но мелкие, идущие непосредственно от кишок (в толще брыжейки) снабжены ими (Koeppe).
В массе печени воротная вена распадается на множество ветвей, которые распространяются по всему органу и оплетают вместе с веточками a. hepaticae каждую дольку этого органа. Маленькие ветви v. portae, образующие сеть вокруг долек, носят название venae interlobulares. В массу долек v. interiobulares (и артерии) отпускаются многочисленные волосные сосуды, которые, анастомозируя между собой, направляются к центру дольки, где вливаются в заложенную там довольно крупную вену - v. intralobularis; последняя представляет в каждой дольке корешок системы печеночных вен, выносящих кровь из печени.
Venae hepaticae, печёночные выносящие вены, слагаются, как сейчас сказано, из внутридольчатых вен (vv. intralobulares). Образуя 2-3 крупных и несколько меньших стволов, открываются в полую вену там, где ствол ее охвачен вырезкой заднего края печени.
III. Вены таза. Вены тазовых органов и его стенок, включая промежность, представляют явственно обособленную систему, которая имеет один главный коллектор, называемый подчревной веной, v. hypogastrica (h, рис. 58); последняя, в соединении с главной веной нижней конечности (v. iliaca ext.), образует на каждой стороне корень полой вены - общую подвздошную вену (ic).
Вены стенок таза и промежности. Все эти вены сопровождают артерии, именно ветви a. hypogastricae, и носят названия по их именам. Притом вне полости таза эти вены представляются двойными, но тотчас после вхождения в таз большинство их становится одиночными. Это: 1) v. glutaea superior (gs. рис. 58) и 2) v. glutaea inferior (gi), несущая кровь от мышц ягодицы; 3) v. obturatoria, которая большей частью бывает двойная, даже на пути внутри таза, и 4) v. pudenda communis (pc), которая начинается из v. profunda penis (s. clitoridis) (Чаусов) и собирает затем ветви из всей области промежности. Она, до входа в полость таза через for. ischiad. majus, двойная и притом имеет характер сплетения, окружающего артерию. После вхождения в таз она становится одиночной.
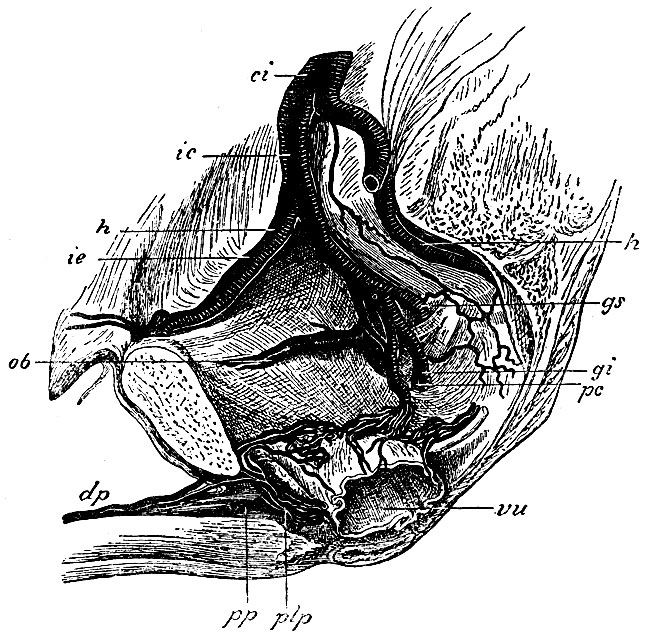
Рис. 58. Вены тазовых стенок. ci - v. cava inferior; ic - v. iliaca communis; ie - v. iliaca externa; h, h - vv. hypogastricae; gs - v. glutaea superior; gi - v. glutaea inferior; pc - v. pudenda communis; dp - v. dorsalis penis; pp - v. profunda penis; plp - plexus pudendalis; vu - мочевой пузырь и венозное сплетение на нем
Все эти вены, соединившись у верхнего края foram. ischiadici majoris, образуют ствол подчревной вены.
Выше в эту вену впадает еще v. ilio-lumbalis и несколько стволиков от венозного сплетения крестца, которое соответствует разветвлениям a. sacralis lateralis et a. sacr. mediae. Сплетение это принимает в себя выводные анастомозы от венозных колец крестцового канала (через foramina sacralia). Кроме истока в подчревную вену, это сплетение соединяется и непосредственно со стволом нижней полой вены через v. sacralis media, которая впадает в угол соединения общих подвздошных вен.
Вены тазовых органов. Вены органов таза носят характер сплетений, местами очень густых. Началом всех их можно считать вены полового члена (или клитора; стало быть, те же вены, которые составляют самые отдаленные корешки v. pudendae communis).
Vena dorsalis penis (s. clitoridis) (13, рис. 59) начинается двумя ветвями, обхватывающими coronam glandis, затем становится одиночной и проходит поверх белочной оболочки пещеристых тел на спинке члена, между двумя соименными артериями. Под лобковым сочленением прободает lig. triangulare urethrae и вливается в густое сплетение вен предстательной железы так наз. plexus pudendalis s. Santorini (11, рис. 59), густое сплетение толстых вен, окружающее предстательную железу и семенные пузырьки. Кверху оно распространяется на мочевой пузырь и называется plexus vesicalis (7, рис. 59), менее густое, чем pl. pudendalis, и сосредоточенное главным образом на нижней части пузыря.
Plexus haemorrhoidalis (9, рис. 59), сплетение прямой кишки, расположено на нижней части recti. Впереди соединяется с plexus pudendalis, а вверх переходит в корешки venae mesentericaeinferioris, чем и устанавливается широкое соединение между системой venae hypogastricae, к которой относится pl. haemorrhoidalis, и системой воротной вены, - соединение, объясняющее влияние местных кровоизвлечений (пиявочных) из области заднего прохода на венозное кровообращение в животе.
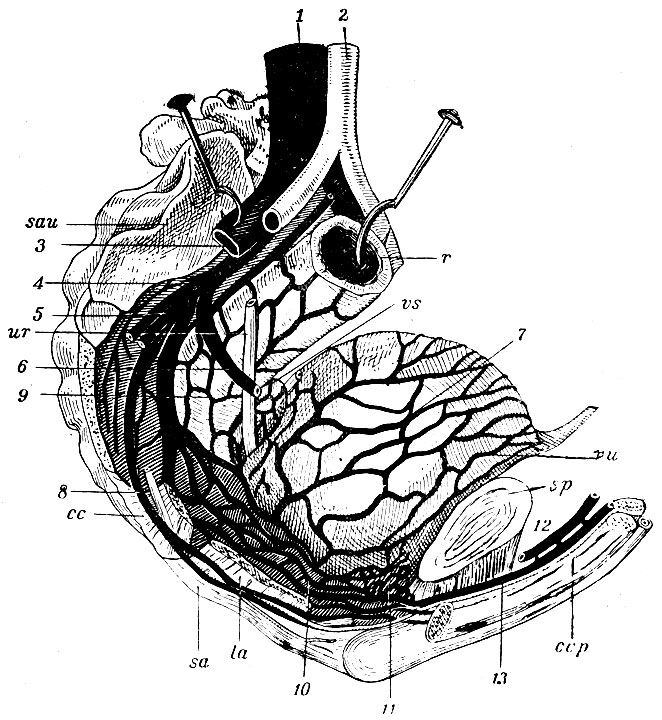
Рис. 59. Вены внутренностей таза. Правая безыменная кость снята. sau - ушковидная суставная поверхность крестца; ur - мочеточник; cc - m. coccygeals (обрезан); la - часть m. levatoris ani; sa - m. sphincter ani; ccp - пещеристое тело penis; sp - разрезанный лобковый полу су став; vu - мочевой пузырь; vs - семенной пузырек; r - прямая кишка; 1 - v. cava ascendens, 2 - aorta; 3 - v. iliaca communis; 4 - v. hypogastrica; 5 - vv. glutaea (обрезаны); 6 - v. obturatoria (обрезана); 7 - plexus vesicalis; 8 - v. pudenda communis; 9 - plexus haemorrhoidalis; 10 - plexus prostaticus; 11 - plexus pudendalis; 12 - v. dorsalis penis поверхностная;, 13 - v. dorsalis penis глубокая
У женщин plexus pudendalis, за отсутствием предстательной железы, окружает мочеиспускательный канал и сзади непосредственно переходит в plexus utero-vaginalis. Это сплетение развито на стенках влагалища очень сильно и образует нечто похожее на пещеристую ткань. Кверху оно переходит в сплетение, окружающее шейку матки (plexus uterinus собственно), а это последнее в широких связках соединяется с сплетением, представляющим начало внутренней семенной (яичниковой) вены (plexus pampiniformis). Во время беременности маточное сплетение сильно увеличивается, а вены, проникающие в самые стенки матки, развиваются настолько сильно, что маточная стенка на разрезе кажется губчатой.
Все перечисленные сплетения, соединяясь между собой, имеют общий исток в виде целого клубка вен, который тянется от pi, pudendalis в сторону и вверх по дну таза и изливается в venam hypogastricam (Lenhossek). Кроме того, впереди plexus pudendalis соединяется с обеими запирательными венами (vv. obturatoriae).
Vena hypogastrica, подчревная вена (4, рис. 59), представляющая главный исходный путь для крови таза, слагается, как сказано выше, на уровне верхнего края loraminis ischiadici majoris, позади соименной артерии. В этом положении она восходит кверху по стенке малого таза и около linea innominata соединяется с vena iliaca externa, образуя общую подвздошную вену - v. iliaca communis (см. выше). Вены таза снабжены клапанами только в отрезках, лежащих вне полости.
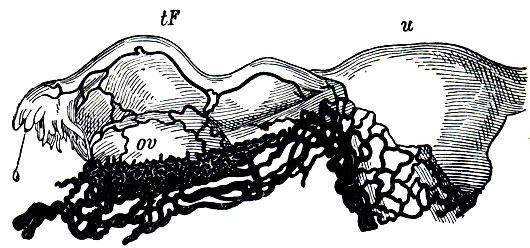
Рис. 60. u - матка и часть венозного сплетения на ее поверхности (видно на том участке, где снята брюшина); tF - фаллопиева труба; ov - яичник и ниже его plexus spermaticus internus s. pampiniformis, заложенное в основании широкой связки
IV. Вены нижней конечности. Вены нижней конечности носят тот же характер, что и верхней, т. е. распадаются резко на группу глубоких вен, сопровождающих артерии, и группу подкожных вен, которые проходят независимо от артерий и представляют коллатеральные пути, которые могут заменять глубокие вены, подлежащие сдавливанию многочисленными мускулами, их окружающими.
Глубокие вены на стопе и голени - двойные все без исключения. На бедре двойственность вен свойственна ветвям. Сама же a. cruralis и продолжение ее, a, poplitea, имеют одну главную вену; но параллельно ей тянутся до середины бедра, а иногда и выше, один или два вспомогательные ствола гораздо меньшей толщины, так называемые vv. comitantes. Глубокие вены стопы и голени не требуют особого описания: сопровождая по две каждую артерию, они заимствуют от них и названия. Так различают: vv. plantares int. et ext., vv. dorsales pedis, vv. tibiales anticae, vv. tibiales posticae, vv. peroneae.
Vena poplitea, образующаяся на нижнем углу подколенной впадины из слияния всех глубоких вен голени, представляет, как сказано, один главный ствол, лежащий позади и несколько кнаружи от артерии. Параллельно ей, по внутренней стороне артерии, тянется вспомогательный стволик, так называемая v. comitans. Иногда и по наружной стороне лежит другая подобная вена.
Кроме глубоких вен, соответствующих ветвям a. popliteae, подколенная вена принимает в себя на уровне подколенной складки подкожную вену - v. saphenam parvam (см. ниже). Заложенная в середине fossae popliteae подколенная вена плотно соединена при помощи фиброзных перекладин, пронизывающих жир fossae popliteae, со стенками этой ямы (т. е. с костью, мышцами и fascia poplitea, покрывающей ямку). Вследствие этого, при натяжении фасции и мускулов, которое происходит в момент разгибания колена, а также при сокращении тех или других мускулов, окружающих эту местность, вена растягивается - вместимость ее увеличивается. Результатом этого является присасывание крови из вен нижележащих частей (из вышележащих вен кровь притекать не может по причине существования в этих венах клапанов). При ослаблении натяжения мышц и фасции происходит обратное, т. е. вместимость вены уменьшается, и кровь под влиянием упругости собственных стенок вены вытесняется по направлению кверху (так как стекать книзу ей препятствуют клапаны нижележащих вен).
После прохождения вместе с артерией сквозь сухожилие приводящих мускулов вена получает название v. cruralis s. femoralis; здесь она постепенно переходит на внутреннюю сторону артерии. У начала верхней трети бедра v. comitans оканчивается и v. cruralis остается единственной*; не доходя сантиметров 5 до пупартовой связки, она принимает в себя v. profundam femoris, при впадении также единичную. Далее, приняв в себя подкожную saphenam magnam (см. ниже), v. cruralis подходит под lig. Pouparti, лежа с внутренней стороны артерии; проникнув в таз, тотчас принимает в себя сверху v. epigastricam inferiorem, v. circumflexam ilei, а снизу - анастомоз от v. obturatoria и plexus pudendalis. Затем, уже не принимая никаких ветвей, вена, получающая здесь название v. iliaca externa, наружная подвздошная (ie, рис. 58), направляется по внутренней стороне соименной артерии, подходит под a. hypogastrica и позади ее, против крестцово-подвздошного сочленения, соединяется с v. hypogastrica.
* (Изредка и здесь встречается вспомогательный стволик.)
При прохождении fossa subinguinalis и под пупартовой связкой vena cruralis находится в таких же условиях, какие описаны выше для подколенной вены, т. е. она, вследствие соединения с окружающими мышцами и фасциями, расширяется и суживается при различных движениях и функционирует как присасывающий насос. Отсюда известное каждому влияние движений нижних конечностей (например, хождение) на устранение застоя крови в венах конечностей, являющееся результатом продолжительного стояния или сидячего согнутого положения.
Подкожные вены нижней конечности. Система подкожных вен нижней конечности, как и на верхней, начинается сетью венозных стволов, которые сосредоточены по преимуществу на тыльной стороне, как менее подверженной давлению. Подошвенная сторона по причине постоянного и сильного давления тяжестью тела чрезвычайно бедна подкожными венами. Устройство тыльной венозной сети стопы обнаруживает те же черты, какие отмечены в тыльной сети кисти. Общий коллектор ее также очень часто имеет вид дуги, лежащей поперек стопы, близ основания плюсневых костей. Концы ее направляются к лодыжкам голеностопного сустава и переходят в венозную сеть голени. В этой последней, уже на уровне лодыжек, начинают выделяться по величине два преобладающие ствола: vena saphenapaxva (sp, рис. 61), возникает позади наружной лодыжки из наружного конца венозной дуги стопы и, обойдя спирально на заднюю сторону голени, тянется по средней линии между обеими головками m. gastrocnemii. Достигнув уровня подколенной впадины, v. saphena parva прободает fasciam popliteam и вливается в подколенную (глубокую) вену.
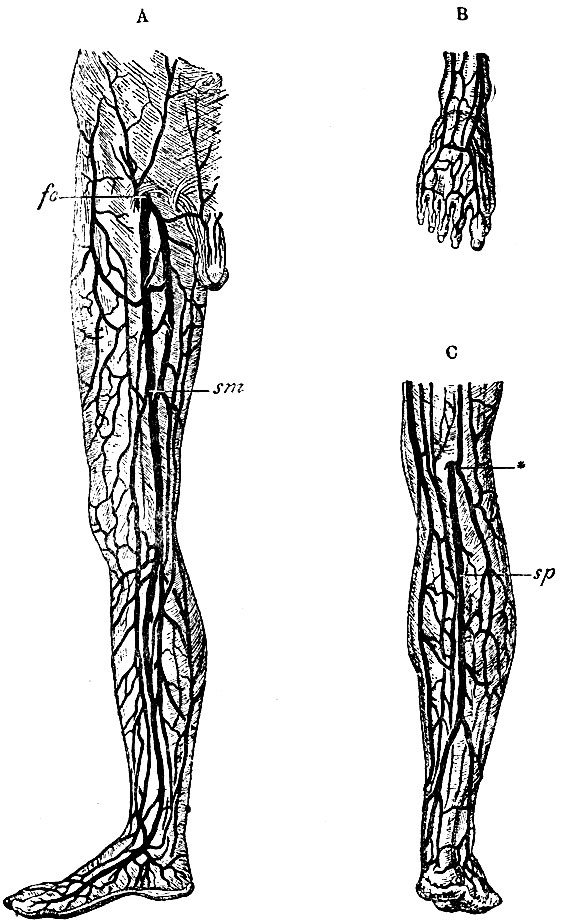
Рис. 61. А - подкожные вены нижней конечности: sm - v. saphena magna; fo - fossa ovalis fasciae latae, где v. saphena дает глубокую бедренную вену. В - подкожные вены тыльной стороны стопы. С - подкожные вены задней поверхности голени: sp - v. saphena parva; * - отверстие fasciae popliteae, через которое s. saphena parva проникает вглубь, чтобы влиться в подколенную вену
Vena saphena magna s. interna (sm). Эта вена возникает впереди внутренней лодыжки из внутреннего конца тыльной дуги стопы. При начале нередко представляется двойной. Затем восходит кверху по внутренней стороне голени, близ колена образует уже один более крупный ствол, который огибает сзади внутренний мыщелок и, перейдя на бедро, описывает на нем отлогую спираль, перемещаясь верхним концом своим на середину передней поверхности его. Не доходя до пупартовой связки сантиметра на три, v. saphena magna проходит сквозь фасцию (fascia lata), пользуясь отверстием в ней, которое называют овальной ямкой (fossa ovalis, см. Миологию). Тотчас после этого она впадает в бедренную вену.
Подкожные вены нижней и верхней конечности у взрослого представляются не сходными, но в сущности они гомологичны, что может быть доказано, однако, только путем изучения истории их развития (Bardeleben).
Все вены нижней конечности, а также v. iliaca externa в нижнем своем конце, снабжены клапанами.
Описанная выше v. ilica externa, представляющая общий коллектор поверхностных и глубоких: вен нижней конечности, представляет, как доказал это Braune, действительно, единственный путь для оттока крови нижней конечности и коллатеральных путей не имеет, что резко отражается на болезненных припадках при закупорке v. cruralis iliacae externae (даже неполное), а также на характере кровотечения при поражениях этой вены (до крайности трудно останавливается). Правда, ветви у. femoralis profundae анастомозируют с тазовыми венами именно через canalis obturatorins с vena obtnratoria и через foramen ischiad. majus c vena ischiadica. Но эти анастомозы не могут служить коллатеральными путями в случае закупорки v. cruralis, благодаря тому обстоятельству, что заслонки в них приспособлены для направления крови в разные стороны, т. е. в наружных частях анастомоза они направляют кровь в бедренную вену, а во внутренних - или в v. iliaca или в v. hypogastrica. При извращении направления крови, которое неминуемо произойдет в наружных частях анастомоза в случае появления препятствия в бедренной вене, заслонки анастомоза создают препятствие течению крови. Но все это, разумеется, только в первый момент появления препятствия в бедренной вене. Впоследствии, с накоплением крови, анастомозирующие вены, по всей вероятности, растягиваются, заслонки их становятся недостаточными, и коллатеральный отток крови может установиться. Этим, вероятно, и объясняется явление уравнения кровообращения в нижней конечности, которое наступает через некоторое время при послеродовой закупорке v. cruralis.
Многочисленные аномалии венозной системы человека мы опускаем, так как они не представляют практического значения. Интересующихся отсылаем к статье Krause, помещенной в руководстве Henle, и к книге проф. Тихомирова как наиболее полным собраниям случаев измененного устройства сосудистой системы у человека.
ПОИСК:
© ANFIZ.RU, 2011-2022
При использовании материалов сайта активная ссылка обязательна:
http://anfiz.ru/ 'Анатомия и физиология человека'
При использовании материалов сайта активная ссылка обязательна:
http://anfiz.ru/ 'Анатомия и физиология человека'