Изменения белых кровяных телец
Реактивные изменения лейкоцитов могут быть количественными и качественными.
Количественные изменения лейкоцитоз
К ним относятся лейкоцитоз и лейкопения. Лейкоцитозом называется увеличение в крови количества лейкоцитов выше нормы. Лейкопенией называется уменьшение количества лейкоцитов. Количество лейкоцитов в норме колеблется от 5000 от 10 000 в 1 мм3 крови. Лейкоцитоз может переходить в лейкопению и лейкопения в лейкоцитоз в зависимости от силы действия одной и той же причины, а также от реактивности организма и его кровотворного аппарата. Например, небольшие дозы бензола (0,3 - 0,5 г на 1 кг веса), введенные кролику под кожу, вызывают лейкоцитоз, который сменяется лейкопенией, если в 2 - 3 раза повысить дозу вводимого вещества или увеличить число инъекций. Количественные изменения лейкоцитов нередко сочетаются с качественными, когда в крови появляются незрелые формы лейкоцитов, а также лейкоциты с нарушенной структурой.
Изменения количества лейкоцитов крови возникают:
1. В результате изменения распределения крови в кровеносном русле. Так, прилив крови к внутренним органам сопровождается увеличением количества лейкоцитов в крови сосудов, питающих эти органы. При этом количество лейкоцитов в периферической крови обычно уменьшается. Возникновение распределительных лейкоцитоза и лейкопении связано с нарушениями рефлекторной деятельности нервной системы, например лейкоцитоз при инсулиновом шоке, когда лейкоциты из крови внутренних органов поступают в периферическую кровь, или лейкопения в начальной стадии озноба, когда лейкоциты накопляются в области солнечного сплетения. При этом изменения содержания лейкоцитов в крови чаще всего незначительны и очень нестойки.
2. В результате усиления или ослабления лейкопоэтической функции кровотворных органов, что ведет к увеличению или уменьшению содержания лейкоцитов в крови. Такие изменения более стойки. Обычными возбудителями лейкопоэза являются бактерии, токсины, чужеродные белки и некоторые продукты распада, преимущественно нуклеотиды и их производные.
Имеются доказательства зависимости лейкопоэза от влияния нервной системы. Так, лейкоцитоз, вызванный в эсперименте инъекцией взвеси микробов, замедляется в своем развитии после перерезки спинного мозга в шейной части. Изменения количества лейкоцитов и лейкоцитарной формулы, а также появление незрелых форм можно наблюдать после раздражения различных участков подкорковой области, от укола в полосатое тело, таламус и субталамическую область, а также после удаления одного или обоих полушарий мозга. Корковое влияние обнаруживается в опытах с вызыванием условнорефлекторного лейкоцитоза. Влияние центральной нервной системы на содержание лейкоцитов в крови может осуществляться и через эндокринные железы, как это наблюдается при расстройствах функции щитовидной железы и гипофиза. Инъекция адреналина вызывает лейкоцитоз, а глюкокортикоидов - лимфо- и эозинопению.
Для суждения о функциональном состоянии лейкопоэза имеет значение подсчет не только общего количества лейкоцитов крови, но и лейкоцитарная формула - процентное соотношение их различных видов. Большое преимущество по сравнению с процентной лейкоцитарной формулой имеет определение содержания в единице объема крови каждого вида лейкоцитов в абсолютных цифрах (табл. 3).
Таблица 3
Колебания количества лейкоцитов в норме
| Виды лейкоцитов | % | Абсолютное количество |
| Общее количество | 100 | 5 000 - 10 000 |
| Нейтрофилы | 60 -70 | 3 000 - 7 000 |
| Юные формы | 0 - 1 | 0 - 100 |
| Палочкоядерные | 2 - 5 | 100 - 500 |
| Сегментоядерные | 55 - 67 | 2 750 - 6 700 |
| Эозинофилы | 1 - 4 | 50 - 400 |
| Базофилы | 0 - 1 | 0 - 100 |
| Лимфоциты | 25 - 35 | 1 300 - 3 500 |
| Моноциты | 4 - 8 | 200 - 800 |
При оценке характера лейкоцитоза принимаются во внимание сдвиги отдельных видов лейкоцитов. Увеличение количества преимущественно одного какого-либо вида лейкоцитов носит название нейтрофильного, эозинофильного, базофильного лейкоцитоза.
Учет соотношения белых телец имеет значение также при лейкопении.
Иногда и при нормальном количестве лейкоцитов в единице объема крови наблюдается увеличение процентного содержания одних видов лейкоцитов за счет других, например процентного содержания лимфоцитов за счет уменьшения нейтрофилов (относительный лимфоцитоз). Однако представление об относительном лимфоцитозе является условным. Например, при общем количестве лейкоцитов 8000 в 1 мм3 и при 60% лимфоцитов абсолютное количество лимфоцитов составит 4800, т. е. будет иметь место абсолютный лимфоцитоз.
Лейкоцитозы бывают как физиологические, так и патологические.
Физиологические лейкоцитозы встречаются в нормальных условиях жизнедеятельности организма, например пищеварительный лейкоцитоз, лейкоцитоз беременных, лейкоцитоз при напряженной мышечной работе и др.
Лейкоцитарная формула может также изменяться в зависимости от ряда физиологических условий: характера принятой пищи, длительности совершаемой работы и др. Например, углеводы вызывают повышение в крови количества лимфоцитов. Мышечная работа сначала приводит к относительному повышению количества лимфоцитов, переходящему затем в понижение, увеличение количества нейтрофилов и уменьшение содержания эозинофилов.
Патологические лейкоцитозы возникают чаще всего под влиянием веществ бактериального происхождения (токсинов), продуктов тканевого распада и некоторых химических веществ. Пневмония, сепсис, скарлатина, дифтерия и ряд других инфекционных заболеваний сопровождаются лейкоцитозами. Колебания количества лейкоцитов и изменения лейкоцитарной формулы в течение одного и того же инфекционного заболевания часто указывают на характер заболевания, состояние организма и его реакцию на действие вредного агента.
Воспаление обычно вызывает лейкоцитоз. При этом увеличение содержания лейкоцитов в крови объясняется воздействием очага воспаления, продуктов тканевого распада на функцию кровераспределения и кроветворения. К химическим веществам, способным вызывать патологический лейкоцитоз, относятся различные белки, особенно чужеродные, нуклеиновая кислота, токсические дозы мышьяка.
Лейкоцитоз наблюдается также при первично возникающих поражениях нервной системы, например вследствие травмы или раздражения промежуточного мозга.
Лейкоцитоз может возникать также при нарушениях функции эндокринных желез, например при расстройствах функции щитовидной железы и гипофиза.
Различают следующие формы лейкоцитозов.
Нейтрофильный лейкоцитоз (нейтрофилия) встречается чаще при инфекциях, например при стрепто- и стафилококковых, действии некоторых ядов и злокачественных новообразованиях. По-видимому, немалую роль в происхождении нейтрофилии играют факторы, вызывающие нарастание протеолитических процессов и явления фагоцитоза. При оценке нейтрофилии следует также учитывать данные, касающиеся так называемого ядерного сдвига в лейкоцитарной формуле.
Эозинофильный лейкоцитоз (эозинофилия) наблюдается при некоторых инфекционных заболеваниях, в особенности при тех, которые характеризуются явлениями аллергического характера, например при скарлатине, хрониосепсисе, ревматизме. Аллергические заболевания сопровождаются эозинофилией, например бронхиальная астма, крапивница, сывороточная болезнь, сенная лихорадка. Некоторые исследователи усматривают в эозинофилах клетки, перерабатывающие аллергические антигены, и считают их показателем устойчивости организма против вредно действующего агента. Особенно характерна эозинофилия для глистных и других паразитарных заболеваний, например при заражении эхинококками, при трихинозе, когда содержание эозинофилов в редких случаях может доходить до 50 - 60%.
Базофильный лейкоцитоз (базофилия) встречается довольно редко. Он характерен для миелоидного лейкоза, а также для гемофилии, что, очевидно, связано с увеличенным содержанием в базофилах антисвертывающего вещества гепарина.
Лимфоцитоз характеризуется абсолютным или относительным увеличением количества лимфоцитов. Лимфоцитоз встречается при хронически протекающих инфекциях, например при туберкулезе и сифилисе, при затянувшемся восстановлении функций после инфекций (постинфекционный лимфоцитоз), а также при тиреоидизме, акромегалии, отдельных расстройствах питания, неврастении и некоторых других заболеваниях центральной нервной системы. В эксперименте лимфоцитоз можно вызвать раздражением межуточного мозга, области III желудочка. Протозойные заболевания, протекающие с увеличением селезенки, нередко сопровождаются лимфоцитозом.
Моноцитоз чаще встречается в связи с общими сдвигами других форменных элементов. При некоторых инфекциях (сыпной тиф, краснуха, оспа, корь) моноцитоз обычно свидетельствует о наступлении восстановительного периода. Паразитарные заболевания, некоторые болезни крови, например синдром Банти1, также нередко сопровождаются моноцитозом.
1(Синдром Банти - комплекс явлений, характеризующийся хроническим значительным увеличением селезенки, которое сопровождается медленно развивающейся анемией. К этим явлениям впоследствии присоединяются цирроз печени и водянка брюшной полости.)
Моноцитоз следует ставить в связь с повышением функции ретикуло-эндотелиальной системы, из клеток которой происходят моноциты. При хронических инфекциях моноцитоз часто сочетается с гиперплазией ретикуло-эндотелия, появлением в крови родственных моноцитам макрофагов, содержащих включения в виде частиц погибших тканевых элементов.
Разная функциональная роль лейкоцитов находит отражение в их различном ферментном составе. Зернистые формы лейкоцитов, как и их предшественники в костном мозгу (кроме миелобластов), дают положительную реакцию на оксидазу и пероксидазу, являющиеся переносчиками О2 в присутствии Н2О2. Моноциты проявляют более слабую реакцию, тогда как лимфоциты - отрицательную реакцию на наличие тех же ферментов. Гранулоциты и моноциты содержат также протеазы, диастазу, липазу, гликолитические ферменты, каталазу, щелочную фосфатазу, которая для них особенно специфична. Лимфоциты бедны протеолитическими ферментами. В них содержится липаза. Ядра лимфоцитов в противоположность гранулоцитам богаты гистонами.
Лейкопения чаще всего наблюдается при токсических, тяжелых формах некоторых инфекций, например при брюшном тифе, гриппе, дизентерии. Лейкопения возникает также вследствие отравлений бензолом, мышьяком, сульфаниламидами, от действия ионизирующей радиации, подавляющей функцию кровотворного аппарата.
Количество лейкоцитов может уменьшиться до 2000 - 1000 в 1 мм3 крови и ниже. При этом изменяется и лейкоцитарная формула (лимфопения, нейтропения, эозинопения). Кроме подавления функции костного мозга, в основе лейкопении может лежать нарушение распределения лейкоцитов в разных сосудистых областях. Но такая распределительная лейкопения кратковременна и обычно сменяется лейкоцитозом.
Иногда лейкопения выражается в форме агранулоцитоза, для которого характерно сильное уменьшение или даже отсутствие в крови зернистых лейкоцитов. Агранулоцитоз или гранулоцитопения может возникать при лекарственной аллергии, от действия токсических веществ, больших доз пирамидона, барбитуратов, при лучевой болезни, некоторых авитаминозах (особенно B1) и других глубоких нарушениях питания.
Качественные изменения лейкоцитов
При оценке различных форм лейкоцитоза и лейкопении придают значение не только процентному соотношению отдельных форм белых телец, но также качеству их, в частности характеру и степени сегментирования ядер нейтрофилов.
Установлено, что степень сегментирования является показателем зрелости лейкоцита. В ряде случаев (например, при некоторых инфекциях) среди нейтрофилов увеличивается число несегментированных клеток (сдвиг влево по классификации Арнета). Это означает увеличение относительного содержания нейтрофилов с меньшим количеством лопастей ядра, что свидетельствует о раздражении костного мозга и о выходе в кровеносное русло более молодых нейтрофильных клеток.
Деление нейтрофилов по сегментации ядра наиболее удобно производить по классификации Шиллинга, согласно которой все нейтрофилы крови делятся на миелоциты (м.), юные нейтрофилы (ю.), палочкоядерные (п.) и сегментоядерные (с.) формы.
Основную массу нейтрофилов составляют сегментоядерные. При патологических лейкоцитозах, сопровождающихся увеличением числа нейтрофилов, нередко увеличивается количество палочкоядерных, юных форм нейтрофилов, появляются миелоциты, т. е. происходит сдвиг нейтрофилов влево. Придается значение не только форме и структуре ядра, но и структуре протоплазмы.
Увеличение палочкоядерных и юных форм нейтрофилов, особенно миелоцитов, является выражением усиленной регенеративной деятельности костного мозга. Нарастание числа палочкоядерных нейтрофилов без сопутствующего увеличения юных форм свидетельствует скорее о функциональной недостаточности, о наступающем дегенеративном истощении костного мозга.
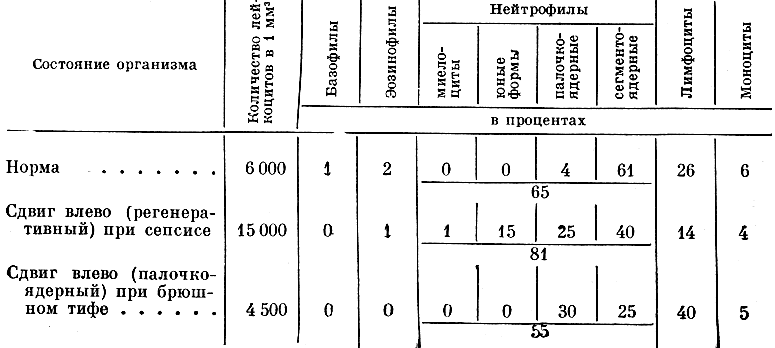
Для примера в табл. 4 приводятся данные о возможных сдвигах лейкоцитарной формулы при некоторых инфекционных заболеваниях.
Таблица 4
Лейкоцитарная формула в норме и паталогии
Для оценки функционального состояния костного мозга большое значение имеет обнаружение молодых, незрелых форм лейкоцитов, никогда не встречающихся в крови нормального организма. Присутствие молодых форм обычно указывает на усиление регенеративных процессов. Особенно показательным следует считать появление в кровеносном русле миело- или лимфобластов, миелоцитов и других юных клеток.
Миелоциты отличаются от зрелых гранулоцитов строением ядра (несегментированное, рыхлое, круглое или бобовидное), большей величиной и более крупной зернистостью, а также базофильностью протоплазмы. Миелоциты происходят из менее зрелых клеток - промиелоцитов. Последние же происходят из миелобластов или гемоцитобластов. Миелобласты крупнее миелоцитов, имеют большое круглое несегментированное ядро с ядрышками и нежносетчатой структурой; протоплазма их базофильна, без зернистости или со слабо выраженной азурофильной зернистостью.
Таким образом, признаками наступившего качественного изменения белой крови следует считать появление в кровеносном русле более ранних форм гранулоцитов. Эти гранулоциты характеризуются большей величиной клетки, несегментированным ядром, базофильностью протоплазмы, отсутствием или малым содержанием зерен. В нормальном организме их можно обнаружить лишь в местах кровотворения.
К незрелым формам агранулоцитов, в частности лимфоцитов, следует отнести лимфобласты. Это большие клетки с круглым или вдавленным ядром, базофильной протоплазмой, окружающей узкой каймой большое ядро. По внешней форме лимфобласты, не имеющие зернистости, походят на миелобласты, но тонкая структура их протоплазмы и ядра несколько иная.
Вопрос о возникновении качественных отклонений в морфологическом составе крови и в деятельности кровотворных органов разрешается в свете данных о генезе различных видов кровяных клеток. Принципиальное значение имеет раскрытие путей дифференциации элементов крови и их возможного перехода одного в другой (рис. 82).
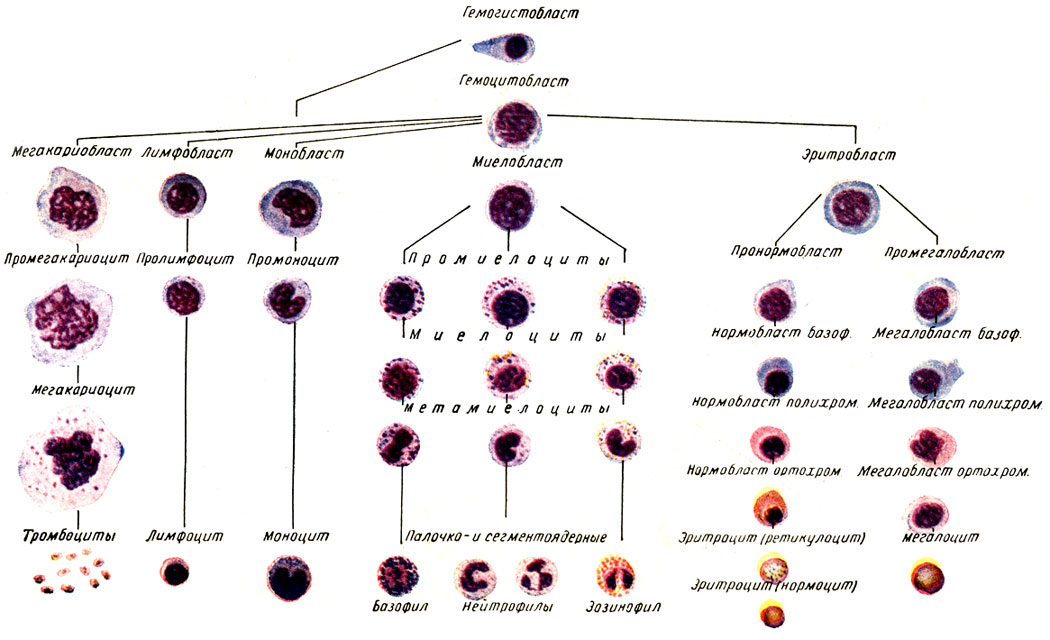
Рис. 82. Схема гемопоэза
Согласно унитарной теории (А. А. Максимов и др.), ретикулярная клетка кровотворных органов является родоначальницей гемоцитобластов, из которых в процессе кровотворения происходят миелобласты, лимфобласты и эритробласты.
Миелобласты являются материнскими клетками промиелоцитов, а последние путем дифференциации последовательно превращаются в миелоциты и зрелые гранулоциты крови. Лимфобласты последовательно переходят в агранулоциты. Идентичные миелобластам эритробласты через ряд клеток переходят в эритроциты. Таким образом, основные материнские клетки объединены между собой общей материнской клеткой (гемоцитобластом) и обладают одинаковыми потенциальными возможностями превращений и в постэмбриональной жизни. Более современная умеренно унитарная теория (Паппенгейм, А. Н. Крюков) признает происхождение клеток из гемоцитобластов, а также возможность взаимоперехода лимфобласта, миелобласта и эритробласта, но только в патологических условиях, отрицая такую возможность в созревшем нормальном организме.
Согласно дуалистической теории (Негели), существует не одна, а две самостоятельные первичные материнские клетки: лимфобласт, который дает начало агранулоцитам, и миелобласт, дающий начало гранулоцитам. Взаимный переход клеток лимфоидного и миелоидного ряда невозможен. Родоначальником эритроцита является эритробласт, идентичный миелобласту. Все эти клетки образуются в эмбриональном периоде из мезенхимных клеток. В постэмбриональном периоде происходит только созревание имеющихся клеток и дифференциация их в определенном направлении.
Наконец, согласно триалистическому взгляду (Ашоф), существует также третья самостоятельная клетка - гистиоцит, который является родоначальником промоноцитов и моноцитов.
Наиболее принятой является умеренно унитарная теория, в пользу которой говорят данные экспериментального изучения кровотворения в костном мозгу и в тканевых культурах.
В патологических условиях кровотворения в кровеносном русле могут встречаться клетки крупных размеров с обильной протоплазмой, слабой базофилией, иногда с азурофильной зернистостью. Это ретикуло-эндотелиальные клетки - гистиоциты. Нередко в них можно видеть признаки фагоцитоза в виде включений продуктов распада клеток, эритроцитов, пигмента и пр. Из этих клеток происходят моноциты крови, с которыми они имеют много общего. Гистиоциты появляются в кровеносном русле при септических инфекциях и во всех случаях, когда имеют место раздражение и пролиферация ретикуло-эндотелиальных элементов.
В патологических условиях в крови могут появляться плазматические клетки. Это клетки с преобладанием протоплазмы, эксцентрически расположенным небольшим ядром и выраженной базофилией протоплазмы, нередко с вакуолями в ней. Происходят они, вероятнее всего, из ретикулярных клеток.
В некоторых случаях белые тельца крови характеризуются различными аномалиями в строении ядра и протоплазмы - признаками дегенерации. К признакам дегенерации относится появление вакуолей в протоплазме клеток, изменение структуры ядер с явлениями хроматолиза, изменение зернистости нейтрофилов (так называемая токсическая зернистость). Такие изменения лейкоцитов указывают на наличие дегенеративных явлений в органах кровотворения, хотя дегенеративные формы лейкоцитов могут возникать от действия вредных агентов на лейкоциты и в самой крови.
Ключ к разгадке сущности разнообразных изменений белой крови обычно ищут в изменениях кровотворного аппарата, например в явлениях регенерации и дегенерации, гиперплазии, угнетения и усиления функции костного мозга в сопровождении то лейкоцитоза, то лейкопении. Гиперплазия костного мозга обычно имеет приспособительный характер, как это бывает, например, при анемиях и лейкоцитозах. Гипоплазия костного мозга может возникать на почве общего нарушения питания, после отравления (например, бензолом), облучения ионизирующими лучами. В изменениях количественного и качественного состава лейкоцитов крови, кроме костного мозга, принимает участие лимфатическая система и селезенка. Имеют также значение изменения распределения крови и гибель лейкоцитов в самой крови.
Лейкозы
Особую группу нарушений белой крови составляют так называемые лейкемии (белокровие), или лейкозы. Под ними следует понимать стойкие заболевания организма, характеризующиеся системным поражением кровотворных органов.
В отличие от обычных патологических лейкоцитозов характерными особенностями лейкозов являются: изменения кровотворных органов, значительное, причем прогрессирующее и стойкое увеличение количества лейкоцитов, доходящее до нескольких сотен тысяч и более в 1 мм3, наконец, появление в крови незрелых форм лейкоцитов, например миелоцитов, миелобластов, лимфобластов и др.
Встречаются формы лейкозов, когда в крови количество лейкоцитов не меняется или даже уменьшается, - алейкемические лейкозы. Для них также характерно нарушение процесса образования лейкоцитов в костном мозгу и других кровотворных органах, но без поступления их в кровь.
Существуют три формы лейкозов: миелозы, лимфаденозы и ретикулозы (рис. 83).
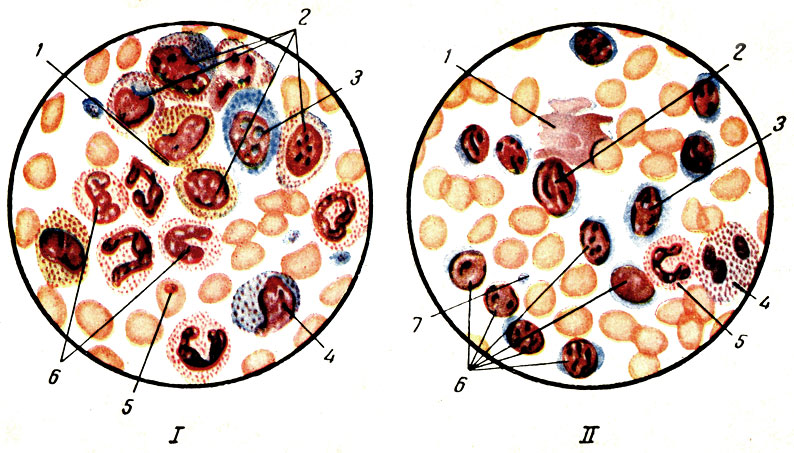
Рис. 83. Лейкозы. I - миелоидный лейкоз: 1 - зозинофильный миелоцит; 2 - незрелый миелоцит; 3 - миелобласт; 4 - нейтрофильный промиелобласт; 5 - нормобласт; 6 - нейтрофильные метамиелоциты; II - лимфоидный лейкоз; 1 - раздавленное ядро; 2 - форма раздражения; 3 - лимфобласт; 4 - эозинофил; 5 - нейтрофил; 6 - лимфоциты; 7 - екровяные пластинки
Миелозы (миелолейкозы) характеризуются обильным развитием миелоидной ткани. В тяжелых случаях количество лейкоцитов в крови доходит до нескольких сотен тысяч, иногда до 1 млн. в 1 мм3. При миелозах кровь содержит 20 - 40% незрелых клеток (миелоциты, метамиелоциты, иногда промиелоциты и миелобласты), увеличено также количество юных и палочкоядерных нейтрофилов. Нередко наблюдается появление незрелых форм эозинофилов и базофилов, а также нормобластов и даже эритробластов. При хроническом миелозе в крови уменьшается содержание щелочной фосфатазы, что может иметь диагностическое значение.
При миелозах внекостномозговые (экстрамедуллярные) очаги миелоидного кроветворения могут возникать в селезенке, печени, почках, лимфатических узлах. Эти органы увеличиваются в объеме, особенно селезенка.
Классические миелоидные лейкозы протекают хронически. Встречаются и острые формы, которые характеризуются тяжелым течением и быстрым развитием изменений в крови. В ней появляются незрелые клетки, причем часто трудно установить, являются ли они миелобластами или лимфобластами. При острых миелозах в крови могут появляться миелобласты и одновременно зрелые лейкоциты; промежуточные формы отсутствуют (так называемый hiatus leukaemicus - лейкемический провал). Иногда в крови отсутствуют выраженные количественные изменения со стороны зернистых клеток крови (алейкемический миелоз). Алейкемический миелоз характеризуется клинической картиной, свойственной миелоидным лейкозам. Нередко наблюдается появление в крови миелоидных клеток при нормальном и даже субнормальном количестве лейкоцитов.
Лимфаденозы (лимфолейкозы) сопровождаются резким увеличением содержания в крови чаще всего небольших лимфоцитов, иногда с наличием молодых атипических форм. Количество белых клеток доходит до нескольких сотен тысяч в 1 мм3. Изредка встречаются формы лимфаденозов, для которых характерно наводнение крови большими лимфоцитами типа лимфобластов. Эти формы более злокачественны по своему течению. Обилие очагов возникновения лимфоцитов в разных органах при этом заболевании наводит на мысль, что лимфоциты развиваются из индифферентных клеток мезенхимы, которыми изобилует всякая ткань. Селезенка при этом увеличивается. Особенно увеличиваются лимфатические узлы (шейные, паховые, подмышечные, брыжеечные), наблюдается разрастание лимфоидных элементов костного мозга, печени, кожи.
Алейкемические формы лимфаденозов протекают так же, как и лейкемические, но в крови не увеличивается количество лейкоцитов. Лейкоцитарная формула изменена в сторону лимфо- цитоза. Только иногда среди лимфоцитов попадаются лимфобласты. Возможны переходы от алейкемической формы к лейкемической, особенно к концу развития болезни, при неблагоприятном ее течении.
Различают также реже встречающиеся ретикулозы. При них наблюдается системное разрастание исходных клеток ретикулярной стромы. Размножающиеся ретикулярные клетки имеют разную степень дифференциации и бывают разной величины, вида ядра и протоплазмы. Разрастание ретикулярных клеток происходит в костном мозгу, а также в селезенке, лимфатических узлах и печени. Лейкемическая форма рети- кулозов характеризуется значительным повышением в крови количества моноцитарных клеток. Однако в большинстве случаев ретикулозы бывают алейкемическими. К ретикулозам в большей или меньшей степени приближаются бластоматозные процессы мезенхимного происхождения - ретикулосаркоматоз и лимфосаркоматоз.
Заболевания острыми формами лейкозов возникают внезапно и длятся от нескольких недель до нескольких месяцев. Хронические формы могут тянуться годами. Для прогрессирующих лейкозов характерно развитие малокровия, которое может принять злокачественное течение. Ввиду тромбоцитопении нередки кровоизлияния, отмечается также лихорадка и нарастающая слабость. Обмен веществ нарушен. Резко повышен пуриновый обмен, особенно при миелоидной форме, вследствие повышенного распада лейкоцитов и их ядер.
Этиология лейкозов окончательно не выяснена. Судя по характеру течения и множественности очагов размножения белых телец, полагают, что при лейкозах имеются изменения типа злокачественного бластоматозного роста. Подтверждением этого служит быстрое размножение клеток, атипичное строение их, инфильтрирующий рост, понижение окислительных процессов, анаэробный и аэробный гликолиз, кахексия и почти неизбежная гибель организма. Известно, что после длительного введения малых доз канцерогенных веществ - метилхолантрена или бензпирена - удавалось получить лейкемию у кур и мышей. Успешными были также перевивки лейкозов у мышей, крыс и морских свинок.
Доказана возможность получения лейкоза у кур путем перевивки им бесклеточного фильтрата эмульсии органов, взятых от кур, пораженных лейкозом. Поэтому действующее начало в происхождении экспериментального куриного лейкоза рассматривается некоторыми как фильтрующийся вирус. Можно ли, однако, проводить полную аналогию между куриным лейкозом и лейкозом у человека, остается спорным.
Наконец, имеются данные о возможности возникновения лейкоза, как и злокачественной опухоли, от длительного воздействия на организм ионизирующей радиации.
Существует и другой, менее обоснованный взгляд, признающий лейкозы, в особенности острые, системновоспалительными гиперпластическими процессами в кровотворном аппарате, возникшими на почве инфекций.
Наряду с описанными формами лейкозов существуют поражения кровотворного аппарата, которые вызываются развитием в нем опухолевого разрастания (лимфосаркоматоз, лимфогранулематоз). При них также поражены те или иные части кровотворного аппарата, но отсутствуют специфические изменения со стороны органов кровотворения и крови, характерные для лейкозов.
ПОИСК:
© ANFIZ.RU, 2011-2022
При использовании материалов сайта активная ссылка обязательна:
http://anfiz.ru/ 'Анатомия и физиология человека'
При использовании материалов сайта активная ссылка обязательна:
http://anfiz.ru/ 'Анатомия и физиология человека'