Учение об органах чувств - эстезиология (Краев А.В.)
Общая эстезиология
Органы чувств представляют собой периферические концы анализаторов, которые функционально и структурно связаны с центральной нервной системой. Развитие органов чувств в филогенезе и онтогенезе также тесно связано с центральной нервной системой. Органы чувств, с одной стороны, предохраняют от внешних неадекватных раздражений рецепторные клетки, а с другой - при помощи дополнительных структур (жидкость, полости, вставочные, опорные клетки и др.) обеспечивают определенные оптимальные условия для нормального функционирования этих анализаторов. И. П. Павлов убедительно доказал, что благодаря органам чувств устанавливается взаимосвязь организма с внешней средой. Получаемые извне раздражения передаются в центральную нервную систему, где происходит анализ этих раздражений. За счет импульсов, воспринимаемых органами чувств, у каждого человека создаются определенные ощущения и образы, осуществляется эмоциональная настроенность центральной нервной системы. В. И. Ленин в книге "Материализм и эмпириокритицизм" разработал философскую материалистическую теорию отражения материального мира. В своей работе Ленин показал, что в наиболее элементарной форме отражение носит чувственный характер, однако и в этой форме оно дает определенные образы внешнего мира, контролируемые сознанием; уже в ощущениях отражается внешний мир, материя.
Все многообразие внешних и внутренних раздражений воспринимается экстерорецепторами, интерорецепторами и проприорецепторами. К экстерорецепторам относятся образования, воспринимающие общие раздражения (термические, болевые, вибрация, давление, тактильное чувство) и специальные (химические, звуковые, световые). Для восприятия электромагнитных колебаний, рентгеновских, космических и радиоактивных излучений специальные анализаторы у человека отсутствуют, хотя клетки организма при этих запредельных раздражениях повреждаются.
Интерорецепторы воспринимают раздражения от внутренних органов и сосудов. Эти импульсы в норме субъективно не воспринимаются, но центральная нервная система получает через них постоянную информацию о состоянии внутренних органов.
Проприоцептивные раздражения, поступающие из суставов и внутреннего уха, информируют центральную нервную систему о положении частей тела в пространстве.
Общий план строения всех органов чувств принципиально одинаков. Периферическая часть анализатора служит для восприятия раздражений, промежуточная - для передачи импульсов; в центральной (корковой) части осуществляется анализ и синтез раздражений.
Кожа
Кожа, cutis, - орган, покрывающий тело человека, повторяющий рельеф мышц и костей. Развивается из эктодермы (эпителий) и мезодермы (соединительная ткань). Кожа представляет собой большое рецепторное поле (около 1,6 м2), где имеются нервные окончания (рис. 258), воспринимающие раздражения общей чувствительности (термическая, болевая, осязание, давление, вибрация), поэтому кожа является органом осязания. Кроме того, через кровеносные капилляры кожи осуществляются регуляция температуры тела и кожное дыхание. Кожа, образуя общий покров тела, защищает организм от проникновения микробов.Барьерная функция кожи действует также в отношении различных жидкостей и газов.
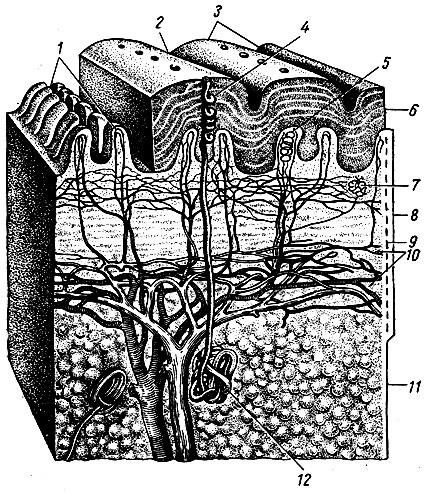
Рис. 258. Строение кожи (по Кишш-Сентаготаи). 1 - сосочки дермы кожи; 2 - бороздка кожи; 3 - тактильные валики; 4 - выводной проток потовой железы; 5 - чувствительное (тактильное) тельце; 6 - эпидермис; 7 - сосудистые и нервные подсосочковые сети; 8 - соединительнотканная основа кожи; 9 - tunica propria corii; 10 - сосудистая сеть глубокого слоя кожи; 11 - подкожная клетчатка; 12 - потовая железа
В коже выделяют эпидермис, epidermis, представленный многослойным плоским ороговевающим эпителием, и собственно кожу, corium, состоящую из коллагеновых, эластических, ретикулярных волокон. В собственно коже находятся волосяные луковицы, сальные и потовые железы, а также гладкие мышцы и пигментные клетки. Там же располагаются хорошо развитые сети и сплетения кровеносных и лимфатических сосудов. Кожа в виде футляра охватывает все части тела человека. Она эластична и прочна. За счет эластичности при разрезе соединительнотканного слоя кожи края раны расходятся. В связи с этим должно учитываться расположение на теле человека кожных борозд, имеющих определенное направление (рис. 259) (например, на шее - поперечно).
Рис. 259. Направление линий кожи
Толщина кожи во многом зависит от толщины эпителия и соединительнотканного слоя. В толстой коже подошвы, ладони, спины хорошо развиты оба слоя. Она малоподвижна. Кожа лица, шеи, передней поверхности туловища, половых органов и промежности, медиальной поверхности конечностей тоньше, легкоподвижна, свободно собирается в складки, так как подкожная клетчатка построена на рыхлой и жировой соединительной ткани. При воспалительных процессах в подкожной клетчатке могут развиваться большие отеки. При внешнем осмотре на коже отмечаются возвышения за счет образования ее соединительнотканным слоем сосочков, которые складываются в гребешки. Гребешки четко выражены в коже ладоней и подошв, характеризуются индивидуальным и постоянным на протяжении жизни рисунком (рис. 260). В других частях тела эти гребешки развиты хуже. В борозды между гребешками открываются протоки сальных и потовых желез. В коже области суставов, шеи, лица отмечаются складки, сформированные всеми слоями кожи. Число этих складок и глубина борозд увеличиваются с возрастом, что связано с разрушением эластических волокон кожи, а также с уменьшением ее тургора.
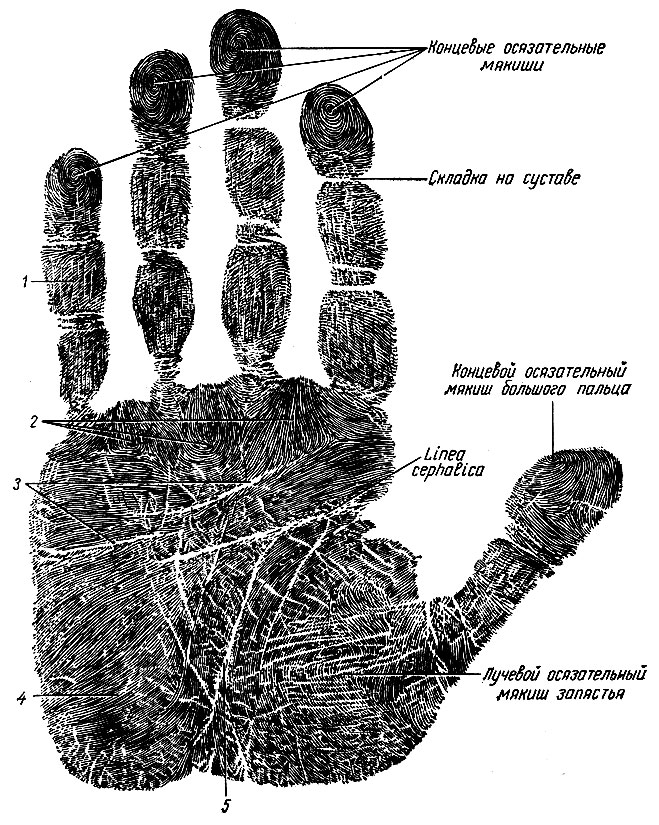
Рис. 260. Направление линий кожи ладони
Собственный слой кожи соединяется с подкожной клетчаткой, состоящей из рыхлой и жировой ткани. Подкожная клетчатка является хорошим резервуаром питательных веществ (жир), а также участвует в терморегуляции и осуществляет защитную функцию организма. У детей, женщин и людей пожилого возраста подкожная жировая ткань развита лучше. Толщина подкожного жирового слоя зависит от половых, возрастных и профессиональных особенностей. Под кожей всюду, кроме лица, имеется поверхностная фасция, которая на выступающих костных точках (spina iliaca anterior superior, trochanter major, acromion, spina scapulae и др.) соединяется с надкостницей, а в области кожи головы, ладоней и подошв - с апоневрозами. Поэтому в таких участках кожа неподвижна, а подкожная жировая клетчатка разделена на ячейки.
Вследствие такой особенности строения подкожной соединительной ткани в волосистой части головы, на подошвах и ладонях гематомы, экссудат при воспалении распространяются в глубину, а не в ширину, как это происходит в других участках тела. В области лица в кожу вплетаются мимические мышцы, которые изменяют ширину глазных, носовых и ротовой щелей, а также образуют складки, что определяет мимику человека.
Систематическое сокращение мимических мышц приводит к образованию на лице выраженных складок, рисунок которых особенно четко контури-руется у пожилых.
Молочные железы
Молочные железы, mammae, парное образование, приспособленное для вскармливания новорожденных, находящееся на передней поверхности грудной клетки. Эти органы рассматриваются вместе с кожей, так как по своему развитию они представляют производное потовых желез кожи.
Развитие молочных желез. В коже между закладкой верхней и нижней конечностей (2-й месяц развития) появляется утолщение эпителия в виде парных полосок, в средней части которых обозначается зачаток желез (млечная полоска), погруженных в соединительнотканный зачаток кожи. В этом зачатке обособляются железы и их протоки. Лучшего развития железы с протоками достигают у женщин. У мужчин эти железы недоразвиты.
Аномалии развития. У некоторых людей в млечной полоске кожи закладывается несколько пар молочных желез, хотя после рождения полного развития достигают не все.
Топография молочной железы. Она располагается на фасции большой грудной мышцы между III и VI ребрами в пространстве между linеа ра-rasternalis и linea axillaris anterior. Сосок молочной железы находится по linea medioclavicularis.
Молочная железа содержит 15-20 обособленных долек, lobuli glandulae mammariae; в них находятся сложные альвеолярно-трубчатые железы, протоки которых радиально сходятся к вершине соска. Каждая долька обособлена рыхлой и жировой соединительной тканью. В центре железы на ее поверхности имеется пигментированное возвышение - сосок, papilla mammae, с отверстиями протоков молочных железок. Кожа соска и около него пигментирована, а у альбиносов - розового цвета из-за просвечивания кровеносных сосудов. Она тонка, нежна и лишена жировой ткани, волосяных фолликулов и потовых желез; содержит гладкие мышцы,
Орган зрения
В состав органа зрения, organum visus, входит глаз, oculus, проводящий зрительный путь с корковым центром и вспомогательными аппаратами.
Развитие глаза
Составные части глазного яблока, вспомогательный и защитные аппараты глаза развиваются из различных зачатков (рис. 261). Его светочувствительная часть - сетчатка - представляет собой часть стенки мозгового пузыря, выпячивающегося в середине 3-й недели развития (эмбрион имеет 7-8 сомитов) в виде двух пузырьков, полости которых сообщаются с полостью переднего мозгового пузыря. В начале 5-й недели дистальная часть глазного пузырька втягивается, что способствует уменьшению его полости и образованию двухслойной чаши. Внутренний слой чаши содержит клетки мозгового пузыря и представляет зачаток сетчатки, а наружные клетки относятся к эктодерме, дающей начало развитию хрусталика. На 4-5-й неделе внутриутробного развития в области глазной чаши внутренний слой эктодермы утолщается и превращается в хрусталиковую пластинку, из которой развивается хрусталик.
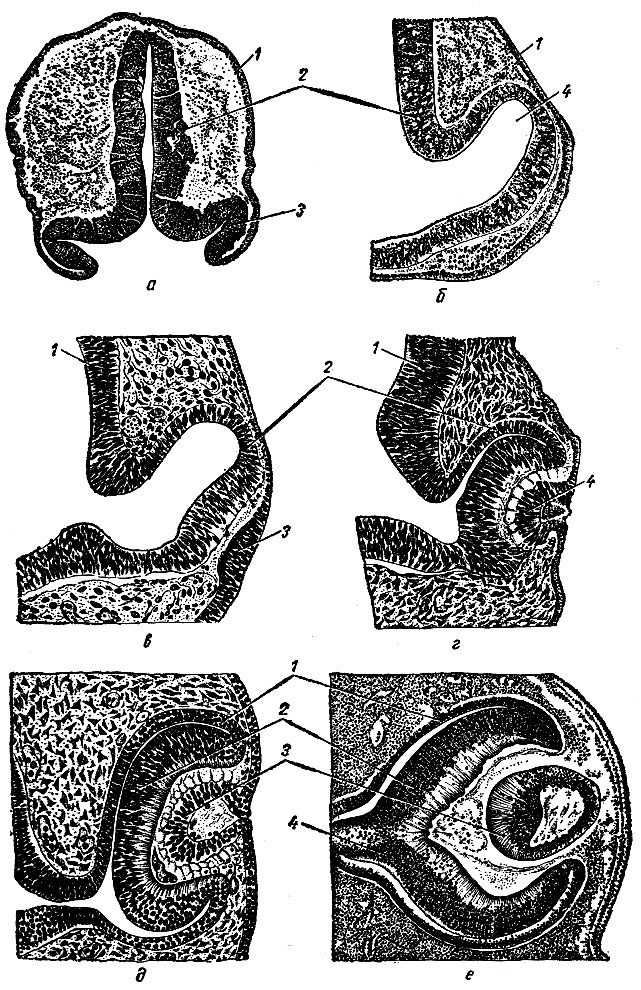
Рис. 261. Развитие глазной чаши и хрусталика. а - эмбрион 14 сомитов (по Хойзеру); б - эмбрион 4 мм (по Фишелю); в - эмбрион 4,5 мм (по Манну); г - эмбрион 5 мм (по Манну); д - эмбрион 7 мм (по Манну); е - эмбрион 10 мм (по Прентиссу). а, б; 1 - головная эктодерма; 2 - стенка переднего мозга; 3 - глазная борозда; 4 - глазной пузырь; в, г: 1 - стенка переднего мозга; 2 - глазной пузырек; 3 - хрусталиковая плакода; 4 - хрусталиковый пузырек; д, е: 1 - пигментный слой; 2 - чувствительный слой; 3 - хрусталик; 4 - глазной стебелек
Из мезенхимы, окружающей глазной бокал, развиваются сосудистая и белочная оболочки. Мезенхима глазного яблока разделяется на внутреннюю пластинку - будущую сосудистую оболочку и наружную плотную соединительнотканную пластинку - белочную оболочку. Передняя часть белочной оболочки формирует прозрачную роговицу, где наружный эпителиальный слой развивается из эктодермальных клеток.
Стекловидное тело и кровеносные сосуды формируются также из мезенхимы, которая проникает в глазную чащу через сосудистую щель и через щель между краями чаши и хрусталика.
На 7-й неделе внутриутробного развития образуются верхняя и нижняя складки; на 9-й неделе они за счет эпителиального слоя эктодермы срастаются друг с другом. Внутренняя часть складок на 6-м месяце развития превращается в конъюнктиву. Ресницы и железы век происходят из эпителиальной пластинки, участвующей в смыкании век. В этот период образуется глазная щель. Слезные железы развиваются на 9-й неделе из эпителия латеральной части конъюнктивы верхнего века путем образования 6-12 почек. Почки срастаются в общую железистую массу.
Носо-слезный канал формируется из носо-глазной борозды. Эта борозда ограничена боковым носовым и верхнечелюстным отростками, развивающимися на 4-й неделе эмбриогенеза. Борозда, замыкаясь, превращается в носо-слезный канал.
Глазное яблоко
Глазное яблоко находится в глазнице, образованной костями мозгового и лицевого черепа. Оно имеет неправильную шаровидную форму (рис. 262). В глазном яблоке помещаются световые рецепторы и органы, способствующие фокусировке световых лучей. В глазном яблоке различают передний полюс, которому соответствует выпуклая часть роговицы, и задний, где выходит зрительный нерв, а латеральнее его - глазной экватор, находящийся по окружности глазного яблока во фронтальной плоскости. Глазное яблоко измеряется взаимно перпендикулярными линиями. Передне-задний размер получается по наружной глазной оси (оптическая ось), axis opticus, которая в среднем равняется 24 мм. Диаметр экватора в горизонтальной плоскости 23,3 мм, соответствует диаметру в вертикальной плоскости 23,3 мм. Кроме этих линий, в глазном яблоке различают зрительную линию, linea visus, которая проецируется от рассматриваемого предмета через узловую точку в центральную ямку сетчатки (место наилучшего видения). Узловая точка находится в центре хрусталика и представляет место пересечения зрительной линии с внутренней глазной осью, длина которой равна 21,3 мм. Эта ось представляет часть наружной оси и измеряется от внутренней поверхности роговицы до центральной ямки сетчатки. У близоруких людей эта линия длиннее и фокус сходящихся лучей располагается спереди от центральной ямки сетчатки, у дальнозорких же этот фокус световых лучей проецируется позади центральной ямки (рис. 263). При незначительном изменении внутренней оси глаза фокусировку световых лучей может выполнить хрусталик, который способен, изменив свою кривизну, приспособить глаз к наилучшему видению (аккомодация). При больших отклонениях размеров внутренней оси хрусталик не может полностью осуществить фокусировку светового пучка, и в этих случаях производится коррекция соответствующими линзами.
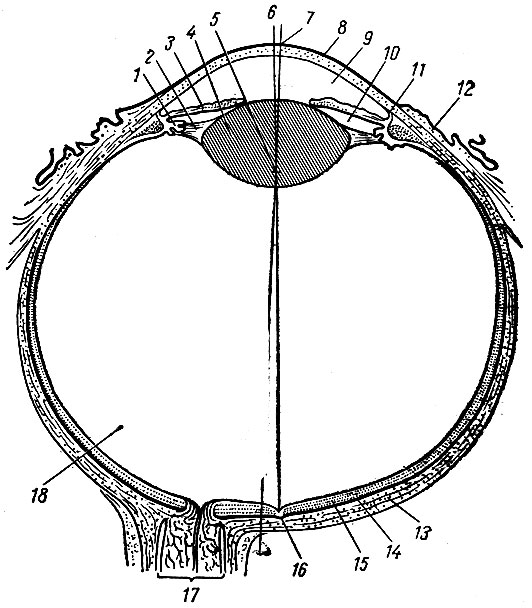
Рис. 262. Схематический горизонтальный разрез правого глазного яблока. 2 - ресничное тело; 2 - кольцеобразная связка хрусталика; 3 - радужная оболочка; 4 - хрусталик; 5 - узловая точка осей видения; 6 - линия видения (проходит через узловую точку и пятно сетчатки); 7 - ось глаза (проходит через центр хрусталика в центр глазного яблока); 8 - роговица; 9 - передняя камера глаза; 10 - задняя камера глаза; 11 - sinus venosus sclerae; 12 - соединительная оболочка; 13 - белочная оболочка; 14 - сосудистая-оболочка; 15 - сетчатка; 16 - пятно сетчатки; 17 - зрительный нерв; 18 - стекловидное тело
В глазном яблоке выделяют волокнистую оболочку, tunica fibrosa bulbi, которая представляет собой соединительнотканный слой глазного яблока. Она служит опорой и защитой для других оболочек и частей глаза. Задние 2/3 волокнистой оболочки называются белочной оболочкой, или склерой, sclera, а передняя 1/3 - роговой оболочкой, или роговицей, cornea. На месте соприкосновения этих участков находится неглубокая циркулярная борозда, sulcus sclerae.
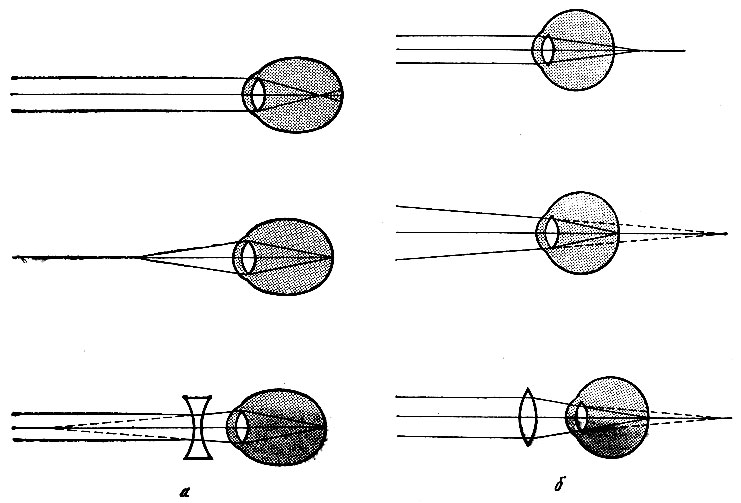
Рис. 263. Схема хода светового пучка в глазу при близорукости (а) и дальнозоркости (б)
Белочная оболочка содержит много эластических и коллагеновых волокон и мало основного вещества; они образуют плотную пластинку, в наружном слое которой нет пигментных клеток. Белочная оболочка на медиальной части заднего полюса глаза имеет решетчатое строение. Через ее отверстия проникают отростки нервных клеток, формирующие зрительный нерв. В области заднего полюса и экватора глазного яблока белочная оболочка имеет толщину 0,3-0,4 мм, а около роговицы - 0,6 мм. В белочной оболочке на ее белом фоне иногда хорошо видны артерии. Вены находятся преимущественно в глубоких слоях белочной оболочки и не видны через глазную щель. Особенно хорошо развита венозная пазуха склеры, sinus venosus sclerae, которая проецируется на поверхности глаза по sulcus sclerae. Через венозный канал осуществляется резорбция жидкости из передней камеры глаза. С внутренней стороны около венозного синуса к фиброзной оболочке присоединяется радужная оболочка, которая образует гребенчатую связку (lig. pectinatum anguli iridocornealis). Эта связка соединяет наружный край радужной оболочки с белочной оболочкой.
Роговая оболочка, находящаяся на переднем полюсе глаза, представляет собой выпуклую кнаружи прозрачную пластинку, имеющую пять слоев эпителия и соединительнотканных волокон. Последние заключены в коллоидное вещество мукополисахаридной природы. Роговица в центральной части несколько тоньше (0,8 мм), чем по периферии (1,1 мм). Она содержит много чувствительных нервных окончаний и лишена кровеносных сосудов. Ее питание осуществляется путем диффузии питательных веществ из жидкости передней камеры глаза и сосудов белочной оболочки, прилежащих к краю роговицы.
Строение роговицы своеобразно, и это обусловливает ее прозрачность. Она вместе с жидкостью передней камеры глазного яблока образует двояковыпуклую линзу, имеющую около 30 D, что составляет главную преломляющую среду светового пучка.
Сосудистая оболочка, tunica vasculosa bulbi, является средним слоем глазного яблока. Она содержит сплетение кровеносных сосудов и пигментных клеток. Эта оболочка разделяется на три части: радужную оболочку, ресничное тело, собственно сосудистую оболочку.
Радужная оболочка, или радужка, iris, относится к передней части сосудистой оболочки. Она имеет вид циркулярной пластинки со зрачком, pupilla, в центре. Радужка наружным краем сращена с белочной оболочкой и с ресничным телом; внутренний край ее почти ровный и ограничивает зрачок. В зависимости от интенсивности освещения величина зрачка автоматически меняется, что обеспечивается сокращением радиальных (m. dilatator, pupillae) и циркулярных (m. sphincter pupillae) мышечных волокон. Первые иннервируются симпатическими волокнами, вторые - парасимпатическими. В формировании радужки вместе с мышцами принимают участие эластические волокна, кровеносные сосуды, нервы и пигментные клетки; они определяют окраску радужной оболочки.
Ресничное тело, corpus ciliare, находится с внутренней стороны на месте перехода склеры в роговицу и имеет на поперечном разрезе форму треугольника (рис. 264), а при осмотре со стороны заднего полюса - форму циркулярного валика, на внутренней поверхности которого имеются радиально ориентированные отростки, processus ciliares, числом около 70. От ресничных отростков отходят ресничные связки, которые вплетаются в капсулу хрусталика. Процесс аккомодации, т. е. приспособления глаза к близкому или дальнему видению, возможен благодаря ослаблению или натяжению ресничных связок, которые находятся под контролем круговых и меридиональных мышц ресничного тела. При сокращении круговых мышц ресничные отростки приближаются к центру ресничного кружка и ресничные связки ослабляются. За счет внутренней упругости хрусталик расправляется и увеличивается его кривизна, тем самым уменьшается фокусное расстояние. Одновременно с сокращением круговых мышечных волокон происходит сокращение и меридиональных мышечных волокон, которые подтягивают заднюю часть сосудистой и ресничной оболочек настолько, насколько уменьшается фокусное расстояние светового пучка. При расслаблении вследствие эластичности ресничное тело принимает исходное положение и, натягивая ресничные связки, напрягает капсулу хрусталика, уплощая его; при этом задний полюс глаза также занимает исходное положение.
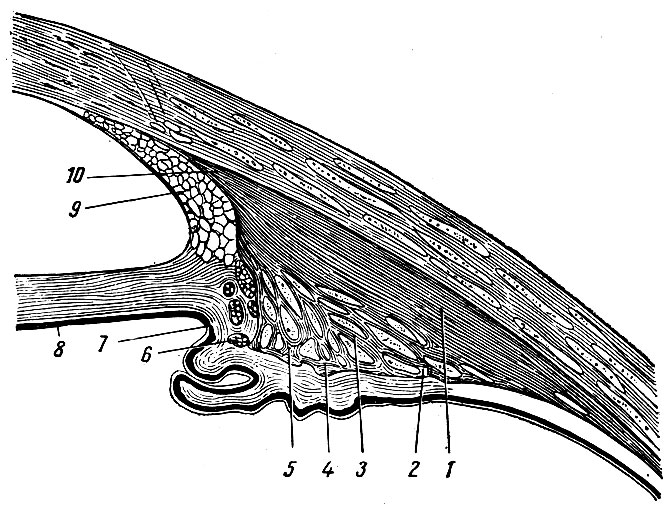
Рис. 264. Медиальный разрез передней части глазного яблока в области ресничного тела. 1 - меридиональные мышечные волокна; 2, 4 и 5 - циркулярные мышечные волокна на заднем скате ресничных отростков; 3 - радиарные мышечные пучки; 6 - циркулярные мышечные пучки на передней стороне ресничного тела; 7,8 - радужная оболочка; 9 - гребенчатая связка, соединяющая радужку с роговицей
В старческом возрасте часть мышечных волокон ресничного тела замещается соединительной тканью; эластичность и упругость хрусталика уменьшаются, что приводит к нарушению зрения.
Собственно сосудистая оболочка, chorioidea, занимает 2/3 задней части глазного яблока. Оболочка состоит из эластических волокон, кровеносных и лимфатических сосудов, пигментных клеток. Она рыхло сращена с внутренней поверхностью белочной оболочки и легко смещается при аккомодации. У животных в этой части сосудистой оболочки скапливаются соли кальция, которые образуют глазное зеркало, отражающее световые лучи, что создает условия для свечения глаз в темноте.
Сетчатая оболочка, или сетчатка, retina, самая внутренняя, распространяется до зазубренного края, ora serrata, лежащего у места перехода ресничного тела в собственно сосудистую оболочку. По этой линии сетчатка делится на переднюю и заднюю части. Сетчатая оболочка имеет 11 слоев, которые можно объединить в два листка: пигментный - наружный и мозговой - внутренний. В последнем содержатся нервные элементы. При осмотре сетчатки на трупе она матово-белая, без характерных анатомических особенностей. При осмотре (глазного дна) с помощью офтальмоскопа у живого человека она имеет ярко-красный фон вследствие просвечивающей в сосудистой оболочке крови. На заднем полюсе глаза видно овальное пятно - диск зрительного нерва, discus n. optici, размером 1,6-1,8 мм, с углублением диска в центре, excavatio disci. К этому пятну радиально сходятся ветви зрительного нерва, лишенные миелиновой оболочки, и вены; расходятся они в зрительную часть сетчатки артерии. Эти сосуды обеспечивают только сетчатку. По сосудистому рисунку сетчатки можно судить о состоянии кровеносных сосудов всего организма и о некоторых его заболеваниях. Латеральнее на 4 мм на уровне диска зрительного нерва лежит пятно, macula, с центральной ямкой, fovea centralis, окрашенные в красно-желто-коричневый цвет. В пятне концентрируется фокус световых лучей, оно является местом наилучшего восприятия световых раздражений. В пятне находятся светочувствительные клетки - колбочки, а палочки расположены в других отделах сетчатки. Палочки и колбочки залегают на периферии сетчатки около пигментного слоя. Световые лучи, таким образом, проникают через все слои прозрачной сетчатки.
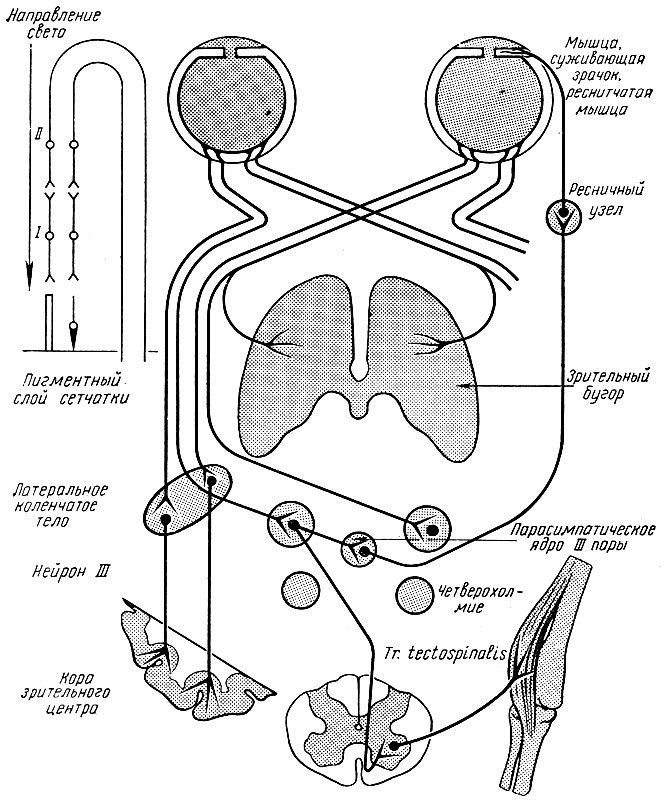
Рис. 265а. Схема проводящих путей зрительного анализатора
Внутреннее содержимое глазного яблока. Это жидкость передней и задней камер глаза, хрусталик и стекловидное тело, представляющие собой прозрачные образования.
Жидкость передней и задней камер глаза располагается в соответствующих камерах, camera anterior et camera posterior. Передняя камера ограничена внутренней поверхностью роговицы и передней поверхностью радужной оболочки. На стыке роговицы и радужки имеются гребенчатые связки; в их толще находится щелевидное пространство радужно-роговичного угла, куда всасывается жидкость передней камеры, эвакуирующаяся затем в венозную пазуху склеры. Задняя камера ограничена спереди задней поверхностью радужной оболочки, сзади - хрусталиком, сбоку - ресничным телом. Задняя камера сообщается через зрачковое отверстие с передней камерой. Жидкость камер служит питательным веществом для хрусталика и роговицы, а также участвует в формировании преломляющих лучи линз глаза.
Хрусталик, lens, имеет форму двояковыпуклой линзы и дополняет преломляющие среды глаза. Выпуклые части спереди и сзади называются полюсами, polus anterior et posterior, а периферическая часть - экватором, equator lentis. При сокращении m. ciliaris хрусталик имеет толщину 4,4 мм, при расслаблении мышцы - 3,7 мм. Диаметр экватора равняется 9 мм.
Христалик заключен в прозрачную капсулу, capsula lentis, от которой берут начало ресничные связки, заканчивающиеся в ресничном теле. Волокна этих связок, идущие от передней и задней частей капсулы хрусталика, соединяются вместе только у ресничного тела, а между ними у экватора хрусталика образуются поисковые пространства, spatia zonularia. Жидкость этого пространства проникает в заднюю камеру глаза.
Стекловидное тело, corpus uitreum, находится в полости между сетчаткой и задней поверхностью хрусталика. Оно образовано прозрачным коллоидным веществом, состоящим из тонких редких соединительных волокон, белков и гиалуроновой кислоты.
Проводящий путь зрительного анализатора. Сетчатка глаза с ее светочувствительными элементами является начальной частью зрительного пути. Световые лучи проникают через роговицу, переднюю и заднюю камеры глаза, хрусталик, стекловидное тело и сетчатку, в наружном слое которой находятся светочувствительные клетки - палочки и колбочки. Под действием света родопсин палочек и колбочек распадается, в результате чего образуется энергия, которая передается на 1-й,нейроцит, представленный в сетчатке биполярными клетками. Последние служат связующим звеном между палочковидными, колбочковидными и ганглиозными клетками сетчатки (2-й нейроцит). Центральные отростки ганглиозных клеток собираются к заднему полюсу глаза, образуя зрительный нерв. После перекреста зрительные нервы образуют зрительные тракты, tractus nervi optici; каждый тракт состоит из медиальной половины волокон противоположного зрительного нерва и латеральной половины волокон нерва своей стороны (рис. 265 а).
Нервные волокна зрительных трактов оканчиваются в зрительных буграх, латеральных коленчатых телах и верхних буграх четверохолмия. Вторые нейроциты, достигнув зрительного бугра и коленчатого тела, переключаются на последний 3-й нейроцит. Волокна от коленчатого тела, пройдя через заднюю часть внутренней капсулы, направляются в корковый зрительный центр. Зрительный центр находится в затылочной доле по краям птичьей шпоры, sulcus calcarinus. Другие волокна зрительного тракта переключаются в верхних буграх четверохолмия одноименной и противоположной сторон. Нервные клетки ядер четверохолмия подключают двигательные клетки ядер головных нервов и клетки передних рогов спинного мозга; последние образуют покрышечно-спинной путь, tractus tecto-spinalis. Так же подключаются и парасимпатические ядра глазодвигательных нервов. От этих ядер начинаются парасимпатические преганглионарные волокна, которые оканчиваются в ресничном узле, gangl. ciliare. Постганглионарные волокна этого узла направляются к m. sphincter pupillae. При такой иннервации возможна автоматическая регуляция ширины зрачка, чем регулируется величина светового потока, поступающего на сетчатку, и обеспечивается установка глаза на предмет видения. Связь зрительных трактов со спинным мозгом способствует передаче автоматических двигательных импульсов на поперечнополосатые мышцы.
Вспомогательные аппараты глаза
К вспомогательным аппаратам глаза относятся мышцы глазного яблока и фасции глазницы, верхнее и нижнее веки, соединительная оболочка и слезный аппарат.
Глазница, orbita (см. раздел Череп в целом, настоящего издания), выстлана надкостницей, periorbita, которая срастается с твердой мозговой оболочкой в области зрительного канала и верхней глазничной щели. В других участках надкостница глазницы сращена с костями черепа непрочно и легко отслаивается.
Жировое тело глазницы, corpus adiposum orbitae, заполняет свободное пространство глазницы. Глазное яблоко изолировано от жирового тела фасциальной пластинкой - влагалищем глазного яблока. Это обеспечивает большую подвижность глазного яблока.
К наружным поперечнополосатым мышцам глазного яблока относятся 4 прямые мышцы: верхняя, нижняя, медиальная и латеральная, mm. recti superior, inferior, medialis et lateralis, а также 2 косые: верхняя и нижняя, mm. obliquus superior et inferior.
Все мышцы глазного яблока, кроме косой, начинаются в окружности отверстия зрительного канала и части верхней глазничной щели, где образуется общее сухожильное кольцо, anulus tendineus communis. Через это кольцо проходят в глазницу зрительный нерв, глазничная артерия, глазодвигательный нерв, носо-ресничный и отводящий нервы.
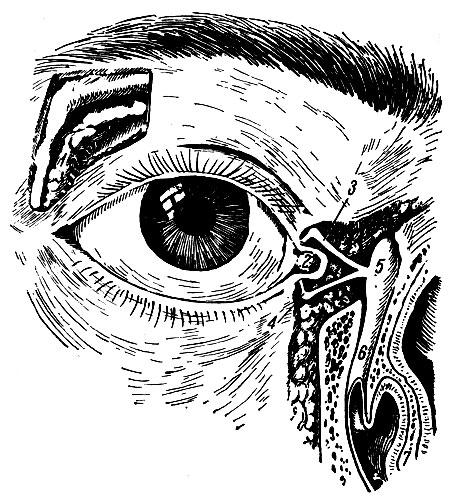
Рис. 265б. Слезный аппарат глаза. 1 - glandula lacrimalis; 2 - lacus lacrimalis; 3 - canaliculus lacrimalis (superior); 4 - canaliculus lacrimalis (inferior); 5 - saccus lacrimalis; 6 - ductus nasolacrimalis; 7 - concha nasalis inferior
Четыре прямые мышцы вплетаются сухожилиями в белочную оболочку впереди экватора глазного яблока. При сокращении верхней и нижней мышц зрачок перемещается в сагиттальной плоскости вверх и вниз; при сокращении боковой и медиальной прямых мышц зрачок перемещается во фронтальной плоскости. Верхняя косая мышца прилежит к верхне-медиальной части глазницы; ее тонкое сухожилие перекидывается через соединительнотканный блок, прикрепленный в боковой ямке или к костному выступу. Затем сухожилие мышцы направляется вниз назад и латерально, прикрепляясь к белочной оболочке глазного яблока на верхне-латеральной части позади экватора. При сокращении верхней косой мышцы зрачок глаза перемещается вниз и медиально. Нижняя косая мышца начинается от латеральной окружности ямки для слезного мешка и направляется под глазное яблоко, прикрепляясь с латеральной стороны позади экватора. При сокращении нижней косой мышцы зрачок отводится вверх и латерально. Сочетанная работа всех наружных мышц глазного яблока обеспечивает вращение глазного яблока по окружности.
Веки, верхнее и нижнее, palpebrae superior et inferior, ограничивают своими краями, limbus palpebralis anterior, глазную щель, rima palpebrum. Подвижность верхнего века большая, чем нижнего. Опускание верхнего века осуществляется за счет части мышцы, окружающей глазницу (pars palpebralis oculi). В результате сокращения этой мышцы уменьшается кривизна дуги верхнего века, вследствие чего оно смещается вниз. Веко поднимается специальной мышцей, m. levator palpebrae superioris. Основу века составляет плотная соединительная ткань, которая покрыта снаружи тонкой кожей. Внутренняя поверхность века выстлана соединительной оболочкой, tunica conjunctiva. В медиальном и латеральном углах глазной щели имеются связки век, tig. palpebrae mediate et laterale. Медиальный угол закруглен. В нем находится слезное озеро, lacus lacrimalis, в котором имеется возвышение - слезное мясцо, caruncula lacrimalis.
В крае соединительнотканной основы века помещаются жировые железы, glandulae tar sales, секрет которых смазывает края век и ресницы.
Соединительная оболочка глаза, tunica conjunctiva, начинается от краев век, покрывает их внутреннюю поверхность, а затем заворачивает на глазное яблоко, образуя конъюнктивальный мешок, открывающийся спереди в глазную щель. Она плотно сращена с хрящом век и рыхло соединена с глазным яблоком. В местах перехода соединительнотканной оболочки с век на глазное яблоко образуются складки, а также верхний и нижний своды, которые способствуют движению глазного яблока и век.
Слезный аппарат. К слезному аппарату относятся: слезная железа, glandula lacrimalis, слезный каналец, cannaliculus lacrimalis, слезный мешок, saccus lacrimalis и носо-слезный проток, ductus nasolacrimalis (рис. 265б).
Слезная железа выделяет прозрачную жидкость, содержащую воду, фермент лизоцим и незначительное количество белковых веществ. Верхняя, большая часть железы находится в ямке верхне-латерального угла глазницы, нижняя часть располагается ниже верхней. Обе доли железы имеют альвеолярно-трубчатое строение и 10-12 общих протоков, которые открываются в латеральную часть конъюнктивального мешка. Слезная жидкость по капиллярной щели, образованной конъюнктивой века, конъюнктивой и роговицей глазного яблока, омывает его и сливается по краям верхнего и нижнего век к медиальному углу глаза, проникая в слезные канальцы.
Слезный каналец представлен верхней и нижней трубочками диаметром 500 мк и длиной 8-10 мм. Они расположены вертикально в своей начальной части (3 мм), а затем принимают почти горизонтальное положение (5 мм) и общим стволом (2 мм) вливаются в слезный мешок. Каналец выстлан плоским эпителием. Просвет канальцев не одинаков: узкие места расположены в углу на месте перехода вертикальной части в горизонтальную и на месте впадения в слезный мешок.
Слезный мешок находится в ямке медиальной стенки глазницы. Впереди мешка проходит медиальная связка века, lig. palpebrale mediate. От его стенки начинаются пучки мышцы, окружающей глазницу (слезная часть). Верхняя часть мешка начинается слепо и образует свод, нижняя его часть переходит в носо-слезный проток.
Носо-слезный проток является продолжением слезного мешка. Это прямая сплющенная трубка диаметром 2 мм, длиной вместе с мешком 5 см, которая открывается в переднюю часть нижнего носового хода. Мешок и проток состоят из фиброзной ткани; их просвет выстлан плоским эпителием.
Аномалии развития глаза
Как уже отмечалось, глаз развивается из многих зачатков. Поэтому встречаются различные эмбриональные нарушения развития глаза.
Частым дефектом является формирование неправильной кривизны роговицы и хрусталика - астигматизм, в результате чего изображение собирается не в виде точки, а представлено линией. Из-за неправильного формирования глазного яблока может быть врожденная близорукость или дальнозоркость, не корригирующаяся преломляющими средами глазного яблока.
При врожденном помутнении хрусталика возникает препятствие прохождению светового пучка. В результате недоразвития венозной пазухи, склеры и пространства радужно-роговичного угла развивается глаукома (повышение внутриглазного давления), что приводит к атрофии светочувствительных и нервных элементов сетчатки.
Преддверно-улитковый орган
Преддверно-улитковый орган, organum vestibulocochleare, или орган слуха и равновесия, состоит из наружного, среднего и внутреннего уха (auris externa, media et interna). В состав внутреннего уха входят слуховой аппарат и орган равновесия.
Развитие преддверно-улиткового органа
Развитие наружного уха. Наружное ухо развивается из мезенхимной ткани, окружающей первую жаберную борозду. В середине 2-го месяца развития из ткани нижнечелюстной и гиоидной жаберных дуг формируются три бугорка. За счет роста бугорков образуется ушная раковина. Аномалиями развития являются отсутствие ушной раковины или неправильное формирование наружного уха из-за неравномерного роста отдельных бугорков.
Развитие среднего уха. На 2-м месяце у эмбриона из дистальной части первой жаберной борозды развивается полость среднего уха. Проксимальная часть борозды преобразуется в слуховую трубу. При этом эктодерма жаберной борозды и энтодерма глоточного кармана располагаются близко друг к другу. Затем слепой конец дна кармана отходит от его поверхности и окружается мезенхимой. Из нее формируются слуховые косточки, до 9-го месяца внутриутробного периода они окружены эмбриональной соединительной тканью и барабанной полости как таковой нет.
На 3-м месяце после рождения эмбриональная соединительная ткань среднего уха резорбируется. В результате слуховые косточки освобождаются, приобретая большую подвижность.
Развитие внутреннего уха. Первоначально закладывается перепончатый лабиринт. В начале 3-й недели развития в головном конце по бокам нервной борозды у эмбриона в эктодерме закладывается слуховая пластинка, которая в конце 3-й недели погружается в мезенхиму, а затем отшнуровывается в виде слухового пузырька. На 4-й неделе в направлении эктодермы от дорсальной части слухового пузырька вырастает эндолимфатический проток, который сохраняет связь с преддверием внутреннего уха. Из вентральной части слухового пузырька развивается улитка. Полукружные каналы закладываются в конце 6-й недели развития. В начале 3-го месяца в преддверии обособляются маточка и мешочек.
В момент дифференцировки перепончатого лабиринта вокруг него происходит постепенное концентрирование мезенхимы, которая превращается в хрящ, а затем в кость. Между хрящом и перепончатым лабиринтом остается тонкий слой, заполненный мезенхимными клетками. Они превращаются в соединительнотканные тяжи, которые подвешивают перепончатый лабиринт.
Наружное ухо
К наружному уху, auris externa., относятся ушная раковина, auricula, и наружный слуховой проход, meatus acusticus externus (рис. 266).
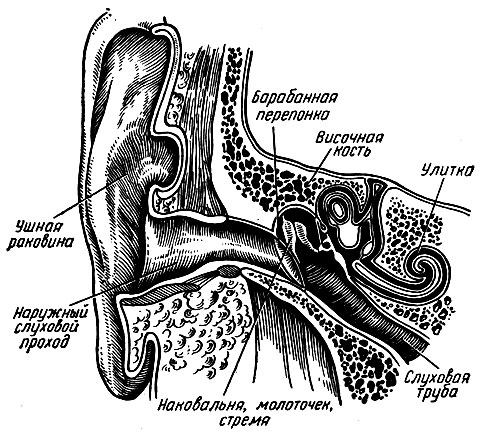
Рис. 266. Фронтальный разрез через орган слуха (схема)
Основа ушной раковины представлена эластическим хрящом, покрытым тонкой кожей. Ушная раковина имеет воронкообразную форму с углублениями и выступами на внутренней поверхности. Ее свободный край - завиток, helix, загнут к центру уха, а ниже и параллельно завитку находится противозавиток, anthelix, который заканчивается внизу около отверстия наружного слухового прохода козелком, tragus. Сзади козелка располагается противокозелок, antitragus.
В нижней части ушная раковина не содержит хряща и кожа образует складку-мочку. Сверху, сзади и снизу к хрящевой части наружного слухового прохода прикрепляются рудиментарные поперечнополосатые мышцы, которые фактически утратили функцию, и смещения ушной раковины не происходит. Свойство движения ушной раковины в направлении источника звука осталось у животных.
Наружная треть наружного слухового прохода состоит из хряща, относящегося к ушной раковине; две трети длины его образованы костной частью височной кости. Наружный слуховой проход имеет неправильную цилиндрическую форму. Открываясь на боковой поверхности головы, он направляется по фронтальной оси в глубину черепа и имеет два изгиба: один - в горизонтальной и второй - в вертикальной плоскостях. Поэтому оттягивание ушной раковины кверху и кнаружи позволяет увидеть барабанную перепонку, натянутую между барабанной полостью и наружным слуховым проходом. Подобная форма слухового прохода обеспечивает прохождение к барабанной перепонке только отраженных от стенок слухового прохода звуковых волн, что уменьшает степень ее перерастяжения. Весь слуховой проход покрыт тонкой кожей, содержащей в наружной трети волосы и сальные железы, glandula ceruminosae. Эпителий кожи продолжается на барабанную перепонку.
Среднее ухо
К среднему уху, auris media, относится барабанная полость с ее содержимым и слуховая труба (рис. 267).
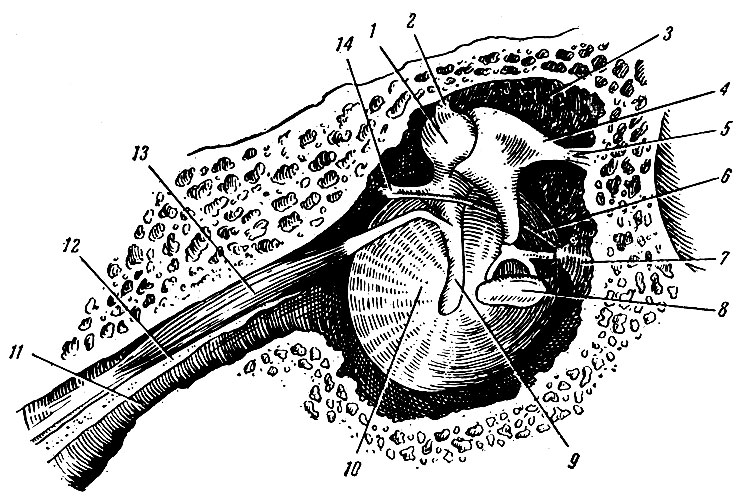
Рис. 267. Среднее ухо (вид на барабанную перепонку с внутренней стороны). 1 - caput mallei; 2 - связка молоточка; 3 - recessus epitympanicus; 4 - incus; 5 - связка наковальни; 6 - chorda tympani; 7 - eminentia pyramidalis; 8 - stapes; 9 - рукоятка молоточка; 10 - membrana tympani; 11 - tuba auditiva; 12 - перегородка между semicanalis m. tensoris tympani и semicanalis tubae auditivae; 13 - m. tensor tympani; 11 - отросток молоточка
Барабанная полость, cavum tympani, располагается в каменистой части височной кости. Она имеет неправильную кубовидную форму, объем ее 0,9-1 см3. Стенки, ограничивающие ее, соприкасаются с важными образованиями: внутренним ухом, внутренней яремной веной, внутренней сонной артерией, ячейками сосцевидного отростка и полостью черепа. Барабанная полость выстлана плоским, местами кубическим эпителием, находящимся на тонкой соединительнотканной подстилке. Различают 6 стенок: лабиринтную, перепончатую, сонную, сосцевидную, покровную и яремную.
Лабиринтная стенка барабанной полости, paries labyrinthicus, - медиальная, образована частью внутреннего уха, преддверием лабиринта. Эта стенка содержит два отверстия: окно преддверия, fenestra vestibuli, расположенное в задней части стенки, и окно улитки, fenestra cochleae, затянутое вторичной барабанной перепонкой, membrana tympani secundaria, которая растягивается под давлением жидкости перилимфатического пространства внутреннего уха. За счет этого свойства увеличивается объем перилимфатического пространства, обеспечивается колебание его жидкости. В окно преддверия вставлено основание стремени - третьей слуховой косточки. Между основанием стремени и краями окна имеется соединительнотканная перепонка, которая удерживает слуховую косточку на месте и обеспечивает герметичность преддверия внутреннего уха.
Перепончатая стенка, paries membranaceus, латеральная. В нижней части состоит из барабанной перепонки, а выше нее образована костью, в которой имеется надбарабанный карман, recessus epitympanicus. В нем размещаются две слуховые косточки: головка молоточка и наковальня.
Сонная стенка paries caroticus, - передняя, ограничивает канал внутренней сонной артерии. В верхней части этой стенки находится барабанное отверстие слуховой трубы, ostium tympanicum tubae auditivae. Слуховая труба соединяет барабанную полость с полостью носоглотки, регулируя давление воздуха в барабанной полости.
Сосцевидная стенка, paries mastoideus, - задняя, отграничивает полость от сосцевидного отростка. Содержит ряд возвышений и отверстий: пирамидальное возвышение, eminentia pyramidalis, в котором находятся m. stapedius, выступ бокового полукружного канала, prominentia canalis semicircularis lateralis, выступ лицевого канала, prominentia canalis facialis, сосцевидную пещеру, antrum mastoideum, граничащую с задней стенкой наружного слухового прохода.
Покровная стенка, paries tegmentalis, - верхняя, имеет куполообразную форму и отделяет полость среднего уха от полости средней черепной ямки.
Яремная стенка, paries jugularis, - нижняя, отделяет барабанную полость от ямки внутренней яремной вены, где располагается ее луковица. В задней части яремной стенки имеется шиловидный выступ, prominentia styloidea, след от давления шиловидного отростка.
Слуховые косточки, ossicula auditus, включают: молоточек, malleus, наковальню, incus, и стремя, stapes (рис. 268).
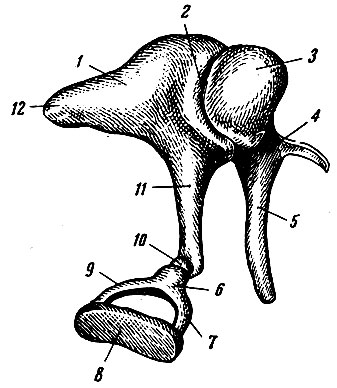
Рис. 268. Слуховые косточки. 1 - incus; 2 - сочленение incus и malleus; 3 - caput mallei; 4 - collum mallei; 5 - manubrium mallei; 6 - caput stapedis; 7,9 - ножки стремени; 8 - основание стремени; 10 - processus lenti-cularis на конце длинной ножки наковальни для сочленения с головкой стремени; 11 - crus longum наковальни; 12 - crus breve наковальни
У молоточка выделяют головку, шейку и рукоятку. Головка молоточка соединяется наковальне-молоточковым суставом, articulatio incudomallearis, с телом наковальни. Рукоятка молоточка срастается с барабанной перепонкой, а к шейке молоточка прикрепляется мышца, натягивающая барабанную перепонку. Наковальня содержит тело и два отростка: короткий и длинный. Длинный отросток сочленяется наковальне-стременным суставом с головкой стремени, articulatio incudostapedia. Стремя имеет головку, переднюю и заднюю ножки и основание. К задней ножке прикрепляется m. stapedius. Основание стремени вставлено в овальное окно преддверия лабиринта.
К слуховым косточкам прикрепляются две поперечнополосатые мышцы. Мышца, натягивающая барабанную перепонку, m. tensor tympani, берет начало от стенок мышечно-трубного канала височной кости и прикрепляется к шейке молоточка. Мышца, оттягивая внутрь барабанной полости рукоятку молоточка, напрягает барабанную перепонку, поэтому она вогнута в полость среднего уха, а слуховые косточки перемещаются в направлении овального окна.
Мышца стремени, m. stapedius, начинается в толще пирамидального возвышения сосцевидной стенки и прикрепляется к задней ножке стремени. Мышца выводит из отверстия основание стремени, являясь антагонистом для предыдущей мышцы.
Слуховые косточки, соединенные суставами, и мышцы среднего уха обеспечивают проведение воздушных колебаний различной интенсивности.
Слуховая труба, tuba auditiva, сообщает барабанную полость с полостью носоглотки. Слуховая труба имеет костную и хрящевидную части. Костная часть длиной 6-7 мм и диаметром 1-2 мм находится в височной кости, хрящевая (эластический хрящ) длиной 1,3-1,5 мм и диаметром 3- 4 мм - в толще латеральной части стенки носоглотки. От хрящевой части берет начало m. tensor veli palatini. Благодаря атому при глотании раскрывается слуховая труба и выравнивается давление воздуха в носоглотке и среднем ухе.
Внутренняя поверхность трубы покрыта мерцательным эпителием, в слизистой оболочке имеются слизистые железы и скопление лимфатической ткани. Она хорошо развита и образует трубную миндалину в устье носоглоточного отверстия трубы.
Барабанная перепонка развивается вместе с органами наружного уха. Она представляет собой овальную, размером 11X9 мм, тонкую полупрозрачную пластинку. Свободным краем эта пластинка вставлена в барабанную борозду, sulcus tympanicus, в костной части слухового прохода. Укрепляется в этой борозде фиброзным кольцом, fibrocartilagineus не по всей окружности. Со стороны слухового прохода перепонка покрыта плоским эпителием, а со стороны барабанной полости - эпителием слизистой оболочки. Основа перепонки образована эластическими и коллагеновыми волокнами, которые в верхней ее части замещены волокнами рыхлой соединительной ткани. Эта часть плохо натянута и называется pars flaccida. В центральной части перепонки волокна располагаются циркулярно, а в передней, задней и нижней периферической ее частях - радиально.
Там, где волокна ориентированы радиально, перепонка натянута, pars tensa, и в отраженном свете блестит. Барабанная перепонка у новорожденных стоит почти поперечно к просвету наружного слухового прохода, у взрослых - под углом около 45°. В центральной части она вогнута и называется пупком, umbo membranae typmani, где со стороны барабанной полости прикрепляется рукоятка молоточка (слуховая кость).
Внутреннее ухо
Внутреннее ухо, amis interna, состоит из постного и перепончатого лабиринтов (рис. 269). Эти лабиринты образуют преддверие, три полукружных канала и улитку.
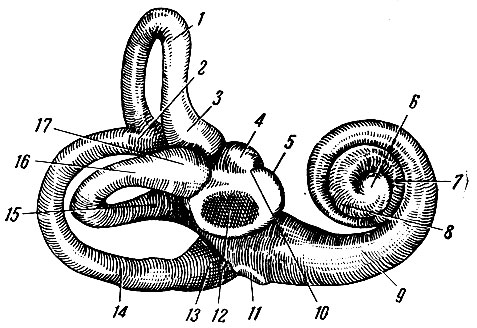
Рис. 269. Костный лабиринт снаружи. 1 - canalis semicircularis anterior; 2 - crus commune; 3 - ampulla ossea; 4 - recessus ellipticus; 5 - reccessus sphericus; 6 - верхушка улитки; 7 - средний завиток улитки; 8 - верхний завиток улитки; 9 - основной завиток улитки; 10 - местоположение crista vestibularis; 11 - fenestra cochleae; 12 - fenestra vestibuli; 13 - ampulla ossea posterior; 14 - canalis semicircularis posterior; 15 - crus simplex canalis lateralis; 16 - canalis semicircularis lateralis; 17 - ampulla ossea lateralis
Костный лабиринт, labyrinthus osseus. Преддверие, uestibulum, - полость, которая сообщается сзади 5 отверстиями с полукружными каналами и спереди с отверстиями канала улитки. На лабиринтной стенке барабанной полости, на латеральной стенке преддверия имеется fenestra uestibuli, затянутая пластинкой стремени. На этой же стенке преддверия находится другое отверстие, fenestra cochleae, затянутое вторичной мембраной. Полость преддверия разделяется гребешком, crista uestibuli, на два углубления: эллиптическое углубление, recessus ellipticus, - заднее, сообщается с полукружными каналами, переднее сферическое углубление, recessus sphericus, находится ближе к улитке. Из эллиптического углубления берет начало водопровод преддверия, aqueductus uestibuli, проходящий через кость пирамиды и заканчивающийся в ямке на задней поверхности отверстием.
Костные полукружные каналы, candles semicirculares ossei, располагаются взаимно перпендикулярно в трех плоскостях. При наклоне головы вперед движется жидкость переднего полукружного канала, canalis semicircularis anterior, расположенного вертикально в сагиттальной полости. При наклоне головы вправо или влево возникают токи жидкости в заднем полукружном канале, canalis semicircularis posterior. Он стоит также вертикально во фронтовой плоскости. При вращении головой движение жидкости происходит в боковом полукружном канале, canalis semicircularis lateralis, лежащим в горизонтальной плоскости. Отверстия ножек каналов сообщаются с преддверием 5 отверстиями, так как один конец переднего канала и один конец заднего соединяются в общую ножку. Одна ножка каждого канала при соединении с преддверием расширяется в виде ампулы.
Улитка, cochlea, состоит из спирального канала, ограниченного костным веществом пирамиды, имеющего 2 ½ круговых хода (рис. 270). В центре улитки имеется полый костный стержень, modiolus, находящийся в горизонтальной плоскости.
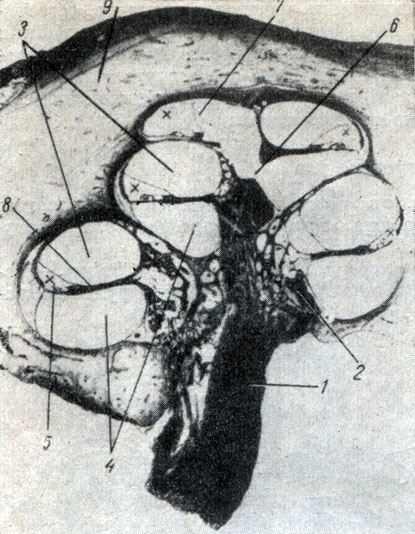
Рис. 270. Разрез улитки внутреннего уха (по Штеру). 1 - n. cochlearis; 2 - modiolus; 3 - scala vestibuli; 4 - scala tympani; 5 - ductus cechlearis; 6 - helicotrema; 7 - paries vestibularis ductus cechlearis; 8 - lamina spiralis ossea; 9 - костная стенка улитки
В просвет улитки со стороны стержня выдается костная спиральная пластинка, lamina spiralis ossea. В ее толще имеются отверстия, через которые к спиральному органу проходят кровеносные сосуды и нервы. Спиральная пластинка улитки вместе с образованиями перепончатого лабиринта разделяет полость улитки на две части, называемые лестницей преддверия, scala vestibuli, соединяющейся с полостью преддверия, и барабанную лестницу, scala tympani. В барабанную лестницу открывается fenestra cochleae. Из барабанной лестницы берет начало водопровод улитки, проходящий через костное вещество пирамиды. На нижней поверхности пирамиды на ее заднем крае находится наружное отверстие этого канала, apertura externa canaliculi cochlea.
Перепончатый лабиринт
Перепончатый лабиринт, labirynthus membranaceus, располагается внутри костного лабиринта и почти повторяет его очертания (рис. 271).
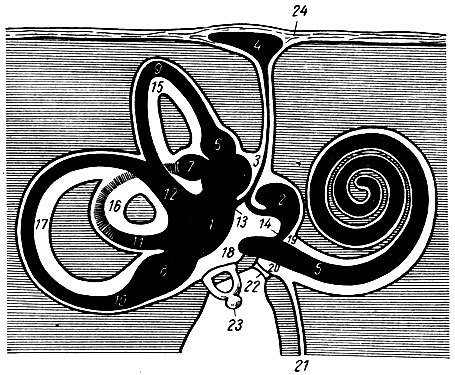
Рис. 271. Схема костного и перепончатого слухового лабиринта правого уха (черным обозначен перепончатый лабиринт; костная ткань заштрихована). 1 - utriculus; 2 - sacculus; з - ductus endolymphaticus; 4 - saccus endolymphaticus; 5 - ductus cochlearis; 6 - ampulla membranacea anterior; 7 - ampulla membranacea lateralis; 8 - ampulla membranacea posterior; 9 - ductus semicircularis anterior; 10 - ductus semicircularis posterior; 11 - ductus semicircularis lateralis; 12 - crus membranaceum commune; 13 - ductus untriculosaccularis; 14 - ductus reuniens; 15 - canalis semicircularis anterior; 16 - canalis semicircularis lateralis; 17 - canalis semicircularis posterior; 18 - vestibulum; 19 - scala vestibuli; 20 - scala tympani; 21 - canaliculus cochleae; 22 - membrana tympani secundaria; 23 - stapes; 24 - dura mater encephali
Вестибулярная часть перепончатого лабиринта, или преддверия, состоит из мешочка, sacculus, находящегося в recessus sphericus, и эллиптического мешочка, utriculus, лежащего в recessus ellipticus. Мешочки сообщаются друг с другом посредством соединяющего протока, ductus reuniens, который продолжается в ductus endolymphaticus, заканчивающийся в соединительнотканном мешке, sacculus. Мешочек находится на задней поверхности пирамиды височной кости у отверстия apertura externa aqueductus vestibuli. В эллиптический мешочек также открываются полукружные каналы, а в желудочек - канал перепончатой части улитки.
В стенках перепончатого лабиринта преддверия в области мешочков имеются участки слуховых чувствительных клеток, maculae. Поверхность этих клеток покрыта студенистой мембраной, содержащей кристаллы углекислого кальция - отолиты, которые раздражают чувствительные клетки при изменении положения головы. Слуховое пятно маточки является местом, где происходит восприятие раздражений, связанных с изменением положения тела по отношению к центру тяжести тела, а также вибрационных колебаний.
Перепончатый лабиринт полукружных каналов соединяется с желудочком преддверия. На месте впадения имеются расширения перепончатого лабиринта, ampullae. Этот лабиринт с помощью соединительнотканных волокон подвешен к стенкам костного лабиринта. Он имеет слуховые гребешки, cristae ampullares, формирующие складки в каждой ампуле. Направление гребешка всегда перпендикулярно по отношению к полукружному каналу. Гребешки имеют волоски рецепторных клеток. При изменении положения головы, когда происходит перемещение эндолимфы в полукружных каналах, возникает раздражение рецепторных клеток слуховых гребешков. Это вызывает рефлекторный ответ соответствующей мускулатуры, выравнивающей положение тела и координацию движения наружных глазных мышц.
Вестибулярная часть перепончатого лабиринта и часть полукружных каналов содержат чувствительные клетки, находящиеся в слуховых пятнах и слуховых гребешках, где воспринимаются токи эндолимфы. Из этих образований берет начало проводящий путь стато-кинетического анализатора, заканчивающийся в коре головного мозга.
Первый нейроцит стато-кинетического анализатора находится в gangl. vestibulare, залегающем на дне внутреннего слухового прохода. Периферические отростки биполярных клеток узла формируют 6 ветвей n. vestibularis: ramus ampullaris superior, r. ampullaris lateralis, r. ampullaris inferior, r. ampullaris posterior, r. utricularis, r. saccularis, которые достигают чувствительных клеток слуховых пятен и слуховых гребешков. Центральные отростки этих нервных клеток образуют вестибулярную часть VIII пары головных нервов, которая покидает пирамиду височной кости через porus acusticus internus и в мосто-мозжечковом углу проникает в вещество дорсальной части моста и продолговатого мозга, достигая ядер: верхнего, латерального, медиального и спинального. Незначительное число волокон нейроцита, минуя ядра, направляется непосредственно в мозжечок - nodulus, flocculus, uvula, culmen, lingula et nucleus fastigii.
Второй нейроцит этого анализатора начинается в перечисленных ядрах, нервные волокна клеток которых через нижние ножки мозжечка идут в кору и к ядрам мозжечка (перечислены, выше) - tractus vestibulo-cerebellaris, к спинному мозгу (передние рога) - tractus vestibulospinalis, к ретикулярной формации (среднего, заднего и продолговатого мозга) - tractus vestibulo-reticularis, к ядрам покрышки мозга (средний мозг) - tractus vestibulo-tectalis, к медиальному продольному пучку - fasciculus longitudinalis medialis, к зрительным буграм.
Третий нейроцит стато-кинетического анализатора берет начало в зрительном бугре, направляется в кору средней височной извилины.
Перепончатый лабиринт улитки представлен протоком улитки, ductus cochlearis. Проток начинается от преддверия в области recessus cochlearis и заканчивается слепо около верхушки улитки. На поперечном разрезе улитковый проток имеет треугольную форму и большая его часть располагается ближе к наружной стенке. Благодаря улитковому ходу полость костного хода улитки разделяется на две части: верхняя - лестница преддверия, scala vestibuli, нижняя - барабанная лестница, scala tympani. Они сообщаются друг с другом на верхушке улитки просветленным отверстием, helicotrema.
Наружная стенка (сосудистая полоска) улиткового хода срастается с наружной стенкой костного хода улитки. Верхняя, paries vestibularis, и нижняя, membrana spiralis, стенки улиткового хода являются продолжением костной спиральной пластинки улитки. Они берут начало от свободного края спиральной пластинки улитки и расходятся к наружной стенке под углом 40-45°. На mebrana spiralis располагается звуковоспринимающий аппарат - спиральный орган (рис. 272).
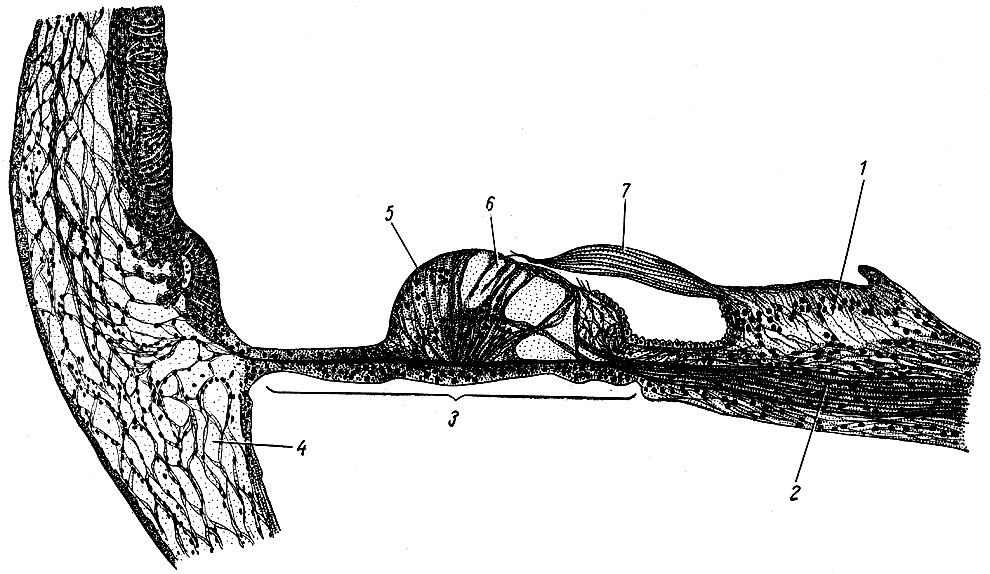
Рис. 272. Спиральный орган. 1 - спиральный гребешок; 2 - дендриты нервных клеток; 3 - основная мембрана; 4 - костная стенка; 5 - наружные опорные клетки; 6 - наружные волосковые (слуховые) клетки; 7 - покровная пластинка
Спиральный орган, organon spirale, находится на протяжении всего улиткового хода и расположен на спиральной мембране, которая состоит из тонких коллагеновых волокон. На этой мембране расположены чувствительные волосковые клетки. Волоски клеток свободно флотируют в жидкости улиткового хода и обращены в сторону плавающей покровной мембраны, membrana tectoria, имеющей желеобразную консистенцию и содержащей эластические волокна с расположенными в ней субмикроскопическими кристаллами.
Пути прохождения звуковых волн. Звуковые волны, встречая сопротивление упругой барабанной перепонки, вместе с ней колеблют рукоятку молоточка, которая смещает все слуховые косточки. Основание стремечка давит на перилимфу преддверия. Так как жидкость практически не сжимается, то перилимфа преддверия смещает столб жидкости лестницы преддверия, которая через отверстие на верхушке улитки (helicotrema) продвигается в барабанную лестницу. Жидкость барабанной лестницы растягивает вторичную мембрану, закрывающую овальное окно. Благодаря прогибу вторичной мембраны увеличивается полость перилимфатического пространства, а это вызывает образование волн в перилимфе, колебания которой передаются жидкости эндолимфатического пространства, т. е. перепончатого лабиринта. Это приводит к смещению покровной мембраны (membrana tectoria), которая раздражает волоски чувствительных клеток. Чувствительные клетки находятся в контакте с первым чувствительным нейроцитом.
Путь слухового анализатора. Первый нейроцит находится в спиральном узле, gangl. spirale; этот узел располагается в основании улиткового веретена. Периферические отростки нервных чувствительных клеток проходят по отверстиям спиральной костной пластинки к спиральному органу и оканчиваются у рецепторных клеток. Центральные отростки клеток соединяются в n. cochlearis и через внутреннее слуховое отверстие выходят на основание черепа. В ямке между продолговатым мозгом, мозговым мостом и мозжечком они проникают в мозговой мост, вступая в контакт с вентральным и дорсальным ядрами (рис. 273).
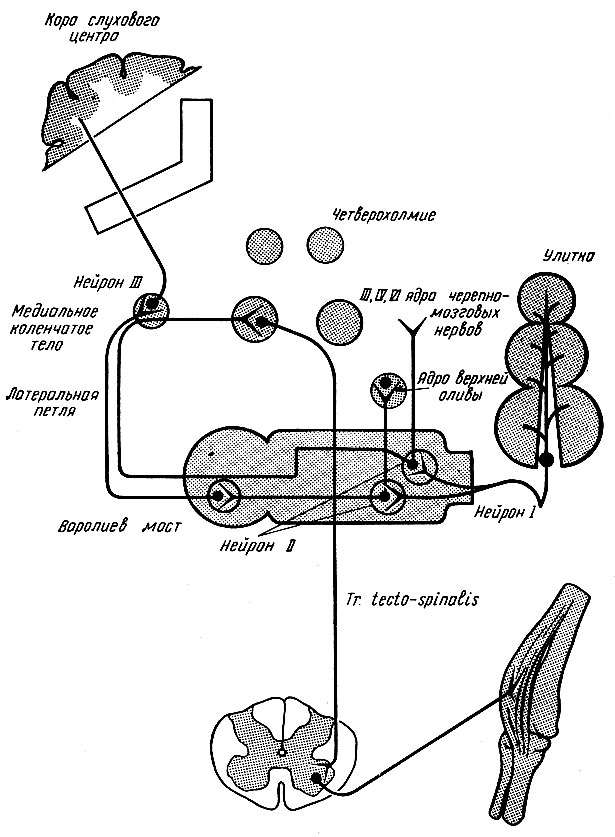
Рис. 273. Схема проводящих путей звукового анализатора
Вторые нейроциты от клеток дорсального ядра формируют мозговые полоски, striae medullares ventriculi quarti, находящиеся в ромбовидной ямке на границе моста и продолговатого мозга. Около средней борозды продолговатого мозга мозговые полоски погружаются в вещество мозга противоположной стороны и включаются в группу волокон, формирующих lemniscus lateralis. Нервные волокна от вентрального ядра в толще варолиева моста переходят на противоположную сторону и, соединившись с волокнами дорсального ядра, формируют латеральную петлю. Проходя через вещество мозга, они переплетаются с собственными ядрами и волокнами варолиева моста. Эта часть выделяется в виде трапециевидного тела, corpus trapezoideum. Часть волокон второго нейроцита от вентрального ядра не достигает латеральной петли, а переключается в ядрах верхней оливы, двигательных ядрах III, IV и VI пар головных нервов.
Латеральная петля представляет соединенные нервные волокна клеток дорсального и вентрального слуховых ядер, ядер трапециевидного тела и ядра латеральной петли. Часть ее волокон достигает медиального коленчатого тела, где переключается на III нейроцит. Другая часть волокон латеральной петли, преимущественно относящаяся к волокнам дорсального ядра, вступает в нижние бугры четверохолмия.
Волокна третьего нейроцита из медиального коленчатого тела проходят через заднюю часть внутренней капсулы и достигают коры верхней извилины височной доли. Нижние бугры четверохолмия являются рефлекторным двигательным центром, через который подключается tractus tectospinalis. Благодаря этому при раздражении слухового анализатора рефлекторно подключается спинной мозг для выполнения автоматических движений. Для этого также подключаются верхние оливы, двигательные ядра головных нервов, медиальный продольный пучок. Через эти рефлекторные двигательные центры человек выполняет много автоматических двигательных реакций в ответ на раздражение слухового анализатора.
Орган вкуса
Животные, живущие в воде, обладают общим химическим чувством, так как растворенные в ней вещества воздействуют на все чувствительные нервные окончания. Специализация органа вкуса произошла только у наземных животных.
Органом вкуса, organum gustis, является язык, но в действительности в нем имеются только нервные окончания периферических отростков чувствительных клеток, находящихся в физиологической связи с эпителиальными клетками вкусовых луковиц. Вкусовые луковицы большей частью располагаются в эпителиальном слое грибовидных, желобоватых и листовидных сосочков языка, редкие вкусовые луковицы выявлены в слизистой оболочке губ, мягкого неба и надгортанника. Общее число луковиц - 2000. Вкусовая луковица имеет форму эллипса и лежит в толще эпителиального слоя сосочка языка. На вершине луковицы есть вкусовая пора, которая открыта в полость вкусовой ямки, сообщающейся с поверхностью сосочка. В нее затекает жидкость, содержащая растворенные вещества, которые раздражают нервные окончания на боковых поверхностях вкусовых клеток.
Первый нейроцит вкусового анализатора находится в следующих узлах афферентных нервов языка: 1) gangl. geniculi залегает в колене канала лицевого нерва, образует chorda tympani, которая иннервирует 2/3 языка; 2) gangl. superior, располагается в яремном отверстии; gangl, inferior - в каменистой ямке, относится к языко-глоточному нерву, иннервирует заднюю 1/3 языка и мягкое небо. Периферические отростки чувствительных клеток указанных узлов заканчиваются во вкусовых луковицах, а центральные отростки нервных клеток вступают в контакт с клетками второго нейроцита в nucleus tractus solitarii лицевого, языко-глоточного и блуждающего нервов, расположенных в мосту и продолговатом мозге. Нервные волокна второго нейроцита вместе с волокнами медиальной петли достигают ядер зрительного бугра, откуда берут начало отростки третьего нейроцита. Корковым центром органа вкуса являются клетки gyrus parahippocampalis, uncus и hippocompus, т. е. клетки, лежащие по соседству с центром обоняния.
Развитие сосочков языка. Эпителий языка на 3-м месяце внутриутробного развития врастает в мезенхиму. В результате этой инвагинации эпителия формируются желобоватые и грибовидные сосочки.
Развитие вкусовых луковиц. В конце 2-го месяца развития эмбриона на языке появляются клеточные пучки, относящиеся к эмбриональной нервной глии. На 4-м месяце к этим клеткам прорастают нервные волокна готовых нервов. Группа нейро-эпителиальных образований обособляется от окружающих тканей к 6-му месяцу, формируя луковицы, у которых появляются вкусовые поры. В основании вкусовых луковиц выявляется нервное сплетение, оплетающее чувствительные клетки.
ПОИСК:
© ANFIZ.RU, 2011-2022
При использовании материалов сайта активная ссылка обязательна:
http://anfiz.ru/ 'Анатомия и физиология человека'
При использовании материалов сайта активная ссылка обязательна:
http://anfiz.ru/ 'Анатомия и физиология человека'