Глава 7. Расстройства кровообращения
Различные нарушения деятельности органов кровообращения могут до определенных пределов выравниваться с помощью компенсаторных механизмов. Важнейшими из них являются:
1) тоногенное расширение-дилатация (от lаtus - широкий) сердца. В связи с усилением кровообращения в полости сердца поступает больше крови, а сердечная мышца получает больше артериальной крови и начинает сильнее растягиваться и сокращаться. При этом увеличивается ударный объем сердца (тоногенное расширение сердца связано с повышением тонуса миокарда);
2) увеличение частоты сердечных сокращений (тахикардия), что способствует повышению минутного объема крови при одновременном увеличении ударного объема крови;
3) увеличение объема циркулирующей крови путем мобилизации крови из кровяных депо. У взрослого человека масса циркулирующей крови таким образом может увеличиться на 1 - 2 л;
4) гипертрофия сердца, которая также приводит к усилению сердечных сокращений.
Существуют и другие механизмы компенсации расстройств кровообращения. Так, например, снижение кровотока в некоторых органах может компенсироваться за счет повышения притока крови по соседним, коллатеральным, сосудам в результате включения в кровообращение сосудистых анастомозов. Если процессы компенсации оказываются недостаточными, наступают расстройства кровообращения.
Расстройства кровообращения как во всем организме, так и в отдельных его частях вызывают изменение обмена веществ в тканях и нарушение их жизнедеятельности. Расстройства кровообращения условно делят на общие и местные. Общие расстройства связаны с нарушением кровообращения во всем организме. Местные расстройства кровообращения возникают в отдельных частях организма. Однако часто местные процессы развиваются в связи с общими нарушениями, и, наоборот, местное расстройство кровообращения может существенно отразиться на деятельности всего организма, в том числе и на общем кровообращении.
Нарушение кровенаполнения. Под влиянием самых разнообразных, как физиологических, так и патологических, факторов может происходить избыточное накопление крови в тканях или, наоборот, их обескровливание. Избыточное содержание крови в тканях называют гиперемией (от hyper - чрезмерно, hamia - кровь), недостаточное - малокровием, ишемией (от ischo - задерживать). Гиперемия по своему происхождению делится на артериальную и венозную.
Артериальная гиперемия развивается там, где усилен приток крови по артериям. Повышенный приток артериальной крови, как правило, сопровождает усиленную деятельность органа. Кровь быстро проходит через эту зону, не успевая отдать тканям весь кислород, поэтому в венах, по которым происходит отток, кровь алая, богатая оксигемоглобином. Этим объясняется покраснение, которое лучше всего видно на коже и слизистых оболочках; пульсация расширенных мелких сосудов; повышение температуры в области гиперемии, объясняющееся усилением обмена веществ; припухание зоны гиперемии или увеличение объема гипере-мированного органа, появляющееся вследствие прилива крови и отека тканей за счет выхода жидкости из сосудов.
Артериальная гиперемия развивается в результате действия различных, в том числе нейрогенных, механизмов. Она может возникать в результате рефлекторного воздействия раздражителей на центральную нервную систему или на периферический нервный аппарат. Это может быть следствием повышения тонуса сосудорасширяющих нервов. Такую гиперемию называют нейротонической. Примером нейротонической гиперемии может быть покраснение кожи после механического удара, гиперемия лица при воспалении легких, зубной боли или при сильных эмоциях (гнев, стыд, смущение).
В результате ослабления тонуса сосудосуживающих нервов возникает нейропаралитическая гиперемия. Модель такой гиперемии можно получить, перерезав у кролика симпатический нерв, иннервирующий ухо. Такая же гиперемия наблюдается при поражении узлов симпатической системы (травма или влияние микробных токсинов).
Наконец, следует упомянуть о воспалительной гиперемии, которая развивается при воспалении.
Артериальная гиперемия-обычно явление временное, более или менее быстро проходящее. Усиление обмена веществ в зоне гиперемии способствует восстановлению функций поврежденных тканей. Такую гиперемию правильнее рассматривать не как расстройство кровообращения, а как защитную реакцию организма.
При венозном полнокровии затруднен отток крови из органа по венам. Кровь задерживается в тканях, застаивается. Восстановление гемоглобина происходит полностью, накапливается углекислота и в зоне гиперемии задержавшаяся кровь становится темно-красной, даже синюшной. Это состояние называют также застойным полнокровием, синюхой, цианозом (от cyanos - синий).
Причины венозного полнокровия могут быть местными-сдавление вен опухолью, рубцами, повязкой и др., сужение просвета вен (закупорка тромбом, воспаление внутренней оболочки) или общими - в результате расстройства сердечной деятельности, при котором особенно затрудняется отток крови от низко расположенных Частей тела.
Внешний вид органов и тканей при венозном полнокровии очень характерен. Они синюшны, температура их несколько снижена (за счет снижения обмена веществ). Застойные органы увеличены в объеме.
Следствием длительного венозного застоя является недостаточное снабжение тканей кислородом (гипоксия). Происходит расстройство питания тканей, что особенно проявляется при обычно длительных застоях крови, развивающихся в связи с заболеванием сердца. Длительное нарушение питания приводит к атрофии паренхимы органа, наиболее чувствительной к гипоксии и дефициту субстратов окисления. Одновременно в органе разрастается соединительная ткань (строма), более резистентная к расстройствам обмена.
Стазом (от stasis - остановка) называют прекращение движения крови в капиллярах и венулах. Легко наблюдать стаз в опыте. При сдавливании вены языка или брыжейки кишечника лягушки под микроскопом видно замедление движения крови в резко расширенных капиллярах, сменяющееся колебательными движениями и остановкой кровотока. Стаз может наблюдаться при венозных застоях, параличе сосудистой стенки вследствие повреждения сосудодвигательных нервов. Он возникает в результате воздействия на сосуд сильных раздражителей, например тепловых (ожог), химических и биологических (микробных токсинов).
При кратковременном стазе кровообращение может восстанавливаться; длительный стаз ведет к некрозу тканей.
Ишемией (от isho - задерживаю, naima - кровь) называют местное малокровие - уменьшение кровенаполнения какого-либо участка ткани вследствие нарушения притока крови по артериям. Признаки ишемии: 1) побледнение ткани; 2) похолодание; 3) уменьшение объема ишемического участка вследствие уменьшения притока крови; 4) нарушение обмена веществ, что в свою очередь является причиной развития дистрофии вплоть до некроза; 5) боль, ощущение онемения, "бегания мурашек", потеря чувствительности (степень этих проявлений разнообразна); 6) нарушение функций органа (особенно большие изменения происходят при ишемии головного мозга).
В жизни с ишемией приходится встречаться очень часто. Мы нередко видим побледнение кожи от мороза и почти каждый из нас ощущал и наблюдал при этом перечисленные выше проявления. Спастическая ишемия нередко возникает в результате испуга в виде резкого побледнения кожи, а иногда и развития обморочного состояния вследствие спазма сосудов мозга. У людей, страдающих стенокардией, боли в области груди также возникают в результате спазма артерий сердца и ишемии сердечной мышцы.
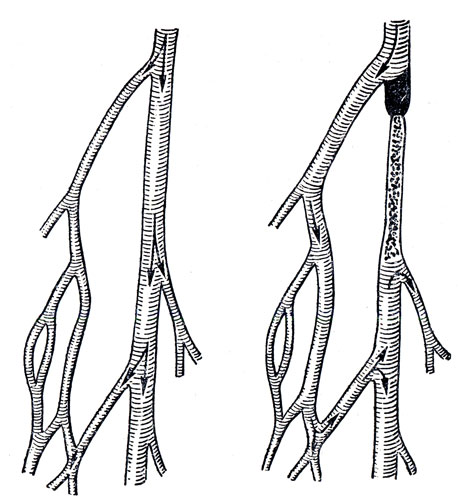
Рис. 25. Развитие коллатерального кровообращения (схема). Стрелками показано направление тока крови. Слева - артериальные анастомозы в нормальном состоянии, справа - при перевязке основного артериального ствола
Часто ишемия происходит вследствие сдавления артерий или сужения их просвета в результате патологических процессов в стенках сосудов. Возможно развитие ишемии при внезапном оттоке крови в другие органы (коллатеральная ишемия). Так, например, возникает ишемия головного мозга при резком расширении сосудов брюшной полости.
Последствия ишемии зависят от сочетания ряда факторов. Основными из них следует считать: 1) размер закрытой или суженной артерии; 2) быстроту сужения просвета артерии (при медленном закрытии даже крупной артерии может не наступить ишемия, так как развивается кровоснабжение по коллатералям): 3) длительность ишемии; 4) чувствительность тканей к недостатку кровоснабжения; 5) характер ветвления кровеносных сосудов в данной ткани.
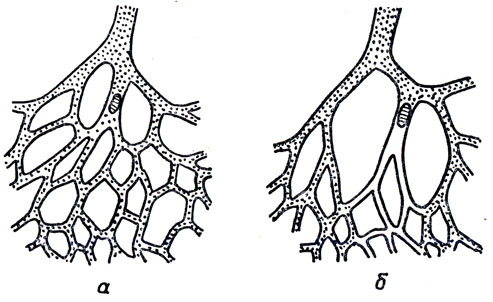
Рис. 26. Сообщающиеся и концевые (конечные) артерии, образование инфарктов (схема). а - закупорка веточки артерии с достаточными коллатералями; б - закупорка концевой артерии с образованием белого инфаркта
В зависимости от этих факторов исходы ишемии очень разнообразны. Ткань мозга может переносить кислородное голодание только в течение нескольких минут, а затем в нервных клетках развиваются необратимые изменения. Очень чувствительны к ишемии сердечная мышца, почки.
При ишемии в тканях происходит накопление недоокисленных продуктов обмена (молочной, пировиноград-ной кислот и др.), вследствие чего повышается кислотность тканей (ацидоз). Если микроциркуляция восстанавливается, то образовавшиеся вещества поступают в общий кровоток. При восстановлении кровообращения после ишемии больших масс мышц (например, конечности) поступление недоокисленных продуктов может вызвать тяжелый токсикоз, иногда заканчивающийся токсическим шоком и смертью.
При полном закрытии просвета артерий кровоснабжение тканей зависит от состояния коллатерального кровообращения. В большинстве органов коллатерали (боковые веточки) и анастомозы (мелкие сосуды, соединяющие соседние веточки друг с другом) хорошо развиты, но при нормальном кровообращении находятся в спавшемся состоянии и циркуляции крови в них почти нет. При нарушении движения крови по основным сосудистым ветвям она поступает в коллатерали (рис. 25). Так, например, при перевязке плечевой артерии уже через 3 - 4 дня снова можно прощупать пульс на лучевой артерии, так как за этот срок кровообращение восстанавливается по коллатералям. При длительном коллатеральном кровообращении маленькие боковые сосуды расширяются и могут достигать размера основных сосудов. Коллатерали иногда принимают на себя функцию даже такого крупного сосуда, как аорта. Это наблюдается при врожденном сужении аорты, когда ее просвет может быть настолько узким, что через него едва проходит спичка. В таком случае для снабжения кровью брюшных органов коллатералями служат грудные или межреберные артерии и их анастомозы с артериями передней брюшной стенки. Все эти артерии резко расширяются и кровоснабжение становится полноценным.
Ряд органов (сердце, головной мозг, сетчатка глаза, почки, селезенка, кишечник), у которых всегда большая потребность в крови, при наличии сильно разветвленных мелких артерий почти не имеют коллатералей и анастомозов. Такие ветвления артерий называют конечными, или концевыми (рис. 26). При острой закупорке конечной артерии определенный участок ткани получает недостаточное количество крови и в нем может возникнуть очаг омертвения-инфаркт.
ПОИСК:
© ANFIZ.RU, 2011-2022
При использовании материалов сайта активная ссылка обязательна:
http://anfiz.ru/ 'Анатомия и физиология человека'
При использовании материалов сайта активная ссылка обязательна:
http://anfiz.ru/ 'Анатомия и физиология человека'