Коллатеральное кровообращение
Коллатеральное кровообращение есть важное функциональное приспособление организма, связанное с большой пластичностью кровеносных сосудов и обеспечивающее бесперебойное кровоснабжение органов и тканей. Глубокое изучение его, имеющее важное практическое значение, связано с именем В. Н. Тонкова и его школы (Р. А. Бардина, Б. А. Долго-Сабуров, В. В. Гинзбург, В. Н. Колесников, В. П. Курковский, В. П. Кунцевич, И. Д. Лев, Ф. В. Судзиловский, С. И. Щелкунов, М. В. Шепелев и др.).
Под коллатеральным кровообращением понимается боковой окольный ток крови, осуществляющийся по боковым сосудам. Он совершается в физиологических условиях при временных затруднениях кровотока (например, при сдавлении сосудов в местах движения, в суставах). Он может возникнуть и в патологических условиях - при закупорке, ранениях, перевязке сосудов при операциях и т. п.
В физиологических условиях окольный ток крови осуществляется по боковым анастомозам, идущим параллельно основным. Эти боковые сосуды называются коллатералями (например, a. collateralis ulnaris и др.), отсюда и название кровотока - окольное, или коллатеральное, кровообращение.
При затруднении кровотока по основным сосудам, вызванном их закупоркой, повреждением или перевязкой при операциях, кровь устремляется по анастомозам в ближайшие боковые сосуды, которые расширяются и становятся извитыми, сосудистая стенка перестраивается за счет изменения мышечной оболочки и эластического каркаса, и они постепенно преобразуются в коллатерали иного строения, чем в норме (Р. А. Бардина).
Таким образом, коллатерали существуют и в обычных условиях, и могут развиваться вновь при наличии анастомозов. Следовательно, при расстройстве обычного кровообращения, вызванном препятствием на пути тока крови в данном сосуде, вначале включаются существующие обходные кровеносные пути, коллатерали, а затем развиваются новые. В результате нарушенное кровообращение восстанавливается. В этом процессе важную роль играет нервная система (Р. А. Бардина, Н. И. Зотова, В. В. Колесников, И. Д. Лев, М. Г. Привес и др.).
Из изложенного вытекает необходимость четко определить разницу между анастомозами и коллатералями.
Анастомоз (anastomoo, греч. - снабжаю устьем) - соустье - это всякий третий сосуд, который соединяет два других, - понятие анатомическое.
Коллатераль (collateralis, лат. - боковой) - это боковой сосуд, осуществляющий окольный ток крови; понятие - анатомо-физиологическое.
Коллатерали бывают двух родов. Одни существуют в норме и имеют строение нормального сосуда, как и анастомоз. Другие развиваются вновь из анастомозов и приобретают особое строение.
Для понимания коллатерального кровообращения необходимо знать те анастомозы, которые, соединяют между собой системы различных сосудов, по которым устанавливается коллатеральный ток крови в случае ранений сосудов, перевязки при операциях и закупорки (тромбоз и эмболия).
Анастомозы между ветвями крупных артериальных магистралей, снабжающих основные части тела (аорта, сонные артерии, подключичные, подвздошные и т. п.) и представляющих как бы отдельные системы сосудов, называются межсистемными. Анастомозы между ветвями одной крупной артериальной магистрали, ограничивающиеся пределами ее разветвления, называются внутрисистемными.
Эти анастомозы уже отмечались по ходу изложения артерий.
Имеются анастомозы и между тончайшими внутриорганными артериями и венами - артерио-венозные анастомозы. По ним кровь течет в обход микроциркуляторного русла при его переполнении и, таким образом, образует коллатеральный путь, непосредственно соединяющий артерии и вены, минуя капилляры.
Кроме того, в коллатеральном кровообращении принимают участие тонкие артерии и вены, сопровождающие магистральные сосуды в сосудисто-нервных пучках и составляющие так называемое околососудистое и околонервное артериальное и венозное русло (А. Т. Акилова).
Анастомозы, кроме их практического значения, являются выражением единства артериальной системы, которую для удобства изучения мы искусственно разбиваем на отдельные части.
Вены большого круга кровообращения
Система верхней полой вены
Vena cava superior, верхняя полая вена, представляет собой толстый (около 2,5 см), но короткий (5-6 см) ствол, располагающийся справа и несколько сзади восходящей аорты. Верхняя полая вена образуется из слияния vv. brachiocephalicae dextra et sinistra позади места соединения I правого ребра с грудиной. Отсюда она спускается вниз вдоль правого края грудины позади первого и второго межреберных промежутков и на уровне верхнего края III ребра, скрывшись позади правого ушка сердца, вливается в правое предсердие. Задней своей стенкой она соприкасается с a. pulmonalis dextra, отделяющей ее от правого бронха, и на очень небольшом протяжении, у места впадения в предсердие, с верхней правой легочной веной; оба эти сосуда пересекают ее поперечно. На уровне верхнего края правой легочной артерии в верхнюю полую вену впадает v. azygos, перегнувшись через корень правого легкого (через корень левого легкого перегибается аорта). Передняя стенка верхней полой вены отделена от передней стенки грудной клетки довольно толстым слоем правого легкого.
Плечеголовные вены
Vv. brachiocephalicae dextra et sinistra, плечеголовные вены, из которых образуется верхняя полая вена, в свою очередь, получаются каждая путем слияния v. subclaviae и v. jugularis internae. Правая плечеголовная вена короче левой, всего 2-3 см длиной; образовавшись позади правого грудино-ключичного сочленения, она идет косо вниз и медиально к месту слияния с соименной веной левой стороны. Спереди правая плечеголовная вена прикрыта mm. sternocleidomastoideus, sternohyoideus и sternothyreoideus, а ниже хрящом I ребра. Левая плечеголовная вена приблизительно вдвое длиннее правой. Образовавшись позади левого грудино-ключичного сочленения, она направляется позади рукоятки грудины, отделенная от нее только клетчаткой и зобной железой, вправо и книзу к месту слияния с правой плечеголовной веной; тесно прилегая при этом своей нижней стенкой к выпуклости дуги аорты, она перекрещивает спереди левую подключичную артерию и начальные части левой общей сонной артерии и плечеголовного ствола. В плечеголовные вены впадают vv. thyreoideae inferiors et v. thyreoidea ima, образующиеся из густого венозного сплетения у нижнего края щитовидной железы, вены зобной железы, vv. vertebrates, cervicales et thoracicae internae.
Внутренняя яремная вена
V. jugularis interna, внутренняя яремная вена (рис. 239, 240), выносит кровь из полости черепа и органов шеи; начинаясь у foramen jugulare, в котором она образует расширение, bulbus superior venae jugularis internae, вена спускается вниз, располагаясь латерально от a. carotis interna и далее вниз латерально от a. carotis communis. На нижнем конце v. jugularis internae перед соединением ее с v. subclavia образуется второе утолщение - bulbus inferior v. jugularis internae; в области шеи выше этого утолщения в вене имеется один или два клапана. На своем пути в области шеи внутренняя яремная вена прикрыта mm. sternocleidomastoideus и omohyoideus. О синусах, изливающих кровь в v. jugularis interna, см. в отделе о головном мозге. Здесь нужно упомянуть о vv. ophthalmicae superior et inferior, которые собирают кровь из глазницы и вливаются в sinus cavernosus, причем v. ophthalmica inferior соединяется еще с plexus pterygoideus (см. ниже).
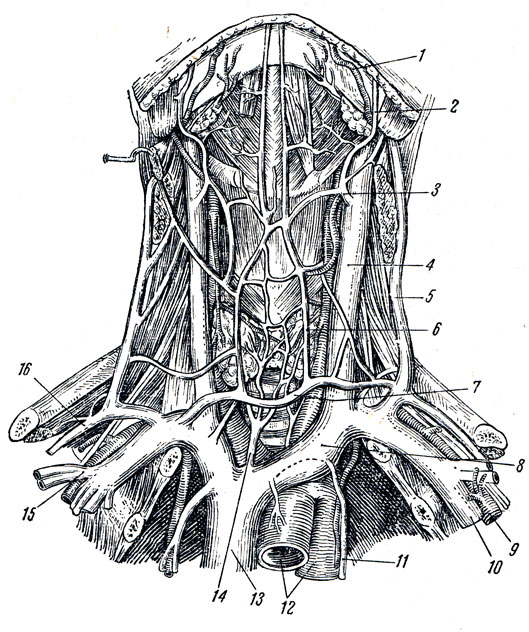
Рис. 239. Верхняя полая вена, плечеголовные вены и их притоки. 1 - a. facialis; 2, 3 - v. facialis; 4 - v. jugularis interna; 5 - v. jugularis externa; 6 - v. jugularis anterior; 7 - arcus venosus juguli; 8 - v. brachiocephalica sinistra; 9 - a. subclavia; 10 - v. subclavia; 11 - v. thoracica interna; 12 - arcus aortae; 13 - v. cava superior; 14 - v. thyreoidea ima; 15 - v. cephalica; 16 - v. transversa colli
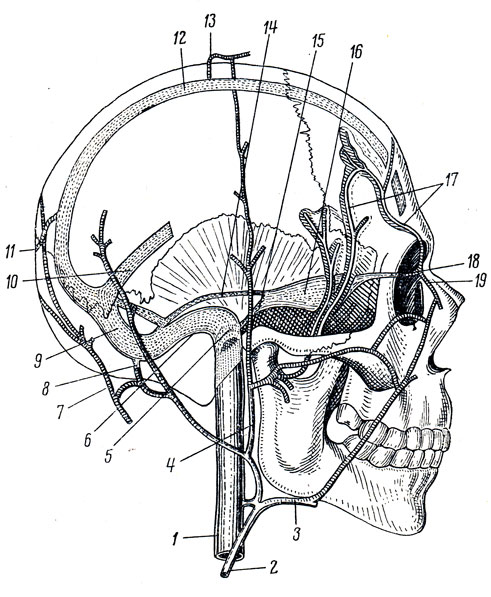
Рис. 240. Наружные и внутренние вены черепа и их связи с венозными пазухами твердой мозговой оболочки (схема). 1 - v. jugularis interna; 2 - v. jugularis externa; 3 - v. facialis; 4 - v. retromandibularis; 5 - bulbus v. jugularis superior; 6 - sinus sigmoideus; 7 - v. occipitalis; 8 - v. emissaria mastoidea; 9 - sinus transversus; 10 - sinus rectus; 11 - v. emissaria occipitalis; 12 - sinus sagittalis superior; 13 - v. emissaria parietalis; 14 - sinus petrosus superior; 15 - sinus petrosus inferior; 16 - sinus cavernosus; 17 - vv. diploicae; 18 - v. ophthalmica superior; 19 - v. angularis
На своем пути v. jugularis interna принимает следующие притоки:
1. V. facialis, лицевая вена. Притоки ее соответствуют разветвлениям a. facialis.
2. V. retromandibularis, позадичелюстная вена, собирает кровь из височной области. Далее книзу в v. retromandibularis впадает ствол, выносящий кровь из plexus pterygoideus (густого сплетения между mm. pterygoidei), после чего v. retromandibularis, проходя через толщу околоушной железы вместе с наружной сонной артерией, ниже угла нижней челюсти сливается с v. facialis.
Наиболее коротким путем, связующим лицевую вену с крыловидным сплетением, является описанная М. А. Сресели "анастомотическая вена" (v. anastomotica facialis), которая расположена на уровне альвеолярного края нижней челюсти.
3. Vv. pharyngeae, глоточные вены, образуя на глотке сплетение (plexus pharyngeus), вливаются или непосредственно в v. jugularis interna, или же впадают в v. facialis.
4. V. lingualis, язычная вена, сопровождает одноименную артерию.
5. Vv. thyreoideae superiores, верхние щитовидные вены, собирают кровь из верхних участков щитовидной железы и гортани.
6. V. thyreoidea media, средняя щитовидная вена (вернее, lateralis, по Н. Б. Лихачевой), отходит от бокового края щитовидной железы и вливается в v. jugularis interna. У нижнего края щитовидной железы имеется непарное венозное сплетение - plexus thyreoideus impar, отток из которого происходит через vv. thyreoideae superiores в v. jugularis interna, а также no vv. thyreoideae inferiores и v. thyreoidea ima в вены переднего средостения.
Наружная яремная вена
V. jugularis externa, наружная яремная вена (см. рис. 239, 240 и 241), начавшись позади ушной раковины и выйдя на уровне угла челюсти из области позадичелюстной ямки, спускается, покрытая m. platysma, по наружной поверхности грудино-ключично-сосцевидной мышцы, пересекая ее наискось книзу и кзади. Достигнув заднего края грудино-ключично-сосцевидной мышцы, вена вступает в надключичную область, где впадает обычно общим стволом с v. jugularis anterior в подключичную вену. Позади ушной раковины в v. jugularis externa впадают v. auricularls posterior и v. occipitalis.
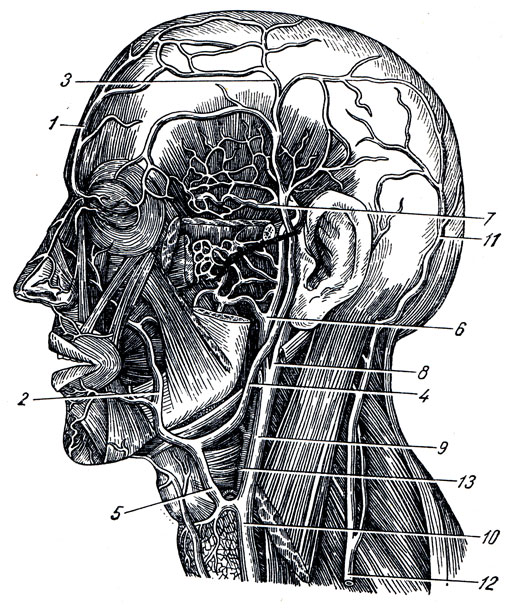
Рис. 241. Вены лица. 1 - v. supraorbital; 2, 5 - v. facialis; 3 - v. temporalis superficial; 4 - v. retromandibula-ris; 6 - v. maxillaris; 7 - vv. temporales medii; 8, 9, 10 - V. jugularis int.; 11 - v. occipitalis; 12 - v. jugularis ext.; 13 - a. carotis ext
Передняя яремная вена
V. jugularis anterior, передняя яремная вена, образуется из мелких вен над подъязычной костью, откуда спускается вертикально вниз. Обе vv. jugulares anteriores, правая и левая, прободают глубокий листок fascia colli propriae, входят в spatium interaponeuroticum suprasternal и вливаются в подключичную вену. В надгрудинном промежутке обе vv. jugulares anteriores анастомозируют между собой одним или двумя стволами. Таким образом, над верхним краем грудины и ключицами образуется венозная дуга, так называемая drcus venosus jdgult. В некоторых случаях vv. jugulares anteriores заменяются одной непарной v. jugularis anterior, которая спускается по средней линии и внизу вливается в упомянутую венозную дугу, образующуюся в таких случаях из анастомоза между vv. jugulares externae (см. рис. 239).
Подключичная вена
V. subclavia, подключичная вена, представляет собой непосредственное продолжение v. axillaris. Она располагается кпереди и книзу от одноименной артерии, от которой отделена посредством m. scalenus anterior; позади грудино-ключичного сочленения подключичная вена сливается с v. jugularis interna, причем из слияния этих вен образуется v. brachiocephalica.
Вены верхней конечности
Вены верхней конечности разделяются на глубокие и поверхностные.
Поверхностные, или подкожные, вены, анастомозируя между собой, образуют широкопетлистую сеть, из которой местами обособляются более крупные стволы. Эти стволы следующие (рис. 242):
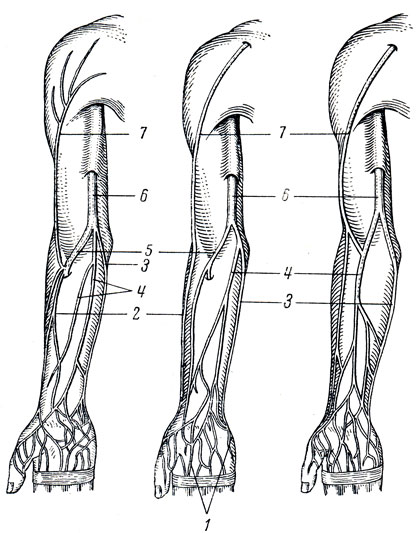
Рис. 242. Поверхностные вены верхней конечности, передняя (ладонная) поверхность (варианты v. mediana cubiti и коллатералей). 1 - rete venosum palmare; 2 - v. cephalica; 3 - v. basilica; 4 - v. mediana antebrachii; 5 - v. mediana cubiti; 6 - v. basilica; 7 - v. cephalica
1. V. cephalica* начинается в лучевом отделе тыла кисти, по лучевой стороне предплечья достигает локтя, анастомозируя здесь с v. basilica, идет по sulcus bicipitalis lateralis, затем прободает фасцию и впадает в v. axillaris.
* (Головная вена, так как полагали, что при ее вскрытии кровь отвлекается от головы.)
2. V. basilica* начинается на локтевой стороне тыла кисти, направляется в медиальном отделе передней поверхности предплечья вдоль m. flexor carpi ulnaris к локтевому сгибу, анастомозируя здесь с v. cephalica через посредство v. mediana cubiti; далее ложится в sulcus bicipitalis medialis, прободает на половине протяжения плеча фасцию и вливается в v. brachialis.
* (Царская вена, так как ее вскрывали при болезнях печени, которую считали царицей тела.)
3. V. mediana cubiti, срединная вена локтевой области, представляет собой косо расположенный анастомоз, соединяющий в области локтя между собою v. basilica и v. cephalica. В нее обычно впадает v. mediana antebrdchii, несущая кровь с ладонной стороны кисти и предплечья. V. mediana ciibiti имеет большое практическое значение, так как служит местом для внутривенных вливаний лекарственных веществ, переливания крови и взятия ее для лабораторных исследований.
Глубокие вены сопровождают одноименные артерии, обычно по две каждую. Таким образом, имеются по две: vv. brachiales, ulnares, radiales, interosseae.
Обе vv. brachiales у нижнего края m. pectoralis major сливаются вместе и образуют подкрыльцовую вену, v. axillaris, которая в подкрыльцовой ямке лежит медиально и кпереди от одноименной артерии, отчасти прикрывая ее. Проходя под ключицей, она продолжается далее в виде v. subclavia. В v. axillaris, кроме указанной выше v. cephalica, впадает v. thoracoacromialis (соответствует одноименной артерии), v. thoracica lateralis (в которую часто впадает v. thoracoepigastrica, крупный ствол брюшной стенки), v. subscapularis, vv. circumflexae humeri.
Вены - непарная и полунепарная
V. azygos, непарная вена, и v. hemiazygos, полунепарная вена, образуются в брюшной полости из восходящих поясничных вен, vv. lumbdles ascendentes, соединяющих поясничные вены в продольном направлении. Они идут кверху позади m. psoas major и проникают в грудную полость между мышечными пучками ножки диафрагмы: v. azygos - вместе с правым n. splanchnicus, v. hemiazygos -с левым n. splanchnicus или симпатическим стволом.
В грудной полости v. azygos поднимается вдоль правой боковой стороны позвоночника, тесно прилегая к задней стенке пищевода. На уровне IV или V позвонка она отходит от позвоночника и, перегнувшись через корень правого легкого, впадает в верхнюю полую вену. Кроме ветвей, выносящих кровь из органов средостения, в непарную вену впадают девять правых нижних межреберных вен и через них - вены позвоночных сплетений. Вблизи места, где непарная вена перегибается через корень правого легкого, она принимает в себя v. intercostdlis superior dextra, образующуюся из слияния верхних трех правых межреберных вен (рис. 243).
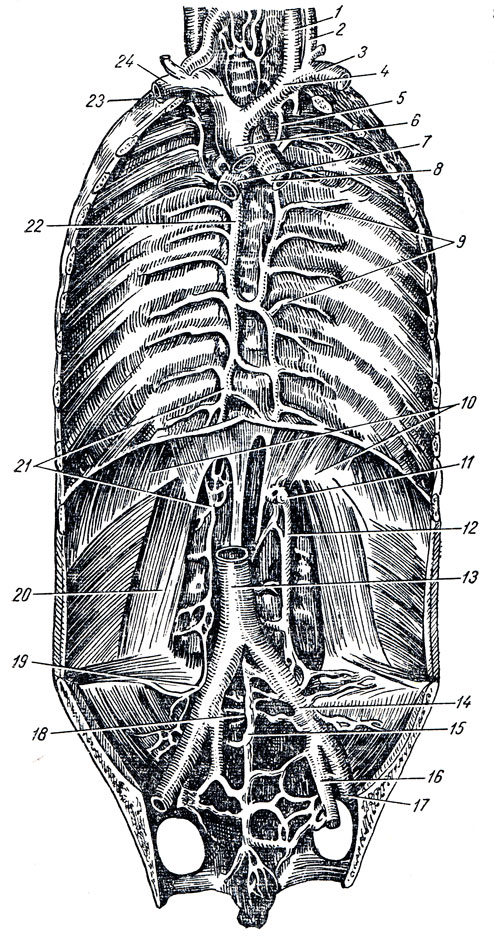
Рис. 243. Вены грудной и брюшной полостей. 1 - v. jugularis int.; 2 - v. jugularis ext; 3 - v. subclavia sinistra; 4 - v. brachiocephaiica sin.; 5 - v. hemiazygos accessoria; 6 - v. cava sup.; 7, 8 - бронхи; 9 - vv. intercostales post.; 10 - диафрагма; 11 - начало полунепарной вены; 12 - v. lumbalis ascendens sin.; 13 - v. cava inf.; 14 - v. iliaca communis sin.; 15, 18 - v. sacralis mediana; 16 - v. iliaca interna; 17 - v. iliaca ext.; 19 - v. iliolumbalis; 20 - квадратная мышца поясницы; 21 - начало непарной вены; 22 - v. azygos; 23 - v. brachiocephaiica dext.; 24 - v. subclavia dext
На левой боковой поверхности тел позвонков позади нисходящей грудной аорты лежит v. hemiazygos. Она поднимается лишь до VII или VIII грудного позвонка, затем поворачивает вправо и, пройдя наискось кверху по передней поверхности позвоночника позади грудной аорты и ductus thoracicus, вливается в v. azygos. Она принимает в себя ветви из органов средостения и нижние левые межреберные вены, а также вены позвоночных сплетений. Верхние левые межреберные вены вливаются в v. hemiazygos accessoria, которая идет сверху вниз, располагаясь так же, как и v. hemiazygos, на левой боковой поверхности тел позвонков, и вливается либо в v. hemiazygos, либо непосредственно в v. azygos, перегнувшись вправо через переднюю поверхность тела VII грудного позвонка.
Вены стенок туловища
Vv. intercostales posteriores, задние межреберные вены, сопровождают в межреберных промежутках одноименные артерии по одной вене на каждую артерию. О впадении межреберных вен в непарную и полунепарную вены было сказано выше. В задние концы межреберных вен близ позвоночника впадают: ramus dorsalis (ветвь, несущая кровь из глубоких мышц спины) и ramus spinalis (из вен позвоночных сплетений).
V. thoracica interna, внутренняя грудная вена, сопровождает одноименную артерию; будучи двойной на большей части протяжения, она, однако, близ I ребра сливается в один ствол, который впадает в v. brachiocephaiica той же стороны.
Начальный отдел ее, v. epigastrica superior, анастомозирует с v. epigastrica inferior (вливается в v. iliaca externa), а также с подкожными венами живота (vv. subcutaneae abdominis), образующими крупнопетлистую сеть в подкожной ткани. Из этой сети кровь оттекает кверху через v. thoracoepigastrica et v. thoracica lateralis в v. axillaris, а книзу кровь течет через v. epigastrica superficialis и v. circumflexa ilium superficialis в бедренную вену. Таким образом, вены в передней брюшной стенке образуют непосредственное соединение областей разветвления верхней и нижней полых вен. Кроме того, в области пупка несколько венозных веточек соединяются при посредстве vv. paraumbilicales с системой воротной вены (об этом см. ниже).
Позвоночные сплетения
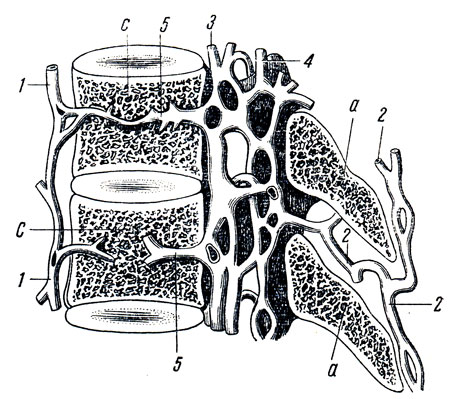
Рис. 244. Вены позвоночника, вид их на сагиттальном разрезе позвоночного столба. а - остистые отростки; с - тело позвонка; 1 - наружные вены тела позвонка; 2 - задние вены, сообщающиеся с межпозвонковыми венами; 3, 4 - переднее и заднее сплетения вен позвоночного канала; 5 - внутрипозвонковые вены (иены тела позвонка)
Имеются четыре венозных позвоночных сплетения - два внутренних и два наружных. Внутренние сплетения, plexus venosi vertebrates interni (anterior et posterior) расположены в позвоночном канале и состоят из ряда венозных колец, по одному на каждый позвонок. Во внутренние позвоночные сплетения впадают вены спинного мозга, а также vv. basivertebral, выходящие из тел позвонков на их задней поверхности и выносящие кровь из губчатого вещества позвонков. Наружные позвоночные сплетения, plexus venosi vertebrates externi, разделяются в свою очередь на два: переднее - на передней поверхности тел позвонков (развито главным образом в шейной и крестцовой областях), и заднее, лежащее на дугах позвонков, покрытое глубокими спинными и шейными мышцами. Кровь из позвоночных сплетений изливается в области туловища через vv. intervertebrales в vv. intercostales post, и vv. lumbales. В области шеи отток происходит главным образом в v. vertebralis, которая, идя вместе с a. vertebralis, вливается в v. brachiocephalica, самостоятельно или предварительно соединившись с v. cervicalis profunda.
Система нижней полой вены
V. cava inferior, нижняя полая вена, самый толстый венозный ствол в теле, лежит в брюшной полости рядом с аортой, вправо от нее. Она образуется на уровне IV поясничного позвонка из слияния двух общих подвздошных вен немного ниже деления аорты и тотчас направо от него. Нижняя полая вена направляется вверх и несколько вправо, так что чем дальше кверху, тем она больше отходит от аорты. Внизу вена прилежит у медиального края правого m. psoas, затем переходит на переднюю его поверхность и вверху ложится на поясничную часть диафрагмы. Затем, лежа в sulcus venae cavae на задней поверхности печени, нижняя полая вена проходит через foramen venae cavae диафрагмы в грудную полость и тотчас впадает в правое предсердие.
Притоки, впадающие прямо в нижнюю полую вену, соответствуют парным ветвям аорты (кроме vv. hepaticae). Они разделяются на пристеночные вены и вены внутренностей.
Пристеночные вены: 1) vv. lumbales dextrae et sinistrae, по четыре с каждой стороны, соответствуют одноименным артериям, принимают анастомозы из позвоночных сплетений; они соединяются между собой продольными стволами, vv. lumbales ascendentes; 2) vv. phrenicae inferiores впадают в нижнюю полую вену там, где она проходит в борозде печени.
Вены внутренностей: 1) vv. testiculares у мужчин (vv. ovaricae у женщин) начинаются в области яичек и оплетают одноименные артерии в виде сплетения (plexus pampiniformis); правая v. testicularis впадает непосредственно в нижнюю полую вену под острым углом, левая же - в левую почечную вену под прямым углом. Это последнее обстоятельство затрудняет, по Гиртлю, отток крови и обусловливает более частое появление расширения вен левого семенного канатика в сравнении с правым (у женщины v. ovarica начинается в воротах яичника); 2) vv. renales, почечные вены, идут впереди одноименных артерий, почти совершенно прикрывая их; левая длиннее правой и проходит впереди аорты; 3) v. suprarenalis dextra вливается в нижнюю полую вену тотчас выше почечной вены; v. suprarenalis sinistra обыкновенно не достигает полой вены и вливается в почечную вену впереди аорты; 4) vv. hepaticae, печеночные вены, впадают в нижнюю полую вену там, где она проходит по задней поверхности печени; печеночные вены выносят кровь из печени, куда кровь поступает через воротную вену и печеночную артерию (см. рис. 141).
Воротная вена
Воротная вена собирает кровь от всех непарных органов брюшной полости, за исключением печени: из всего желудочно-кишечного тракта, где происходит всасывание питательных веществ, которые поступают по воротной вене в печень для обезвреживания и отложения гликогена; из поджелудочной железы, откуда поступает инсулин, регулирующий обмен сахара; из селезенки, откуда попадают продукты распада кровяных элементов, используемые в печени для выработки желчи. Конструктивная связь воротной вены с желудочно-кишечным трактом и его крупными железами (печенью и pancreas) обусловлена, кроме функциональной связи, и общностью их развития (генетическая связь) (рис. 245).
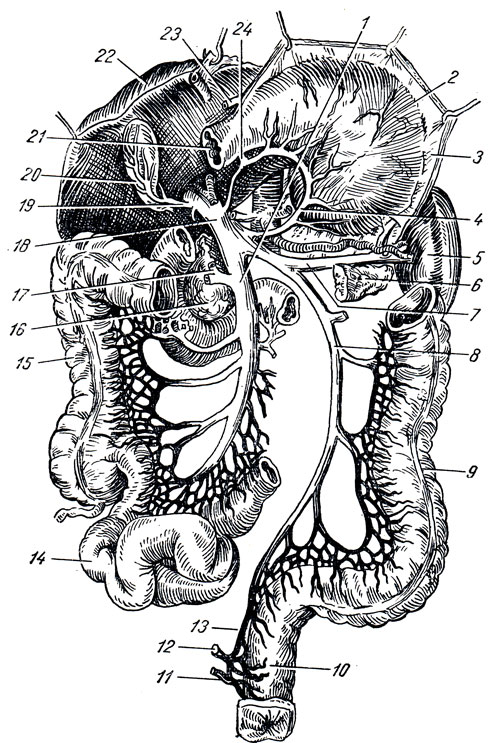
Рис. 245. Схема воротной вены. 1 - v. mesenterica sup.; 2 - желудок, откинутый вверх; 3 - место отхождения большого сальника; 4 - v. gastrica sin.; 5 - селезенка; 6 - хвост поджелудочной железы; 7 - v. lienalis; 8 - v. mesenterica inferior; 9 - нисходящая ободочная кишка; 10 - прямая кишка; 11, 12, 13 - vv. rectales inferior, media et superior; 14 - подвздошная кишка; 15 - восходящая ободочная кишка; 16 - головка поджелудочной железы; 17 - v. colica media; 18 - v. portaes 19 - вена желчного пузыря; 20 - желчный пузырь; 21 - начало двенадцатиперстной кишки; 22 - печень (откинута вверх); 23 - v. gastroepiploica dextra; 24 - v. pancreaticoduodenal
V. portae, воротная вена, представляет толстый венозный ствол, расположенный в lig. hepatoduodenal вместе с печеночной артерией и ductus choledochus. Слагается v. portae позади головки поджелудочной железы из селезеночной вены и двух брыжеечных - верхней и нижней. Направляясь к воротам печени в упомянутой связке брюшины, она по пути принимает vv. gdstricae sinistra et dextra и v. prepylorica и в воротах печени разделяется на две ветви, которые уходят в паренхиму печени. В паренхиме печени эти ветви распадаются на множество мелких веточек, которые оплетают печеночные дольки (vv. interlobulares); многочисленные капилляры проникают в самые дольки и слагаются в конце концов в vv. centrales (см. "Печень"), которые собираются в печеночные вены, впадающие в нижнюю полую вену. Таким образом, система воротной вены в отличие от других вен вставлена между двумя сетями капилляров: первая сеть капилляров дает начало венозным стволам, из которых слагается воротная вена, а вторая находится в веществе печени, где происходит распадение воротной вены на ее конечные разветвления.
V. liertalis, селезеночная вена, несет кровь из селезенки, из желудка (через v. gastroepiploica sinistra и vv. gastricae breves) и из поджелудочной железы, вдоль верхнего края которой позади и ниже одноименной артерии она направляется к v. portae.
Vv. mesentericae superior et inferior, верхняя и нижняя брыжеечные вены, соответствуют одноименным артериям. V. mesenterica superior на своем пути принимает в себя венозные ветви от тонкой кишки (vv. intestinales), от слепой кишки, от восходящей ободочной и поперечной ободочной кишки (v. colica dextra et v. colica media) и, проходя позади головки поджелудочной железы, соединяется с нижней брыжеечной веной. V. mesenterica inferior начинается из венозного сплетения прямой кишки, plexus venosus rectalis. Направляясь отсюда вверх, она на пути принимает притоки из сигмовидной ободочной кишки (vv. sigmoideae), от нисходящей ободочной кишки (v. colica sinistra) и от левой половины поперечной ободочной кишки. Позади головки поджелудочной железы она, соединившись предварительно с селезеночной веной или самостоятельно, сливается с верхней брыжеечной веной.
Общие подвздошные вены
Vv. iliacae communes, общие подвздошные вены, правая и левая, сливаясь друг с другом на уровне нижнего края IV поясничного позвонка, образуют нижнюю полую вену. Правая общая подвздошная вена располагается сзади от одноименной артерии, левая же только внизу лежит позади одноименной артерии, затем ложится медиально от нее и проходит позади правой общей подвздошной артерии, чтобы слиться с правой общей подвздошной веной вправо от аорты. Каждая общая подвздошная вена на уровне крестцово-подвздошного сочленения в свою очередь слагается из двух вен: внутренней подвздошной (v. iliaca interna) и наружной подвздошной (v. iliaca externa).
Внутренняя подвздошная вена
V. iliaca interna, внутренняя подвздошная вена, в виде короткого, но толстого ствола располагается позади одноименной артерии. Притоки, из которых слагается внутренняя подвздошная вена, соответствуют одноименным артериальным ветвям, причем обычно вне таза эти притоки имеются в двойном числе; поступая же в таз, они становятся одиночными. В области притоков внутренней подвздошной вены образуется ряд венозных сплетений, анастомозирующих между собой.
1. Plexus venosus sacralis слагается из крестцовых вен - боковых и срединной.
2. Plexus venosus rectalis s. hemorrhoidalis (BNA) - сплетение в стенках прямой кишки. Различают три сплетения: подслизистое, подфасциальное и подкожное. Подслизистое, или внутреннее, венозное сплетение, plexus rectalis interims, в области нижних концов columnae rectalis представляет ряд венозных узелков, расположенных в виде кольца. Отводящие вены этого сплетения прободают мышечную оболочку кишки и сливаются с венами подфасциального, или наружного, сплетения, plexus rectalis externus. Из последнего выходит v. rectalis superior и vv. rectales mediae, сопровождающие соименные артерии. Первая посредством нижней брыжеечной вены вливается в систему воротной вены, вторые - в систему нижней полой вены, через внутреннюю подвздошную вену. В области наружного сфинктера заднего прохода образуется третье сплетение, подкожное - plexus subcutaneus ani, из которого составляются vv. rectales inferiores, вливающиеся в v. pudenda interna.
3. Plexus venosus vesicalis расположено в области дна мочевого пузыря; через посредство vv. vesicales кровь из этого сплетения изливается во внутреннюю подвздошную вену.
4. Plexus venosus prostaticus расположено между мочевым пузырем и лонным сращением, охватывая у мужчины предстательную железу и семенные пузырьки. В plexus venosus prostaticus вливается непарная v. dorsalis penis. У женщины дорсальной вене полового члена мужчины соответствует v. dorsalis clitoridis.
5. Plexus venosus uterinus и plexus venosus vaginalis женщины располагаются в широких связках по бокам матки и дальше книзу по боковым стенкам влагалища; кровь из них изливается отчасти через яичниковую вену (plexus pampiniformis), главным же образом через v. uterina во внутреннюю подвздошную вену.
Портокавальные и кавакавальные анастомозы
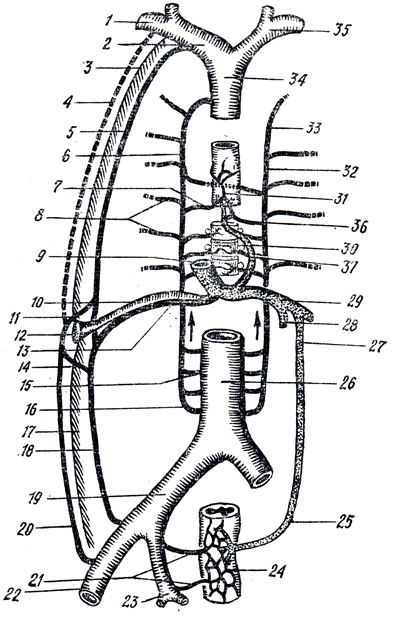
Рис. 246. Портокавальные анастомозы. 1 - v. subclavia; 2 - v. brachiocephalica dextra; 3 - грудная стенка; 4 - v. thoracoepigastrica; 5 - v. thoracica interna; 6 - v. azygos; 7 - v. esophagea; 8 - vv. intercostales post.; 9 - v. portae, 10 - запустевшая v. umbilicalis; 11, 14 - vv. paraumbilicales; 12 - пупок; 13 - остаточный просвет v. umbilicalis; 15 - v. lumbalis; 16 - v. lumbalis ascendens; 17 - брюшная стенка; 18 - v. epigastrica inferior; 19 - v. iliaca communis; 20 - v. epigastrica superficialis; 21 - vv. rectales media et inferior; 22 - v. femoraiis; 23 - v. iliaca interna; 24 - plexus rectalis; 25 - v. rectalis superior; 26 - v. cava inferior; 27 - v. mesenterica inferior; 28 - v. mesenterica superior; 29 - v. portae; 30, 31 - вены пищевода; 32, 33 - v. hemiazygos accessoria; 34 - v. cava superior; 35 - v. brachiocephalica sinistra; 36 - v. hemiazygos; 37 - v. gastrica
Корни воротной вены анастомозируют с корнями вен, относящихся к системам верхней и нижней полых вен, образуя так называемые портокавальные анастомозы, имеющие практическое значение.
Если сравнить брюшную полость с кубом, то эти анастомозы будут находиться на всех его сторонах, а именно:
1. Наверху, в pars abdominalis пищевода - между корнями v. gastricae sinistrae, впадающей в воротную вену, и vv. esophageae, впадающими в vv. azygos и hemyazygos и далее в v. cava superior.
2. Внизу, в нижней части прямой кишки, между v. rectalis superior, впадающей через v. mesenterica inferior в воротную вену, и vv. rectales media (приток v. iliaca interna) et inferior (приток v. pudenda interna), впадающих в v. iliaca interna и далее v. iliaca communis - из системы v. cava inferior.
3. Спереди, в области пупка, где своими притоками анастомозируют vv. paraumbilicales, идущие в толще lig. teres hepatis к воротной вене, v. epigastrica superior из системы v. cava superior (v. thoracica interna, v. brachiocephalica) и v. epigastrica inferior - из системы v. cava inferior (v. iliaca externa, v. iliaca communis).
Получается портокавальный и кавакавальный анастомозы, имеющие значение окольного пути оттока крови из системы воротной вены при возникновении препятствий для нее в печени (цирроз). В этих случаях вены вокруг пупка расширяются и приобретают характерный вид ("голова медузы")*.
* (Обширные связи вен зобной и щитовидной желез с венами окружающих органов участвуют в образовании кавакавальных анастомозов (Н. Б. Лихачева).)
4. Сзади, в поясничной области, между корнями вен мезоперитонеальных отделов толстой кишки (из системы воротной вены) и пристеночных vv. lumbales (из системы v. cava inferior). Все эти анастомозы образуют так называемую систему Ретциуса.
5. Кроме того, на задней брюшной стенке имеется кавакавальный анастомоз между корнями vv. lumbales (из системы v. cava inferior), которые связаны с парной v. lumbalis ascendens, являющейся началом vv. azygos (справа) et hemiazygos (слева) (из системы v. cava superior).
6. Кавакавальный анастомоз между vv. lumbales и межпозвонковыми венами, которые в области шеи являются корнями верхней полой вены.
Наружная подвздошная вена
V. iliaca externa является непосредственным продолжением v. femoralis, которая после прохождения под пупартовой связкой получает название наружной подвздошной вены. Идя медиально от артерии и позади нее, она в области крестцово-подвздошного сочленения сливается с внутренней подвздошной веной и образует общую подвздошную вену; принимает в себя два притока, впадающих иногда одним стволом: v. epigastrica inferior и v. circumflexa ilium profunda, сопровождающие одноименные артерии.
Вены нижней конечности. Как и на верхней конечности, вены нижней конечности разделяются на глубокие и поверхностные, или подкожные, которые проходят независимо от артерий.
Глубокие вены стопы и голени являются двойными и сопровождают одноименные артерии. V. poplitea, слагающаяся из всех глубоких вен голени, представляет одиночный ствол, располагающийся в подколенной ямке кзади и несколько латерально от одноименной артерии. V. femoralis, одиночная, вначале располагается латерально от одноименной артерии, затем постепенно переходит на заднюю поверхность артерии, а еще выше на ее медиальную поверхность, и в таком положении проходит под пупартовой связкой в lacuna vasorum. Притоки v. femoralis все двойные.
Из подкожных вен нижней конечности наиболее крупными являются два ствола: v. saphena magna и v. saphena parva. Vena saphena magna берет начало на дорсальной поверхности стопы из rete venosum dorsale pedis и arcus venosus dorsalis pedis. Получив несколько притоков со стороны подошвы, она направляется вверх по медиальной стороне голени и бедра. В верхней трети бедра она загибается на переднемедиальную поверхность и, лежа на широкой фасции, направляется к hiatus saphenus. В этом месте v. saphena magna вливается в бедренную вену, перекидываясь через нижний рог серповидного края. Довольно часто v. saphena magna бывает двойной, причем оба ее ствола могут вливаться отдельно в бедренную вену. Из других подкожных притоков бедренной вены следует упомянуть о v. epigastrica superficialis, v. circumflexa ilium superficialis, vv. pudendae externae, сопровождающих одноименные артерии. Они вливаются частью непосредственно в бедренную вену, частью в v. saphena magna у места ее впадения в области hiatus saphenus. V. saphena parva начинается на латеральной стороне дорсальной поверхности стопы, огибает снизу и сзади латеральную лодыжку и поднимается далее по задней поверхности голени; сначала она идет вдоль латерального края ахиллова сухожилия, а далее кверху по середине заднего отдела голени соответственно канавке между головками m. gastrocnemii. Достигнув нижнего угла подколенной ямки, v. saphena parva вливается в подколенную вену. V. saphena parva соединяется ветвями с v. saphena magna.
ПОИСК:
© ANFIZ.RU, 2011-2022
При использовании материалов сайта активная ссылка обязательна:
http://anfiz.ru/ 'Анатомия и физиология человека'
При использовании материалов сайта активная ссылка обязательна:
http://anfiz.ru/ 'Анатомия и физиология человека'