Кровеносная система
Кровеносная система состоит из центрального органа - сердца - и находящихся в соединении с ним замкнутых трубок различного калибра, называемых кровеносными сосудами (лат. vas, греч. angeion - сосуд; отсюда - ангиология). Сердце своими ритмическими сокращениями приводит в движение всю массу крови, содержащуюся в сосудах.
Артерии. Кровеносные сосуды, идущие от сердца к органам и несущие к ним кровь, называются артериями (aer - воздух, tereo - содержу; на трупах артерии пусты, отчего в старину считали их воздухоносными трубками).
Стенка артерий состоит из трех оболочек. Внутренняя оболочка, tunica intima, выстлана со стороны просвета сосуда эндотелием, под которым лежит субэндотелий и внутренняя эластическая мембрана; средняя, tunica media, построена из двух слоев гладких мышечных волокон (наружного продольного и внутреннего циркулярного), чередующихся с эластическими волокнами; наружная оболочка, tunica externa s. adventitia, содержит соединительнотканные волокна. Эластические элементы артериальной стенки образуют единый эластический каркас, работающий, как пружина, и обусловливающий эластичность артерий (С. И. Щелкунов).
По мере удаления от сердца артерии делятся на ветви и становятся все мельче и мельче. Ближайшие к сердцу артерии (аорта и ее крупные ветви) выполняют главным образом функцию проведения крови. В них на первый план выступает противодействие растяжению массой крови, которая выбрасывается сердечным толчком. Поэтому в стенке их относительно больше развиты структуры механического характера, т. е. эластические волокна и мембраны. Такие артерии называются артериями эластического типа. В средних и мелких артериях, в которых инерция сердечного толчка ослабевает и требуется собственное сокращение сосудистой стенки для дальнейшего продвижения крови, преобладает сократительная функция. Она обеспечивается относительно большим развитием в сосудистой стенке гладкой мышечной ткани. Такие артерии называются артериями мышечного типа. Отдельные артерии снабжают кровью целые органы или их части. По отношению к органу различают артерии, идущие вне органа, до вступления в него - экстраорганные артерии - и их продолжения, разветвляющиеся внутри него - внутриорганные или интраорганные артерии. Боковые ветви одного и того же ствола или ветви различных стволов могут соединяться друг с другом. Такое соединение сосудов до распадения их на капилляры носит название анастомоза или соустья (stoma - устье). Артерий, образующие анастомозы, называются анастомозирующими (их большинство). Артерии, не имеющие анастомозов с соседними стволами до перехода их в капилляры (см. ниже), называются конечными артериями (например, в селезенке). Конечные, или концевые, артерии легче закупориваются кровяной пробкой (тромбом) и предрасполагают к образованию инфаркта (местного омертвения органа).
Последние разветвления артерий становятся тонкими и мелкими и потому выделяются под названием артериол. Они непосредственно переходят в капилляры, причем благодаря наличию в них сократительных элементов выполняют регулирующую функцию.
Артериола отличается от артерии тем, что стенка ее имеет лишь один слой гладкой мускулатуры, благодаря которому она осуществляет регулирующую функцию. Артериола продолжается непосредственно в прекапилляр, в котором мышечные клетки разрозненны и не составляют сплошного слоя. Прекапилляр отличается от артериолы еще и тем, что он не сопровождается венулой, как это наблюдается в отношении артериолы.
От прекапилляра отходят многочисленные капилляры.
Капилляры представляют собой волосные сосуды, выполняющие обменную функцию. В связи с этим стенка их состоит из одного слоя плоских эндотелиальных клеток, проницаемого для растворенных в жидкости веществ и газов. Широко анастомозируя между собой, капилляры образуют сети (капиллярные сети), переходящие в посткапилляр, построенный аналогично прекапилляру. Посткапилляр продолжается в венулу, сопровождающую артериолу. Венулы образуют тонкие начальные отрезки венозного русла, составляющие корни вен и переходящие в вены.
Вены (лат. vena, греч. phlebs; отсюда флебит - воспаление вен) несут кровь в противоположном по отношению к артериям направлении, от органов к сердцу. Стенки их устроены по тому же плану, что и стенки артерий, но они значительно тоньше, и в них меньше эластической и мышечной ткани, благодаря чему пустые вены спадаются, просвет же артерий на поперечном разрезе зияет, сливаясь друг с другом, образуют крупные венозные стволы - вены, впадающие в сердце.
Вены широко анастомозируют между собой, образуя венозные сплетения.
Движение крови по венам осуществляется благодаря присасывающему действию сердца и грудной полости, в которой во время вдоха создается отрицательное давление благодаря разности давления в полостях, сокращению поперечнополосатой и гладкой мускулатуры органов и другим факторам.
Имеет значение и сокращение мышечной оболочки вен, которая в венах нижней половины тела, где условия для венозного оттока труднее, развита сильнее, нежели в венах верхней части тела. Обратному току венозной крови препятствуют особые приспособления вен - клапаны, составляющие особенности венозной стенки. Венозные клапаны состоят из складки эндотелия, содержащей слой соединительной ткани. Они обращены свободным краем в сторону сердца и поэтому не препятствуют току крови в этом направлении, но удерживают ее от возвращения обратно. Артерии и вены обычно идут вместе, причем мелкие и средние артерии сопровождаются двумя венами, а крупные - одной. Из этого правила, кроме некоторых глубоких вен, составляют исключение главным образом поверхностные вены, идущие в подкожной клетчатке и почти никогда не сопровождающие артерий. Стенки кровеносных сосудов имеют собственные обслуживающие их тонкие артерии и вены, vdsa vasorum. Они отходят или от того же ствола, стенку которого снабжают кровью, или от соседнего и проходят в соединительнотканном слое, окружающем кровеносные сосуды и более или менее тесно связанном с адвентицией их; этот слой носит название сосудистого влагалища, vagina vasorum. В стенке артерий и вен заложены многочисленные нервные окончания (рецепторы и эффекторы), связанные с центральной нервной системой, благодаря чему по механизму рефлексов осуществляется нервная регуляция кровообращения. Кровеносные сосуды представляют обширные рефлексогенные зоны, играющие большую роль в нейрогуморальной регуляции обмена веществ.
Соответственно функции и строению различных отделов и особенностям иннервации все кровеносные сосуды в последнее время стали делить на 3 группы: 1) присердечные сосуды, начинающие и заканчивающие оба круга кровообращения, - аорта и легочный ствол (т. е. артерии эластичного типа), полые и легочные вены; 2) магистральные сосуды, служащие для распределения крови по организму. Это - крупные и средние экстраорганные артерии мышечного типа и экстраорганные вены; 3) органные сосуды, обеспечивающие обменные реакции между кровью и паренхимой органов. Это - внутриорганные артерии и вены, а также капилляры.
Схема кровообращения
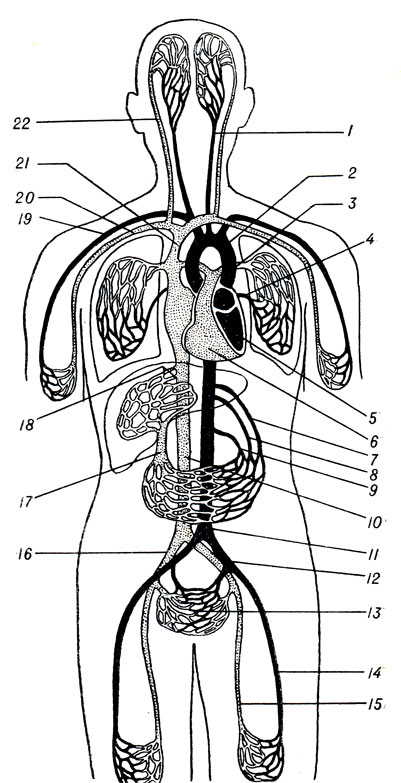
Рис. 199. Схема кровообращения (из Кишш - Сентаготаи). 1 - a. carotis comm.; 2 - arcus aortae; 3 - a. pulmonalis; 4 - v. pulmonalis; 5 - ventriculus sin. cordis; 6 - ventriculus dext. cordis; 7 - truncus celiacus; 8 - a. mesenterica sup.; 9 - a. mesenterica inf; 10 - v. cava inf.; 11 - aorta; 12 - a iliaca comm.; 13 - vasa pelvina; 14 - a. femoralis; 15 - v. femoralis; 16 - v. iliaca comm.; 17 - v. portae; 18 - vv. hepaticae; 19 - a. subclavian 20 - v. subclavia; 21 - v. cava sup.; 22 - v. jugur laris int
Кровообращение начинается в тканях, где совершается обмен веществ через стенки капилляров (кровеносных и лимфатических).
Капилляры составляют главную часть микроциркуляторного русла, где происходит микроциркуляция крови и лимфы.
Микроциркуляция - это движение крови и лимфы в микроскопической части сосудистого русла. Микроциркуляторное русло, по В. В. Куприянову, включает 5 звеньев: 1) артериолы как наиболее дистальные звенья артериальной системы; 2) прекапилляры, являющиеся промежуточным звеном между артериолами и истинными капиллярами; 3) капилляры; 4) посткапилляры и 5) венулы, являющиеся корнями венозной систему.
Все эти звенья снабжены механизмами, обеспечивающими проницаемость сосудистой стенки и регуляцию кровотока на микроскопическом уровне. Микроциркуляция крови регулируется работой мускулатуры артерий и артериол, а также особых мышечных сфинктеров, существование которых предсказал И. М. Сеченов и назвал их "кранами". Такие сфинктеры находятся в пре- и посткапиллярах. Одни сосуды микроциркуляторного русла (артериолы) выполняют преимущественно распределительную функцию, а остальные (прекапилляры, капилляры, посткапилляры и венулы) - преимущественно трофическую (обменную).
В каждый данный момент функционирует только часть капилляров (открытые капилляры), а другая остается в резерве (закрытые капилляры).
Кроме названных сосудов, советскими анатомами доказана принадлежность к микроциркуляторному руслу артериоло-венулярных анастомозов, имеющихся во всех органах и представляющих пути укороченного тока артериальной крови в венозное русло, минуя капилляры. Эти анастомозы подразделяются на истинные анастомозы, или шунты (с запирательными устройствами, способными перекрывать ток крови, и без них), и на межартериолы, или полушунты. Благодаря наличию артериоло-венулярных анастомозов терминальный кровоток делится на два пути движения крови: 1) транскапиллярный, служащий для обмена веществ, и 2) необходимый для регуляции гемодинамического равновесия внекапиллярный, юкстакапиллярный (juxta, лат. - около, рядом) ток крови; последний совершается благодаря наличию прямых связей (шунтов) между артериями и венами (артерио-венозные анастомозы) и между артериолами и венулами (артериоловенулярные анастомозы).
Благодаря внекапиллярному кровотоку происходит при необходимости разгрузка капиллярного русла и ускорение транспорта крови в органе или данной области тела. Это как бы особая форма окольного, коллатерального кровообращения (В. В. Куприянов, 1964).
Микроциркуляторное русло представляет не механическую сумму различных сосудов, а сложный анатомо-физиологический комплекс, обеспечивающий основной жизненно важный процесс организма - обмен веществ. Поэтому В. В. Куприянов рассматривает его как систему микроциркуляции.
Строение микроциркуляторного русла имеет свои особенности в разных органах, соответствующие их строению и функции. Так, в печени встречаются широкие капилляры - печеночные синусоиды, в которые поступает артериальная и венозная (из воротной вены) кровь. В почках имеются артериальные капиллярные клубочки. Особые синусоиды свойственны костному мозгу и т. п.
Процесс микроциркуляции жидкости не ограничивается микроскопическими кровеносными сосудами. Организм человека на 70% состоит из воды, которая содержится в клетках и тканях и составляет основную массу крови и лимфы.
Лишь 1/5 всей жидкости находится в сосудах, а остальные 4/5 ее содержатся в плазме клеток и в межклеточной среде. Микроциркуляция жидкости охватывает, кроме кровеносной системы, также циркуляцию жидкости в тканях, в серозных и других полостях и пути транспорта лимфы.
Из микроциркуляторного русла кровь поступает по венам, а лимфа по лимфатическим сосудам, которые в конечном счете впадают в присердечные вены. Венозная кровь, содержащая присоединившуюся к ней лимфу, вливается в сердце, сначала в правое предсердие, а из него в правый желудочек. Из последнего венозная кровь поступает в легкие по малому (легочному) кругу кровообращения.
Малый (легочный) круг кровообращения служит для обогащения крови кислородом в легких. Он начинается в правом желудочке, куда переходит через правое атриовентрикулярное отверстие вся венозная кровь, поступившая в правое предсердие. Из правого желудочка выходит легочный ствол, который разветвляется в легких на артерии, переходящие в капилляры. В капиллярных сетях, оплетающих легочные пузырьки, кровь отдает углекислоту и получает взамен новый запас кислорода (легочное дыхание). Окисленная кровь снова приобретает алый цвет и становится артериальной. Обогащенная кислородом артериальная кровь поступает из капилляров в вены, которые, слившись в четыре легочные вены (по две с каждой стороны), впадают в левое предсердие сердца. В левом предсердии заканчивается малый (легочный) круг кровообращения, а поступившая в предсердие артериальная кровь переходит через левое атриовентрикулярное отверстие в левый желудочек, где начинается большой круг кровообращения.
Большой (телесный) круг кровообращения служит для доставки всем органам и тканям тела питательных веществ и кислорода. Он начинается в левом желудочке сердца, из которого выходит аорта, несущая артериальную кровь. Артериальная кровь содержит необходимые для жизнедеятельности организма питательные вещества и кислород и имеет ярко-алый цвет. Аорта разветвляется на артерии, которые идут ко всем органам и тканям тела и переходят в толще их в артериолы и далее в капилляры. Капилляры в свою очередь собираются в венулы и далее в вены. Через стенку капилляров происходит обмен веществ и газообмен между кровью и тканями тела. Протекающая в капиллярах артериальная кровь отдает питательные вещества и кислород и взамен получает продукты обмена и углекислоту (тканевое дыхание). Вследствие этого поступающая в венозное русло кровь бедна кислородом и богата углекислотой и потому имеет темную окраску - венозная кровь; при кровотечении по цвету крови можно определить, какой сосуд поврежден - артерия или вена. Вены сливаются в два крупных ствола - верхнюю и нижнюю полые вены, которые впадают в правое предсердие сердца. Этим отделом сердца заканчивается большой (телесный) круг кровообращения. Дополнением к большому кругу является третий(сердечный) круг кровообращения, обслуживающий само сердце. Он начинается выходящими из аорты венечными артериями сердца и заканчивается венами сердца. Последние сливаются в венечный синус, впадающий в правое предсердие, а остальные вены открываются в полость предсердия непосредственно.
Регионарное кровообращение. Общая кровеносная система со своими большим и малым кругами кровообращения функционирует различно в разных областях и органах тела, в зависимости от характера их функции и функциональных потребностей в данный момент. Поэтому, кроме общего кровообращения, различают местное, или регионарное (regio, лат. - область), кровообращение. Оно осуществляется магистральными и органными сосудами, имеющими свое особое строение в каждом отдельном органе (см. закономерности внутриорганных сосудов).
Для понимания регионарного кровообращения имеет значение правильное представление о микроциркуляции крови.
Развитие сердца и кровеносных сосудов
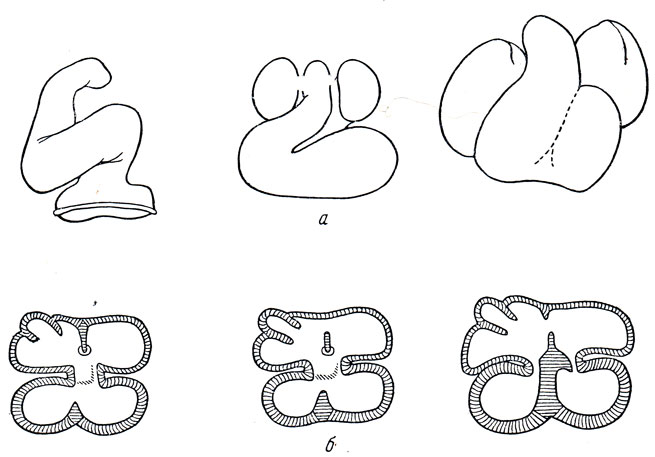
Рис. 200. Развитие сердца. а - развитие наружной формы сердца: три последовательные стадии; б - образование перегородок сердца: три последовательные стадии
Сердце развивается из двух симметричных зачатков, которые сливаются затем в одну трубку, расположенную в области шеи. Благодаря быстрому росту трубки в длину она образует S-образную петлю. Первые сокращения сердца начинаются с весьма ранней стадии развития, когда мышечная ткань едва различима. В S-образной сердечной петле различают переднюю артериальную или желудочковую часть, которая продолжается в truncus arteriosus, делящийся на две первичные аорты, и заднюю венозную или предсердную, в которую впадают желточно-брыжеечные вены, vv. omphalomesentericae. В этой стадии сердце является однополостным, деление его на правую и левую половины начинается с образования перегородки предсердий. Путем роста сверху вниз перегородка делит первичное предсердие на два - левое и правое, причем таким образом, что впоследствии места впадения полых вен находятся в правом, а легочных вен - в левом. Перегородка предсердий имеет в середине отверстие, foramen ovale, через которое у плода часть крови из правого предсердия поступает непосредственно в левое. Желудочек также делится на две половины посредством перегородки, которая растет снизу по направлению к перегородке предсердий, не завершая, впрочем, полного разделения полостей желудочков. Снаружи соответственно границам перегородки желудочков появляются борозды, sulci interventriculares. Завершение формирования перегородки происходит после того, как truncus arteriosus в свою очередь делится фронтальной перегородкой на два ствола: аорту и легочный ствол. Перегородка, разделяющая truncus arteriosus на два ствола, продолжаясь в полость желудочка навстречу описанной выше перегородке желудочков и образуя pars membranacea septi interventriculdre, завершает разделение полостей желудочков друг от друга (см. рис. 200).
К правому предсердию примыкает первоначально sinus venosus, который составляется из трех пар вен: кювьерова протока (приносит кровь со всего тела зародыша), желточной вены (приносит кровь из желточного мешка) и пупочной вены (из плаценты). В продолжение 5-й недели отверстие, ведущее из sinus venosus в предсердие, сильно расширяется, так что в конце концов стенка становится стенкой самого предсердия. Левый отросток синуса вместе с впадающим здесь левым кювьеровым протоком сохраняется и остается как sinus coronarius cordis. При впадении в правое предсердие sinus venosus имеет два венозных клапана, valvulae venosae dextra et sinistra. Левый клапан исчезает, а из правого развивается valvula venae cavae inferior и valvula sinus coronarii. В качестве аномалии развития может получиться 3-е предсердие, представляющее или растянутый венечный синус, в который впадают все легочные вены, или отделенную часть правого предсердия (James, 1962).
Развитие артерий. Отражая переход в процессе филогенеза от жаберного круга кровообращения к легочному, у человека в процессе онтогенеза сначала закладываются жаберные артерии, которые затем преобразуются в артерии легочного и телесного кругов кровообращения (рис. 201). У зародыша 3-недель-ного развития truncus arteriosus, выходя из сердца, дает начало двум артериальным стволам, носящим название вентральных аорт (правой и левой). Вентральные аорты идут в восходящем направлении, затем поворачивают назад на спинную сторону зародыша; здесь они, проходя по бокам от хорды, идут уже в нисходящем направлении и носят название дорсальных аорт. Дорсальные аорты постепенно сближаются друг с другом и в среднем отделе зародыша сливаются в одну непарную нисходящую аорту. По мере развития на головном конце зародыша висцеральных дуг, в каждой из них образуется так называемая жаберная аортальная дуга или артерия; эти жаберные артерии соединяют между собой вентральную и дорсальную аорты на каждой стороне. Таким образом, в области висцеральных (жаберных) дуг вентральные (восходящие) и дорсальные (нисходящие) аорты соединяются между собой при помощи 6 пар жаберных артерий.
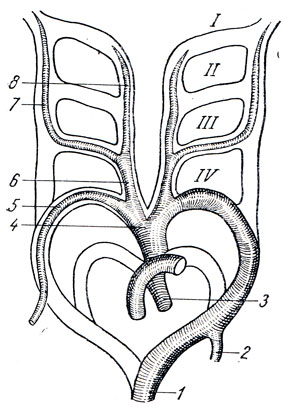
Рис. 201. Схема дифференцирования жаберных артерий. 1 - aorta descendens; 2 - a. subclavia sin.; 3 - aorta ascendens; 4 - truncus brachiocephalicus; 5 - a. subclavia dext.; в - a. carotis communis dext.; 7 - a. carotis int., 8 - a. carotis ext
В дальнейшем часть жаберных артерий и часть дорсальных аорт, особенно правой, редуцируется, а из оставшихся первичных сосудов развиваются крупные присердечные и магистральные артерии, а именно: truncus arteriosus, как говорилось выше, делится фронтальной перегородкой на вентральную часть из которой образуется легочный ствол, и дорсальную превращающуюся в восходящую аорту. Этим объясняется расположение аорты позади легочного ствола. Идя по току крови от центра к периферии, следует отметить, что последняя пара жаберных артерий, которая у двоякодышащих рыб и земноводных приобретает связь с легкими, превращается и у человека в две легочные артерии - правую и левую, ветви truncus pulmonalis. При этом, если правая шестая жаберная артерия сохраняется только на небольшом проксимальном отрезке, то левая остается на всем протяжении, образуя ductus arteriosus Botalli, который связывает легочный ствол с концом дуги аорты, что имеет значение для кровообращения плода (см. ниже). Четвертая пара жаберных артерий сохраняется на обеих сторонах на всем протяжении, но дает начало различным сосудам. Левая четвертая жаберная артерия вместе с левой вентральной аортой и частью левой дорсальной аорты образуют дугу аорты, arcus aortae.
Проксимальный отрезок правой вентральной аорты превращается в плечеголовной ствол, truncus brachiocephalics, правая четвертая жаберная артерия - в отходящее от названного ствола начало правой подключичной артерии, a. subclavia dextra. Левая подключичная артерия вырастает из левой дорсальной аорты каудальнее последней жаберной артерии. Дорсальные аорты на участке между третьей и четвертой жаберными артериями облитерируются; кроме того, правая дорсальная аорта облитерируется также и на протяжении от места отхождения правой подключичной артерии до слияния с левой дорсальной аортой.
Обе вентральные аорты на участке между четвертой и третьей аортальными дугами преобразуются в общие сонные артерии, аа. carotides communes, причем вследствие указанных выше преобразований проксимального отдела вентральной аорты правая общая сонная артерия оказывается отходящей от плечеголовного ствола, а левая - непосредственно от arcus aortae. На дальнейшем протяжении вентральные аорты превращаются в наружные сонные артерии, аа. carotides externae.
Третья пара жаберных артерий и дорсальные аорты на отрезке от третьей до первой жаберной дуги развиваются во внутренние сонные артерии, аа. carotides internae, чем и объясняется, что внутренние сонные артерии лежат у взрослого латеральнее, чем наружные. Вторая пара жаберных артерий превращается в аа. linguales и pharyngeae, а первая пара - в челюстные, лицевые и височные артерии. При нарушении обычного хода развития возникают разные аномалии.
Из дорсальных аорт возникает ряд мелких парных сосудов, идущих в дорсальном направлении по обеим сторонам нервной трубки. Так как эти сосуды отходят через правильные интервалы в рыхлую мезенхимную ткань, расположенную между сомитами, они называются дорсальными сегментарными артериями. В области шеи они по обеим сторонам тела рано соединяются серией анастомозов, образуя продольные сосуды - позвоночные артерии.
На уровне 6, 7-й и 8-й шейных сегментных артерий закладываются почки верхних конечностей. Одна из артерий, обычно 7-я, врастает в верхнюю конечность и с развитием руки увеличивается, образуя дистальный отдел подключичной артерии (проксимальный отдел ее развивается, как уже указывалось, справа из 4-й жаберной артерии, слева вырастает из левой дорсальной аорты, с которыми 7-е сегментарные артерии вступают в связь). В последующем шейные сегментарные артерии облитерируются, в результате чего позвоночные артерии оказываются отходящими от подключичных.
Грудные и поясничные сегментарные артерии дают начало аа. intercostales posteriores et aa. lumbales.
Висцеральные артерии брюшной полости развиваются частью из аа. omphalomesentericae (желточно-брыжеечное кровообращение) и частью из аорты.
Артерии конечностей первоначально заложены вдоль нервных стволов в виде петель. Одни из этих петель (вдоль n. fernoralis) берут перевес и развиваются в основные артерии конечностей, другие (вдоль n. medianus, n. ischiadieus) остаются спутницами нервов.
Развитие вен (рис. 202). В начале плацентарного кровообращения когда сердце находится в шейной области и еще не разделено перегородками на венозную и артериальную половины, венозная система имеет сравнительно простое устройство. Вдоль тела зародыша проходят крупные вены: в области головы и шеи - передние кардинальные вены (правая и левая) и в остальной части тела - правая и левая задние кардинальные вены. Подходя к венозному синусу сердца, передние и задние кардинальные вены на каждой стороне сливаются, образуя так называемые кювьеровы протоки (правый и левый), которые, имея вначале строго поперечный ход, впадают в венозный синус сердца. Наряду с парными кардинальными венами имеется еще один непарный венозный ствол - первичная vena cava inferior, который в виде незначительного сосуда впадает также в венозный синус. Таким образом, на этой стадии развития в сердце впадают три венозных ствола: парный кювьеров проток и непарная первичная нижняя полая вена.
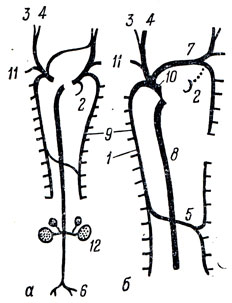
Рис. 202. Развитие передних вен млекопитающих. а - стадия развития; б - вены взрослого животного. 1 - v. azygos; 2 - венечный синус сердца; 3, 4 - наружная и внутренняя яремные вены; 5 - v. hemiazygos; 6 - подвздошные вены; 7 - плечеголовная вена; 8 - задняя (нижняя) полая вена; 9 - задняя кардинальная вена; 10 - передняя (верхняя) полая вена; 11 - верхние межреберные вены; 12 - почки
Дальнейшие изменения в расположении венозных стволов связаны со смещением сердца из шейной области вниз и разделением его венозной части на правое и левое предсердия. Благодаря тому, что после разделения сердца оба протока оказываются впадающими в правое предсердие, кровяной ток в правом кювьеровом протоке оказывается в более благоприятных условиях. В связи с этим между правой и левой передними кардинальными венами появляется анастомоз, по которому кровь из головы стекает в правый кювьеров проток. Вследствие этого левый кювьеров проток перестает функционировать, его стенки спадаются и он облитерируется, за исключением небольшой части, которая становится венечным синусом сердца, sinus coronarius cordis. Анастомоз между передними кардинальными венами постепенно усиливается, превращаясь в vena brachiocephalica sinistra, а сама левая передняя кардинальная вена ниже отхождения анастомоза облитерируется. Правая передняя кардинальная вена идет на образование двух сосудов: часть ее, расположенная выше впадения анастомоза, превращается в vena brachiocephalica dextra, а часть - ниже его вместе с правым кювьеровым протоком преобразуется в верхнюю полую вену, собирающую таким образом кровь из всей краниальной половины тела. При недоразвитии описанного анастомоза может получиться аномалия развития в виде двух верхних полых вен.
Образование нижней полой вены связано с появлением анастомозов между задними кардинальными венами. Один анастомоз, расположенный в подвздошной области, отводит кровь из левой нижней конечности в правую заднюю кардинальную вену; вследствие этого отрезок левой задней кардинальной вены, расположенный выше анастомоза, редуцируется, а сам анастомоз превращается в левую общую подвздошную вену. Правая задняя кардинальная вена на участке до впадения анастомоза (ставшего левой общей подвздошной веной) преобразуется в правую общую подвздошную вену, а на протяжении от места слияния обеих подвздошных вен до впадения почечных вен развивается во вторичную нижнюю полую вену. Остальная часть вторичной нижней полой вены образуется из впадающей в сердце непарной первичной нижней полой вены, которая соединяется с правой нижней кардинальной веной на месте впадения почечных вен (здесь имеется 2-й анастомоз между кардинальными венами, который отводит кровь из левой почки). Таким образом, окончательно сформировавшаяся нижняя полая вена слагается из 2 частей: из правой задней кардинальной вены (до впадения почечных вен) и из первичной нижней полой вены (после впадения). Так как по нижней полой вене кровь отводится в сердце от всей каудальной половины тела, то значение задних кардинальных вен ослабевает, они отстают в развитии и превращаются в v. azygos (правая задняя кардинальная вена) и в v. hemiazygos et hemiazygos accessoria (левая задняя кардинальная вена). V. hemiazygos впадает в v. azygos через 3-й анастомоз, развивающийся в грудной области между бывшими задними кардинальными венами.
Воротная вена образуется в связи с превращением желточно-брыжеечных вен, по которым кровь из желточного мешка приходит в печень. Vv. omphalomesentericae на пространстве от впадения в них брыжеечной вены до ворот печени превращаются в воротную вену.
При образовании плацентарного кровообращения (см. рис. 247) появляющиеся пупочные вены вступают в непосредственное сообщение с воротной веной, а именно: левая пупочная вена открывается в левую ветвь воротной вены и таким образом несет кровь из плаценты в печень, а правая пупочная вена облитерируется. Часть крови, однако, идет помимо печени через анастомоз между левой ветвью воротной вены и конечным отрезком правой печеночной вены. Этот образовавшийся уже ранее анастомоз вместе с ростом зародыша, а следовательно, и увеличением крови, проходящей через пупочную вену, значительно расширяется и превращается в ductus venosus (Arantii). После рождения он облитерируется в ligamentum venosum (Arantii).
Сердце
Сердце, cor, представляет полый мышечный орган, принимающий кровь из вливающихся в него венозных стволов и прогоняющий кровь в артериальную систему. Полость сердца подразделяется на 4 камеры: 2 предсердия и 2 желудочка. Левое предсердие и левый желудочек составляют вместе левое, или артериальное, сердце по свойству находящейся в нем крови; правое предсердие и правый желудочек составляют правое, или венозное, сердце. Сокращение стенок сердечных камер носит название систолы, расслабление их - диастолы.
Сердце имеет форму несколько уплощенного конуса. В нем различают верхушку, apex, основание, basis, передневерхнюю и нижнюю поверхности и два края - правый и левый, разделяющие эти поверхности.
Закругленная верхушка сердца, apex cordis, обращена вниз, вперед и влево, достигая пятого межреберного промежутка на расстоянии 8-9 см влево от средней линии; верхушка сердца образуется целиком за счет левого желудочка (рис. 203). Основание, basis cordis, обращено вверх, назад и направо. Оно образуется предсердиями, а спереди - аортой и легочным стволом. В правом верхнем углу четырехугольника, образованного предсердиями, находится место вхождения верхней полой вены, в нижнем - нижней полой вены; сейчас же влево располагаются места вхождения двух правых легочных вен, на левом краю - основания двух левых легочных вен.
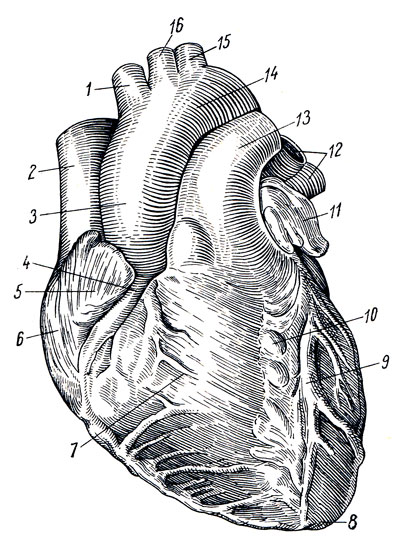
Рис. 203. Сердце (вид спереди). 1 - trtmcus brachiocephalicus; 2 - v. cava sup.; 3 - aorta ascendens; 4 - a. coronaria dextra; 5 - auricula dextra; 6 - atrium dext.; 7 - ventriculus dext.; 8 - верхушка сердца; 9 - ramus interventricularis a. coronariae sin.; 10 - sulcus interventricularis anterior; 11 - auricula sin.; 12 - vv. pulmonales; 13 - truncus pulmonalis; 14 - arcus aortae; 15 - a. subclavia sin.; 16 - a. carotis communis sin
Передневерхняя, или грудинореберная, поверхность сердца, fades sternocostalis, обращена кпереди, вверх и влево и лежит позади тела грудины и хрящей ребер от III до VI. Венечной бороздой, sulcus corondrius, которая идет поперечно к продольной оси сердца и отделяет предсердия от желудочков, сердце разделяется на верхний участок, образуемый предсердиями, и на больший, нижний, образуемый желудочками. Идущая по fades sternocostal передняя продольная борозда, sulcus interventricularis anterior, проходит по границе между желудочками, причем большую часть передней поверхности образует правый желудочек, меньшую - левый.
Нижняя, или диафрагмальная, поверхность, fades diaphragmatica, прилежит к диафрагме, к ее сухожильному центру. По ней проходит задняя продольная борозда, sulcus interventricularis posterior, которая отделяет поверхность левого желудочка (большую) от поверхности правого (меньшей). Передняя и задняя межжелудочковые борозды сердца своими нижними концами сливаются друг с другом и образуют на правом краю сердца, тотчас вправо от верхушки сердца, сердечную вырезку, incisura dpicis cordis. Края сердца, правый и левый, неодинаковой конфигурации: правый более острый; левый край закругленный, более тупой, вследствие большей толщины стенки левого желудочка. Считают, что сердце по величине равно кулаку соответствующего индивидуума. Средние размеры его: длинник 12-13 см, наибольший поперечник 9-10,5 см, передне-задний размер 6-7 см. Вес сердца мужчины равен в среднем 300 г (1/215 веса тела), женщины - 220 г 1/250 веса тела).
Камеры сердца
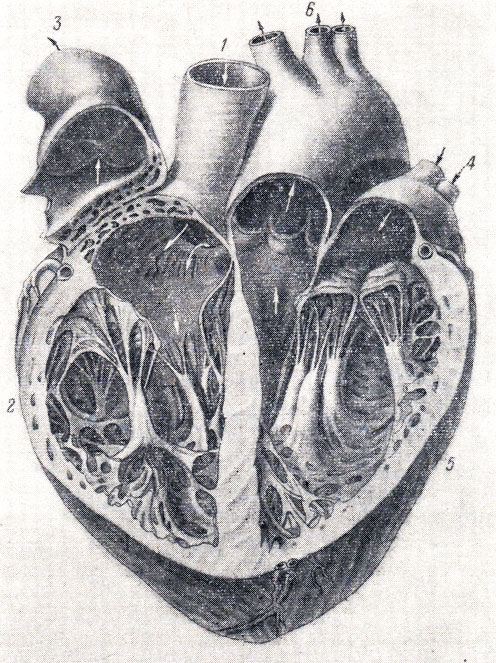
Рис. 204. Вскрытое человеческое сердце (tr. pulmonalis отвернут). 1 - верхняя полая вена (v. cava superior); 2 - правый желудочек сердца (ventriculus cordis dexter); 3 - легочный ствол (tr. pulmonalis); 4 - легочные вены (vv. pulmonales); 5 - левый желудочек сердца (ventriculus cordis sinister); 6 - ветви дуги аорты
Предсердия являются воспринимающими кровь камерами, желудочки, напротив, выбрасывают кровь из сердца в артерии. Правое и левое предсердия отделены друг от друга перегородкой, так же как правый и левый желудочек. Наоборот, между правым предсердием и правым желудочком имеется сообщение в виде правого предсердно-желудочкового устья, ostium atrioventricular dextrum; между левым предсердием и левым желудочком - ostium atrioventricular sinistrum. Через эти отверстия кровь во время систолы предсердий направляется из полостей последних в полости желудочков.
Правое предсердие, atrium dextrum, имеет форму куба. Сзади в него вливаются вверху v. cava superior и внизу v. cava inferior, кпереди предсердие продолжается в полый отросток - правое ушко, auricula dextra. Правое и левое ушки охватывают основание аорты и легочного ствола. Перегородка между предсердиями, septum inter atriale, поставлена косо, от передней стенки она направляется назад и вправо, так что правое предсердие расположено справа и спереди, а левое - слева и сзади. Внутренняя поверхность правого предсердия гладкая, за исключением небольшого участка спереди и внутренней поверхности ушка, где заметен ряд вертикальных валиков от расположенных здесь гребенчатых мышц, musculi pectindti. Вверху musculi pectinati оканчиваются гребешком, crista terminalis, которому на наружной поверхности предсердия соответствуют sulcus termindlis. Эта борозда указывает место соединения первичного sinus venosus с предсердием зародыша. На перегородке, отделяющей правое предсердие от левого, имеется овальной формы углубление - fossa ovalis, которое вверху и спереди ограничено краем - limbus fossae ovalis. Это углубление представляет собой остаток отверстия - foramen ovale, посредством которого предсердия во время внутриутробного периода сообщаются между собой. В 1/3 случаев foramen ovale сохраняется на всю жизнь, вследствие чего возможно периодическое смешение артериальной и венозной крови в случае, если сокращение перегородки предсердий не закрывает его (рис. 205). Между отверстиями верхней и нижней полой вены на задней стенке заметно небольшое возвышение, tuberculum intervenosum, позади верхнего отдела fossae ovalis. Считается, что он направляет у зародыша ток крови из верхней полой вены в ostium atrioventricular dextrum.
От нижнего края отверстия v. cava inferior к limbus fossae ovalis тянется складка серповидной формы, изменчивая по величине - vdlvula venae cdvae inferioris. Она имеет большое значение у зародыша, направляя кровь из нижней полой вены через foramen ovale в левое предсердие. Ниже этой заслонки, между отверстиями v. cavae inf. и ostium atrioventriculare ciextr. в правое предсердие впадает sinus corondrius cordis, собирающий кровь из вен сердца, кроме того, небольшие вены сердца, самостоятельно впадают в правое предсердие. Маленькие отверстия их, foramina vendrum minimdrum, разбросаны по поверхности стенок предсердия. Возле отверстия венозного синуса имеется небольшая складка эндокарда, vdlvula sinus corondrii. В нижне-переднем отделе предсердия широкое правое предсердно-желудочковое устье, ostium atrioventriculare dextrum, ведет в полость правого желудочка.
Левое предсердие, atrium sinistrum, прилежит сзади к нисходящей аорте и пищеводу. С каждой стороны в него впадают по две легочные вены; левое ушко, auricula sinistra, выпячивается кпереди, огибая левую сторону ствола аорты и легочного ствола. В ушке имеются musculi pectinati. В нижне-переднем отделе левое предсердно-желудочковое устье, ostium atrioventriculare sinistrum, овальной формы ведет в полость левого желудочка. Правый желудочек, ventriculus dexter, имеет форму треугольной пирамиды, основание которой, обращенное кверху, занято правым предсердием, за исключением левого верхнего угла, где из правого желудочка выходит легочный ствол, truncus pulmonalis. Полость желудочка подразделяется на два отдела: ближайший к ostium atrioventriculare отдел, corpus, и передневерхний отдел, ближайший к ostium trunci pulmonalis - conus arteriosus, который продолжается в легочный ствол (см. рис. 205).
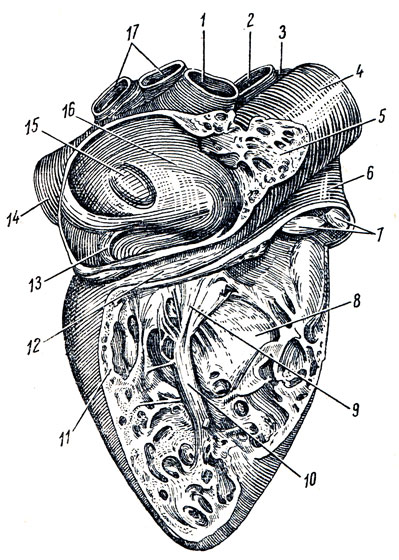
Рис. 205. Правое предсердие и правый желудочек (вскрыты). 1 - v. cava sup.; 2, 3 - аа. pulmonales sinistra (3) и dextra (2); 4 - aorta ascendens; 5 - auricula dext.; 6 - truncus pulmonalis; 7 - клапаны tr. pulmonalis; 8 - septum interventricular; 9 - valva tricuspidalis; 10 - musculus papillaris; 11 - стенка правого желудочка; 12 - sulcus coronarius; 13 - заслонка венечного синуса; 14 - v. cava inf.; 15 - tossa ovalis; 16 - septum interatriale; 17. - vv. pulmonales dext
Ostium atrioventriculare dextrum, ведущее из полости правого предсердия в полость правого желудочка, снабжено трехстворчатым клапаном, valva atrioventricularis dextras. v. tricuspidalis, который не дает возможности крови во время систолы желудочка возвращаться в предсердие; кровь направляется в легочный ствол. Три створки клапана обозначаются по месту их расположения как cuspis anterior,cuspis posterior и cuspis septalis. Свободными краями створки обращены в желудочек. К ним прикрепляются тонкие сухожильные нити, chordae tendineae, которые своими противоположными концами прикреплены к верхушкам сосочковых мышц, musculi papilldres. Сосочковые мышцы представляют конусовидные мышечные возвышения, верхушками своими выступающие в полость желудочка, а основаниями переходящие в его стенки. В правом желудочке обычно бывают три сосочковые мышцы; передняя, наибольшая по своей величине, дает начало сухожильным нитям к передней и задней створкам трехстворчатого клапана, задняя, меньших размеров, посылает сухожильные нити к задней и перегородковой створкам и, наконец, m. papillaris septalis, не всегда имеющаяся мышца, дает сухожильные нити обыкновенно к передней створке. В случае ее отсутствия нити возникают непосредственно из стенки желудочка*. В области conus arteriosus стенка правого желудочка гладкая, на остальном же протяжении внутрь вдаются мышечные перекладины, imbeculae cdrneae.
* (Сосочковые мышцы могут быть одиночные и множественные; крупные и мелкие, как бы добавочные (Б. В. Огнев, А. Шушина, 1954).)
Кровь из правого желудочка поступает в легочный ствол через отверстие, ostium trunci pulmonalis, снабженное клапаном, valva*trunci pulmonalis, который препятствует возвращению крови из легочного ствола обратно в правый желудочек во время диастолы. Клапан состоит из трех полулунных створок, носящих название полулунных клапанов. Из них один прикрепляется к передней трети окружности легочного ствола (valvula semilunaris anterior) и два сзади (valvulae semilunares dextra et sinistra). На внутреннем свободном краю каждого клапана имеется посередине маленький узелок, nodulus valvulae semilunaris, по сторонам от узелка тонкие краевые сегменты клапана носят название lunulae valvulae semilunaris. Узелки способствуют более плотному смыканию клапанов.
* (Согласно Парижской анатомической номенклатуре (PNA), термин "valva" применяется для обозначения клапана в целом (например, илеоцекального, полулунных и др.), а термин "valvula" - для обозначения отдельных его заслонок и створок.)
Левый желудочек, ventrfculus sinister, имеет форму конуса, стенки которого по толщине в 2-3 раза превосходят стенки правого желудочка (10-15 мм против 5-8 мм). Эта разница происходит за счет мышечного слоя и стоит в связи с большим количеством работы, производимой левым желудочком (большой круг кровообращения) в сравнении с правым (малый круг). Толщина, стенок предсердий соответственно их функции еще менее значительна (2-3 мм). Отверстие, ведущее из полости левого предсердия в левый желудочек, ostium atrioventriculare sinistrum, овальной формы, снабжено двустворчатым клапаном, valva atrioventricularis sinistra (mitralis). s. bicuspidalis, из двух створок которого меньшая расположена слева и сзади (cuspis posterior), большая - справа и спереди (cuspis anterior). Свободными краями створки обращены в полость желудочка, к ним прикрепляются chordae tendineae*. Musculi papillaris имеются в левом желудочке в числе двух - передняя и задняя; каждая сосочковая мышца дает сухожильные нити как одной, так и другой створке valvae mitralis. Отверстие аорты называется ostium aortae, а ближайший к нему отдел желудочка - conus arteriosus.
* (Описаны случаи отсутствия митрального клапана (Clemant, 1962).)
Клапан аорты, valva aortae, имеет такое же строение, как и клапан легочного ствола. Одна из заслонок, valvula semilunaris posterior, занимает заднюю треть окружности аорты; другие две, valvulae semilunares dextra et sinistra - правую и левую сторону отверстия. Узелки на их свободных краях, noduli valvularumsemilunariurn aortae, выражены заметнее, чем на клапанах легочного ствола; имеются также lunulae valvularum semilunarium aortae.
Перегородка между желудочками, septum interventriculdre, представлена главным образом мышечной тканью, pars muscularis, за исключением самого верхнего участка, где имеется лишь фиброзная ткань, покрытая с обеих сторон эндокардом, pars membranacea. Pars membranacea соответствует участку неполного развития межжелудочковой перегородки животных. В этом месте у человек нередко встречаются аномалии в виде дефектов в перегородке.
Строение стенок сердца
Стенки сердца состоят из 3 слоев: внутреннего - эндокарда, среднего - миокарда и наружного - эпикарда, являющегося висцеральным листком околосердечной сумки, pericardium.
Толща стенок сердца образуется главным образом средним слоем, миокардом, myocardium, состоящим из мышечной ткани. Наружный слой, epicardium, представляет висцеральный листок серозного перикарда. Внутренний листок, эндокард, endocardium, выстилает полости сердца.
Миокард, myocardium, или мышечная ткань сердца, хотя имеет поперечную исчерченность, но отличается от скелетных мышц тем, что состоит не из отдельных пучков, а представляет собой сеть соединяющихся между собой волокон с серединным расположением ядер. В мускулатуре сердца различают два отдела: мышечные слои предсердия и мышечные слои желудочков. Волокна тех и других начинаются от двух фиброзных колец - dnuli fibrosi, из которых одно окружает ostium atrioventriculare dextrum, другое - ostium atrioventriculare sinistrum. Так как волокна одного отдела, как правило, не переходят в волокна другого, то в результате получается возможность сокращения предсердий отдельно от желудочков. В предсердиях различают поверхностный и глубокий мышечные слои: поверхностный состоит из циркулярно или поперечно расположенных волокон, глубокий - из продольных, которые своими концами начинаются от фиброзных колец и петлеобразно охватывают предсердие. По окружности больших венозных стволов, впадающих в предсердия, имеются охватывающие их циркулярные волокна, как бы сфинктеры. Волокна поверхностного слоя охватывают оба предсердия, глубокие принадлежат отдельно каждому предсердию.
Мускулатура желудочков еще более сложная. В ней можно различить три слоя: тонкий поверхностный слой слагается из продольных волокон, которые начинаются от правого фиброзного кольца и идут косо вниз, переходя и на левый желудочек; на верхушке сердца они образуют завиток, vortex cordis, загибаясь здесь петлеобразно в глубину и образуя внутренний продольный слой, волокна которого своими верхними концами прикрепляются к фиброзным кольцам. Волокна среднего слоя, расположенные между продольными наружным и внутренним, идут более или менее циркулярно, причем в отличие от поверхностного слоя не переходят с одного желудочка на другой, а являются самостоятельными для каждого желудочка отдельно (рис. 206, 207).
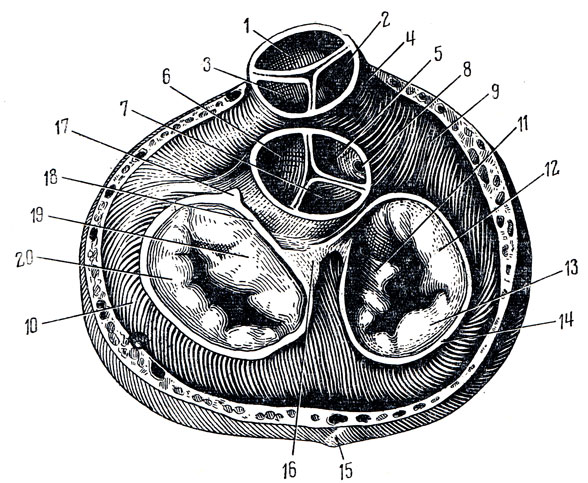
Рис. 206. Фиброзные кольца (anuli fibrosi). Поперечным разрезом удалены предсердия; легочный ствол и аорта срезаны у корня; видны трехстворчатая и двустворчатая заслонки и полулунные клапаны аорты и легочного ствола; мускулатура желудочков частично отпрепарирована. 1 - valvula semilunaris anterior tr. pulmonalis; 2 - valvula semilunaris dextra tr. pulmonalis; 3 - valvula semilunaris sinistra tr. pulmonalis; 4 - conus arteriosus; 5 - valvula semilunaris dextra aortae; 6 - valvula semilunaris sinistra aortae; 7 - valvula semilunaris posterior aortae; 8 - a. coronaria dextra; 9 - ventriculus dexter; 10 - ventriculus sinister; 11 - cuspis septalis; 12 - cuspis anterior; 13 - cuspis posterior; 14 - anulus fibrosus; 15 - v. cordis magna; 16 - правый фиброзный треугольник; 17 - левый фиброзный треугольник; 18 - anulus fibrosus sinister; 19 - cuspis anterior; 20 - cuspis posterior
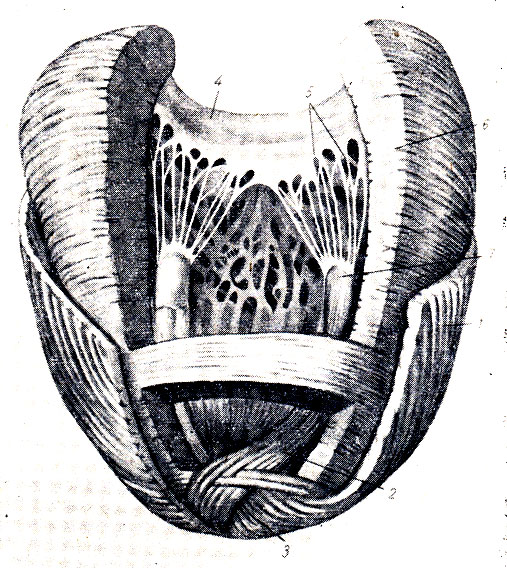
Рис. 207. Строение миокарда - левый желудочек (по Кишш - Сентаготаи). 1 - поверхностный (продольный) слой миокарда; 2 - внутренний (продольный) слой миокарда; 3 - vortex cordis; 4 - cuspis valvae bicuspidalis; 5 - chordae tendineae; 6 - циркулярный (средний) слой миокарда; 7 - m. papillaris
Важную роль в ритмичной работе сердца и в координации деятельности мускулатуры отдельных камер сердца играет так называемая проводящая система сердца. Хотя мускулатура предсердий отделена от мускулатуры желудочков фиброзными кольцами, однако между ними существует связь посредством проводящей системы, представляющей собой сложное нервно-мышечное образование. Мышечные волокна, входящие в ее состав (волокна Пуркинье), имеют особое строение: они бедны миофибриллами и богаты саркоплазмой, поэтому светлее. Они видимы иногда невооруженным глазом в виде светлоокрашенных ниточек и представляют менее дифференцированную часть первоначального синцития, хотя по величине превосходят обычные мышечные волокна сердца. В проводящей системе различают узлы и пучки (рис. 208).
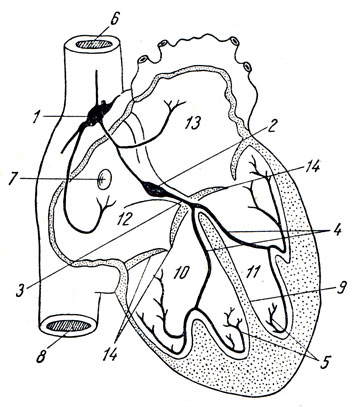
Рис. 208. Схема проводящей системы сердца человека. 1 - синусный узел; 2 - атриовентрикулярный узел; 3 - пучок Гиса; 4 - ножки пучка Гиса; 5 - сеть волокон Пуркинье; 6 - верхняя полая вена; 7 - венечный синус; 8 - нижняя полая вена; 9 - перегородка между желудочками; 10 - правый желудочек; 11 - левый желудочек; 12 - правое предсердие; 13 - левое предсердие; 14 - атриовентрикулярные клапаны
1. Атриовентрикулярный пучок, fasciculus atrioventriculdris, начинается утолщением nodus atrioventriculdris (узел Ашоф - Тавара), расположенным в стенке правого предсердия, близ cuspis septalis трехстворчатого клапана. Волокна узла, непосредственно связанные с мускулатурой предсердия, продолжаются в перегородку между желудочками в виде пучка Гиса (отмеченного немного ранее Кентом). В перегородке желудочков пучок Гиса делится на две ножки - cms dextrum и sinistrum, которые идут в стенки соименных желудочков и ветвятся под эндокардом в их мускулатуре. Атриовентрикулярный пучок имеет весьма важное значение для работы сердца, так как по нему передается волна сокращения с предсердий на желудочки, благодаря чему устанавливается регуляция ритма систолы - предсердий и желудочков.
2. Синусный узел, nodus sinuatridlis, или синусоатриальный пучок Кис - Фляка, расположен в участке стенки правого предсердия, соответствующем sinus venosus холоднокровных (в sulcus terminalis, между верхней полой веной и правым ушком). Он связан с мускулатурой предсердия и имеет значение для их ритмичного сокращения.
Следовательно, предсердия связаны между собой синусоатриальным пучком, а предсердия и желудочки - атриовентрикулярным. Обычно раздражение из правого предсердия передается с синусного узла на атриовентрикулярный, а с него по пучку Гиса на оба желудочка.
Эпикард, epicardium, покрывает снаружи миокард и представляет собой обычную серозную оболочку, выстланную на свободной поверхности мезотелием.
Эндокард, endocardium, выстилает внутреннюю поверхность полостей сердца. Он в свою очередь состоит из слоя соединительной ткани с большим числом эластических волокон и гладких мышечных клеток, из расположенного наружнее еще одного слоя соединительной ткани с примесью эластических волокон и из внутреннего эндотелиального слоя, чем эндокард отличается от эпикарда. Эндокард по своему происхождению соответствует сосудистой стенке, а перечисленные слои его - 3 оболочкам сосудов (С. И. Щелкунов). Все сердечные клапаны представляют складки (дубликатуры) эндокарда.
Описанные особенности строения сердца обусловливают особенности его сосудов, образующих как бы отдельный круг кровообращения - сердечный (третий круг).
Артерии сердца (рис. 209, 210) - аа. coronariae dextra et sinistra, венечные артерии, правая и левая, начинаются от bulbus aortae ниже верхних краев полулунных клапанов. Поэтому во время систолы вход в венечные артерии прикрывается клапанами, а сами артерии сжимаются сокращенной мышцей сердца. Вследствие этого во время систолы кровоснабжение сердца уменьшается; кровь в венечные артерии поступает во время диастолы, когда входные отверстия этих артерий, находящиеся в устье аорты, не закрываются полулунными клапанами.
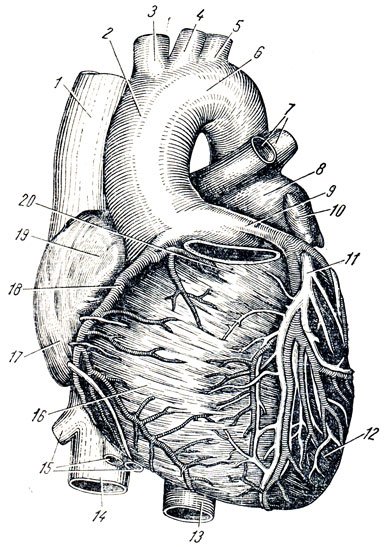
Рис. 209. Передняя поверхность сердца. Кровеносные сосуды. 1 - v. cava superior; 2 - aorta ascendens; 3 - truncus brachiocephalicus; 4 - a. carotis communis sinistra; 5 - a. subclavia sinistra; 6 - arcus aortae; 7 - vv. pulmonales sin.; 8 - atrium sinistrum; 9 - a. coronaria sinistra; 10 - auricula sinistra; 11 - v. cordis magna; 12 - ventriculus sinister; 13 - aorta descendens; 14 - v. cava inferior; 15 - vv. hepaticae dextra et sinistrae; 16 - ventriculus dexter; 17 - atrium dextrum; 18 - a. coronaria dextra; 19 - auricula dextra; 20 - conus arteriosus
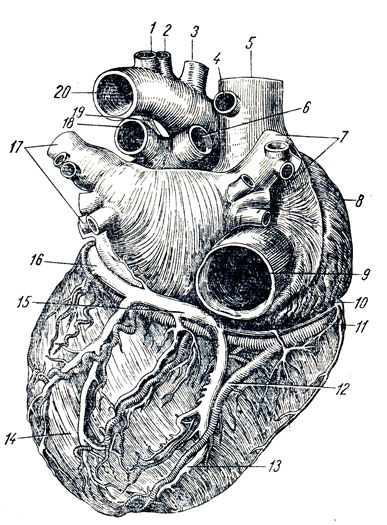
Рис. 210. Задняя поверхность сердца. Кровеносные сосуды. 1 - a. subclavia sinistra; 2 - a. carotis communis sinistra; 3 - truncus brachiocephalicus; 4 - v. azygos; 5 - v. cava superior; 6 - a. pulmonalis dextra; 7 - vv. pulmonales dextrae; 8 - atrium dextrum; 9 - v. cava inferior; 10 - v. cordis parva; 11 - a. coronaria dextra; 12 - ramus interventricularis posterior; 13 - v. cordis media; 14 - ventriculus sin.; 15 - sinus coronarius; 16 - v. cordis magna; 17 - vv. pulmonales sinistrae; 18 - a. pulmonalis sinistra; 19 - lig. arteriosum (Botalii); 20 - arcus aortae
Правая венечная артерия, a. coronaria dextra, выходит из аорты соответственно правой полулунной заслонке и ложится между аортой и ушком правого предсердия, кнаружи от которого она огибает правый край сердца по венечной борозде и переходит на его заднюю поверхность. Здесь она продолжается в межжелудочковую ветвь, r. interventricularis posterior. Последняя спускается по задней межжелудочковой борозде до верхушки сердца, где анастомозирует с ветвью левой венечной артерии.
Ветви правой венечной артерии васкуляризируют: правое предсердие, часть передней и всю заднюю стенку правого желудочка, небольшой участок задней стенки левого желудочка, межпредсердную перегородку, заднюю треть межжелудочковой перегородки, сосочковые мышцы правого желудочка и заднюю сосочковую мышцу левого желудочка.
Левая венечная артерия, a. coronaria sinistra, выйдя из аорты у левой полулунной заслонки ее, также ложится в венечную борозду кпереди от левого предсердия. Между легочным стволом и левым ушком она дает две ветви: более тонкую - переднюю, межжелудочковую, ramus interventriculdris anterior, и более крупную - левую, огибающую, ramus circumflexus.
Первая спускается по передней межжелудочковой борозде до верхушки сердца, где она анастомозирует с ветвью правой венечной артерии, о чем говорилось выше. Вторая, продолжая основной ствол левой венечной артерии, огибает по венечной борозде сердце с левой стороны и также соединяется с правой коронарной артерией. В результате по всей венечной борозде образуется артериальное кольцо, расположенное в горизонтальной плоскости, от которого перпендикулярно отходят ветви к сердцу. Кольцо является функциональным приспособлением для коллатерального кровообращения сердца. Ветви левой венечной артерии васкуляризуют левое предсердие, всю переднюю и большую часть задней стенки левого желудочка, часть передней стенки правого желудочка, передние 2/3 межжелудочковой перегородки и переднюю сосочковую мышцу левого желудочка.
Наблюдаются различные варианты развития венечных артерий, вследствие чего имеются различные соотношения бассейнов кровоснабжения. С этой точки зрения различают три формы кровоснабжения сердца: равномерную с одинаковым развитием обеих венечных артерий, левовенечную и правовенечную (П. А. Соколов). Кроме венечных артерий, к сердцу подходят "дополнительные" артерии от бронхиальных артерий (Н. П. Бисенков), от нижней поверхности дуги аорты вблизи артериальной связки, что важно учитывать, чтобы не повредить их при операциях на легких и пищеводе и этим не ухудшить кровоснабжение сердца.
Внутриорганные артерии сердца (по Р. А. Бардиной) (рис. 211, 212): от стволов венечных артерий и их крупных ветвей соответственно 4 камерам сердца отходят артерии предсердий (аа, atriales) и их ушек (аа. auriculares), артерии желудочков (аа. ventriculares), артерии перегородок между ними (aa. septi anterior et posterior). Проникнув в толщу миокарда, они разветвляются соответственно числу, расположению и устройству слоев его: сначала в наружном слое, затем в среднем (в желудочках) и, наконец, во внутреннем, после чего проникают в сосочковые мышцы (aa. papillares) и даже в атриовентрикулярные клапаны. Внутримышечные артерии в каждом слое следуют ходу мышечных пучков и анастомозируют во всех слоях и отделах сердца.
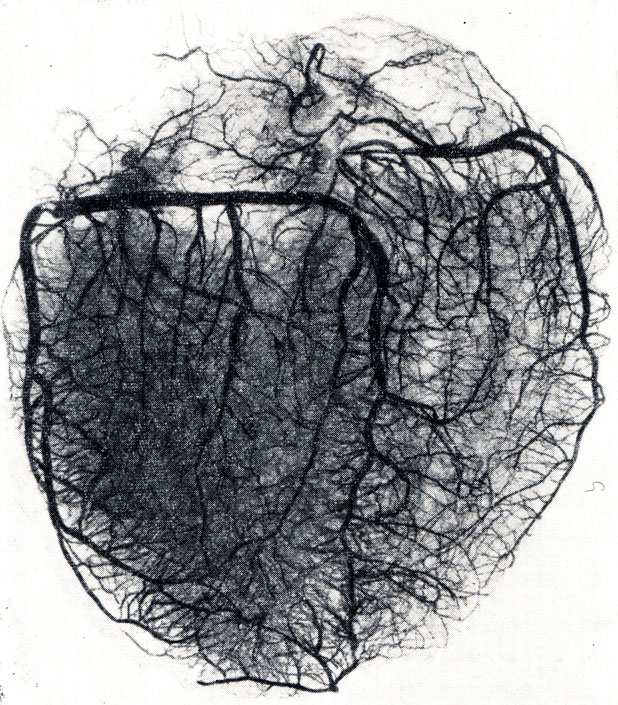
Рис. 211. Внутриорганные артерии сердца (рентгенограмма; по Р. А. Бардиной)
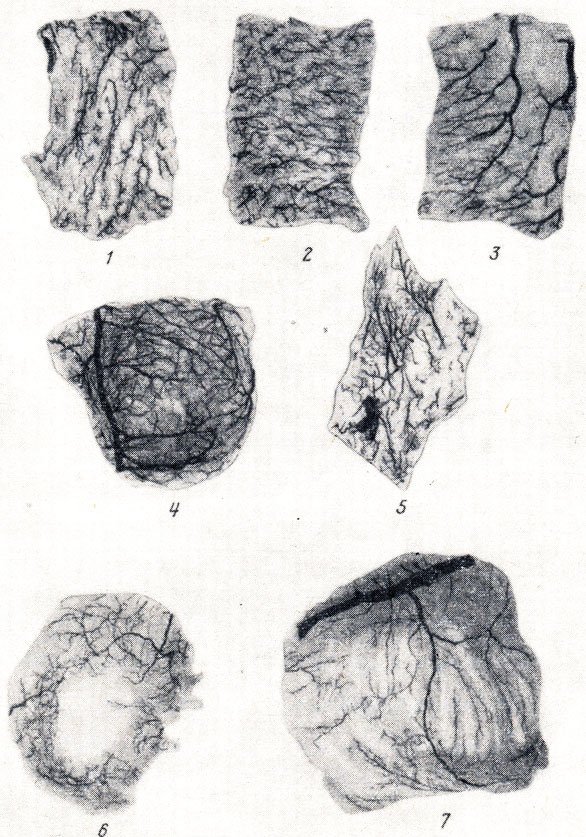
Рис. 212. Артерии миокарда (рентгенограммы; по Р. А. Бардиной). 1 - внутренний продольный слой правого желудочка; 2 - средний слой; 3 - наружный слой; 4 - верхушка; 5 - сосочковая мышца; 6 - область овального окна; 7 - гребенчатые мышцы
Некоторые из этих артерий имеют в своей стенке сильно развитый слой гладких мышц, при сокращении которых происходит полное замыкание просвета сосуда, отчего эти артерии называют "замыкающим и". Временный спазм "замыкающих" артерий может повлечь за собой прекращение тока крови к данному участку сердечной мышцы и вызвать инфаркт миокарда. Описан случай добавочной венечной артерии сердца, отходившей от truncus pulmonalis (J. Chinn a. M. Chinn, 1963).
Вены сердца открываются не в полые вены, а непосредственно в полость сердца.
Внутримышечные вены находятся во всех слоях миокарда и, сопровождая артерии, соответствуют ходу мышечных пучков. Мелкие артерии (до 3-го порядка) сопровождаются двойными венами, крупные - одиночными (Р. А. Бардина). Венозный отток идет по трем путям: 1) в венечный синус, 2) в передние вены сердца и 3) в малые вены (Тебезия - Вьессена), впадающие непосредственно в правый отдел сердца. В правой половине сердца этих вен больше, чем в левой, в связи с чем венечные вены более развиты слева.
Преобладание вен Тебезия в стенках правого желудочка при небольшом оттоке по системе вен венечного синуса свидетельствует о том, что они играют важную роль в перераспределении венозной крови в области сердца (Т. В. Золотарева).
1. Вены системы венечного синуса, sinus coronarius cordis. Он является остатком левого кювьерова протока и лежит в заднем отделе венечной борозды сердца между левым предсердием и левым желудочком. Своим правым, более толстым концом он впадает в правое предсердие близ перегородки между желудочками, между заслонкой нижней полой вены и перегородкой предсердия. В sinus coronarius впадают следующие вены: a) v. cordis magna, начавшись у верхушки сердца, поднимается вдоль передней межжелудочковой борозды сердца, поворачивает налево и, обогнув левую сторону сердца, продолжается в sinus coronarius; б) v. posterior ventriculi sinistri - один или несколько венозных стволиков на задней поверхности левого желудочка, впадающих в sinus coronarius или в v. cordis magna; в) v. obliqua atrii sinistri - небольшая ветвь, располагающаяся на задней поверхности левого предсердия (остаток зародышевой v. cava superior sinistra); она начинается в складке перикарда, заключающей соединительнотканный тяж, plica venae cavae sinistrae, тоже представляющий остаток левой полой вены; г) v. cordis media лежит в задней межжелудочковой борозде сердца и, достигнув поперечной борозды, впадает в sinus coronarius; д) v. cordis parva - тонкая ветвь, расположенная в правой половине поперечной борозды сердца и впадающая обычно в v. cordis media, в том месте, где эта вена достигает поперечной борозды.
2. Передние вены сердца, vv. cordis anteriores. - небольшие вены, находятся на передней поверхности правого желудочка и впадают непосредственно в полость правого предсердия.
3. Малые вены сердца, vv. cordis minimae, - очень маленькие венозные стволы, не появляются на поверхности сердца, а, собравшись из капилляров, впадают прямо в полости предсердий и желудочков.
В сердце различают 3 сети лимфатических капилляров: под эндокардом, внутри миокарда и под эпикардом. Среди отводящих сосудов формируются два главных лимфатических коллектора сердца. Правый коллектор возникает у начала задней межжелудочковой борозды; он принимает лимфу от правого желудочка и предсердия и достигает левых верхних передних узлов средостения, лежащих на дуге аорты близ начала левой общей сонной артерии.
Левый коллектор образуется в венечной борозде у левого края легочного ствола, где принимает сосуды, несущие лимфу от левого предсердия, левого желудочка и частично от передней поверхности правого желудочка; далее он направляется к трахеобронхиальным, или трахеальным узлам, или узлам корня левого легкого.
Оба коллектора впадают в узлы переднего средостения, в левые трахеальные или трахеобронхиальные узлы.
Нервы, обеспечивающие иннервацию сердечной мускулатуры, обладающей особым строением и функцией, отличаются сложностью и образуют многочисленные сплетения. Вся нервная система слагается из: 1) подходящих стволов, 2) сплетений в самом сердце и 3) связанных со сплетением узловых полей.
Функционально нервы сердца делятся на 4 вида (И. П. Павлов): замедляющие и ускоряющие, ослабляющие и усиливающие. Морфологически эти нервы идут в составе n. vagus и tr. sympathicus. Симпатические нервы (главным образом постганглионарные волокна) отходят от трех верхних шейных и пяти верхних грудных симпатических узлов: n. cardiacus cervicalis superior - от ganglion cervicale superius, n. cardiacus cervicalis medius - от ganglion cervicale medium, n. cardiacus cervicalis inferior - от ganglion cervicale inferius или ganglion cervicothoracicum s. ganglion stellatum и nn. cardiaci thoracici от грудных узлов симпатического ствола.
Сердечные ветви блуждающего нерва начинаются от его шейного отдела (rami cardiaci superiores), грудного (rami cardiaci medii) и из n. laryngeus recurrens vagi (rami cardiaci inferiores). Подходящие к сердцу нервы слагаются в две группы - поверхностную и глубокую. Поверхностная группа прилежит в верхнем отделе к сонной и подключичной артериям, в нижнем - к аорте и легочному стволу. Глубокая группа, составленная главным образом ветвями блуждающего нерва, ложится на переднюю поверхность нижней трети трахеи. Эти ветви соприкасаются с лимфатическими узлами, расположенными в области трахеи, и при увеличении узлов, например при туберкулезе легких, могут сдавливаться ими, что приводит к изменению ритма сердца. Из перечисленных источников формируются два нервных сплетения (В. П. Воробьев).
1) поверхностное, plexus cardiacus superficialis, между дугой аорты (под ней) и бифуркацией легочного ствола;
2) глубокое, plexus cardiacus profundus, между дугой аорты (позади нее) и бифуркацией трахеи.
Эти сплетения продолжаются в plexus coronarius dexter et sinister, окружающие соименные сосуды, а также в сплетение, расположенное между эпикардом и миокардом. От последнего сплетения отходят внутриорганные разветвления нервов. В сплетениях содержатся многочисленные группы ганглиозных клеток, нервные узлы.
Афферентные волокна начинаются от рецепторов (Е. К. Плечкова) и ИДУТ вместе с эфферентными в составе блуждающего и симпатических нервов.
Околосердечная сумка
Околосердечная сумка, pericardium (в широком смысле слова), представляет замкнутый серозный мешок, в котором различают два слоя: наружный фиброзный, pericardium fibrosum, и внутренний серозный, pericardium serosum. Наружный фиброзный слой переходит в адвентицию крупных сосудистых стволов, а спереди посредством коротких соединительнотканных тяжей, ligamenta sternopericardiaca, прикрепляется к внутренней поверхности грудины. Внутренний серозный слой (pericardium serosum) в свою очередь делится на 2 листка: висцеральный, или упомянутый выше эпикард, и париетальный, сращенный с внутренней поверхностью pericardium fibrosum и выстилающий его изнутри. Между висцеральным и париетальным листками находится щелевидная серозная полость, cavum, pericardii, содержащая небольшое количество серозной жидкости, liquor pericardii. На стволах крупных сосудов, на близком расстоянии от сердца, висцеральный и париетальный листки переходят непосредственно друг в друга. Невскрытый перикард в целом имеет форму конуса, основание которого срастается с centrum tendineum diaphragmatis, а притуплённая верхушка направлена кверху и охватывает корни больших сосудов. С боков перикард прилежит непосредственно к медиастинальной плевре той и другой стороны. Своей задней поверхностью мешок перикарда прилегает к пищеводу и нисходящей аорте. Аорта и легочный ствол окружены со всех сторон общим листком перикарда, так что после вскрытия полости последнего можно обойти вокруг них пальцем. Проход позади аорты и легочного ствола носит название поперечного синуса перикарда, sinus transversus pericardii. Полые вены и легочные вены покрыты серозным листком только частично, так что их кругом обойти нельзя. Пространство, ограниченное нижней полой веной снизу и справа, левыми легочными венами слева и сверху, составляет sinus obliquus pericardii,
Топография сердца
Сердце располагается в переднем средостении асимметрично. Большая часть его находится слева от срединной линии, справа остаются только правое предсердие и обе полые вены. Длинная ось сердца расположена косо сверху вниз, справа налево, сзади наперед, образуя с осью всего тела угол приблизительно в 40°. Сердце при этом как бы повернуто таким образом, что правый венозный отдел его лежит больше кпереди, левый артериальный - кзади. Сердце вместе с околосердечной сумкой в большей части своей передней поверхности (fades sternocostalis) прикрыто легкими, передние края которых вместе с соответствующими частями обеих плевр, заходя спереди сердца, отделяют его от передней грудной стенки, за исключением одного места, где передняя поверхность сердца через посредство перикарда прилегает к грудине и хрящам V и VI левых ребер. Границы сердца проецируются на грудную стенку следующим образом. Толчок верхушки сердца может быть прощупан на 1 см кнутри от lin. mamillaris sinistra в пятом левом межреберном промежутке. Верхняя граница сердечной проекции идет на уровне верхнего края третьих реберных хрящей. Правая граница сердца проходит на 2 - 3 см вправо от правого края грудины от III до V ребра; нижняя граница идет поперечно от хряща V правого ребра к верхушке сердца, левая - от хряща III ребра до верхушки сердца.
Выходные отверстия желудочков (аорта и легочный ствол) лежат на уровне III левого реберного хряща; легочный ствол (ostium trunci pulmonalis) - у грудинного конца этого хряща; аорта (ostium aortae) - позади грудины несколько вправо. Оба ostia atrioventricularia проецируются на прямой линии, идущей по грудине от третьего левого к пятому правому межреберному промежутку (рис. 213).
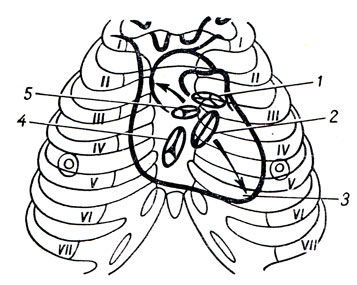
Рис. 213. Проекция на передней поверхности грудной клетки створчатых и полулунных клапанов сердца у взрослого человека (при жизни). Стрелки указывают места наилучшего выслушивания (аускультации): внизу - тонов правого (4) и левого (2) створчатых клапанов; вверху - полулунного клапана аорты (5) и легочного ствола (1); 3 - верхушка сердца
При аускультации сердца (выслушивании тонов клапанов с помощью фонендоскопа) тоны сердечных клапанов выслушиваются в определенных местах: митральный клапан - у верхушки сердца; трехстворчатый клапан - на грудине справа против V реберного хряща; тон клапанов аорты - у края грудины во втором межреберье справа, и тон клапанов легочной артерии - во втором межреберье слева от грудины.
При рентгенологическом исследовании сердца в переднем положении (дорсовентральный ход лучей) (см. рис. 162) видны два светлых легочных поля, между которыми расположена интенсивная темная срединная тень. Она образована наслоением друг на друга теней грудины, сердца с крупными сосудами, органов заднего средостения и грудного отдела позвоночника. Эта тень имеет форму треугольника, обращенного основанием книзу. Боковые контуры тени имеют вид выступов - дуг (двух или трех справа и четырех слева), отделенных друг от друга вдавлениями (рис. 214, 215, 216).
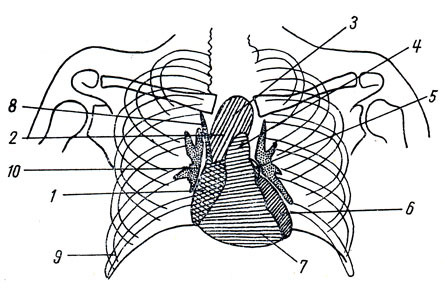
Рис. 214. Схема сердечно-сосудистой тени на рентгенограмме в переднем положении. 1 - правое предсердие; 2 - восходящая аорта; 3 - дуга аорты; 4 - легочный ствол; 5 - ушко левого предсердия; 6 - левый желудочек; 7 - правый желудочек; 8 - верхняя полая вена; 9 - плевральный синус; 10 - корень легкого ('hilus')
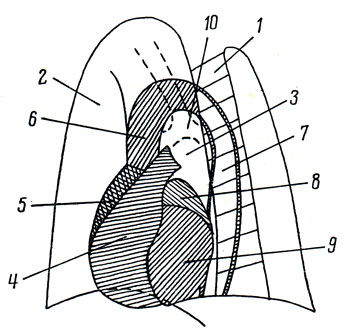
Рис. 215. Схема сердечно-сосудистой тени на рентгенограмме в левом сосковом положении. 1 - позвоночник; 2 - легочное поле (ретростернальное); 3 - ретрокардиальное поле (аортальное окно); 4 - правый желудочек; 5 - правое предсердие; 6 - восходящая аорта; 7 - нисходящая аорта; 8 - левое предсердие; 9 - левый желудочек; 10 - бифуркация трахеи
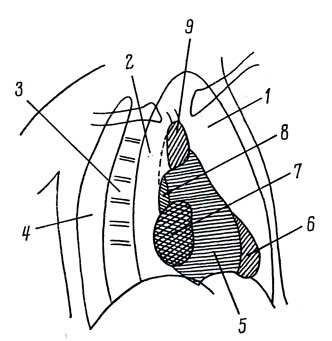
Рис. 216. Схема сердечно-сосудистой тени в правом сосковом положении. 1 - ретростернальное поле; 2 - ретрокардиальное поле; 3 - позвоночник; 4 - ретровертебральное поле; 5 - правый желудочек; 6 - левый желудочек; 7 - правое предсердие; 8 - левое предсердие; 9 - аорта
На правом контуре хорошо выражена нижняя дуга, соответствующая правому предсердию, она образует острый угол с диафрагмой. Верхняя, слабо выпуклая дуга (сосудистая) расположена медиальнее нижней и образована восходящей аортой (в нижней части) и верхней полой веной (в верхней части). Выше видна еще небольшая дуга - она соответствует правой плечеголовной вене. На левом контуре - самая верхняя (первая) дуга соответствует дуге аорты и началу ее нисходящей части, вторая - легочному стволу, третья - левому предсердию (вернее, его ушку) и четвертая - левому желудочку. Место перехода дуги левого желудочка в нижний контур сердечного силуэта отмечается рентгенологически как верхушка сердца. В области второй и третьей дуг левый контур имеет вдавление, или перехват, - так называемая "талия", она как бы отделяет сердце от связанных с ним сосудов (сосудистый пучок).
У взрослого различают три типа положения сердца (рис. 217): 1) косое (встречается чаще всего); 2) горизонтальное; 3) вертикальное.
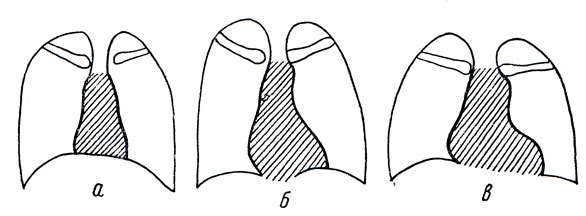
Рис. 217. Варианты формы и положения сердца. а - вертикальное положение сердца; б - косое положение сердца; в - горизонтальное положение сердца
Возрастные изменения сердца выражаются в следующем. У новорожденных сердечно-сосудистая тень занимает почти срединное положение: форма сердца приближается к шаровидной, нижние дуги резко выпуклы; "талия" сглажена. С возрастом наблюдается относительное уменьшение сердечнососудистой тени и перемещение ее налево. В старости вследствие удлинения аорты контуры ее выступают сильнее, "талия" вырисовывается резче; верхушка сердца как бы выпячивается, отделяясь от купола диафрагмы. Половые различия заключаются в том, что у женщин чаще, чем у мужчин, наблюдается горизонтальное положение сердца.
Большое значение в положении сердца имеет высота стояния диафрагмы, которая меняется в зависимости от фазы дыхания*, от степени упитанности (у тучных выше), от возраста (у стариков выше) и от телосложения. У людей с широкой и короткой грудной клеткой, с высоким стоянием диафрагмы, сердце как бы поднимается диафрагмой и ложится на нее, приобретая лежачее, горизонтальное положение. У людей с узкой и длинной грудной клеткой, с низким стоянием диафрагмы, сердце опускается, как бы вытягивается, приобретая вертикальное положение. У людей промежуточного (между двумя описанными видами) телосложения наблюдается косое положение сердца.
* (В момент вдоха сердце опускается, длинник его увеличивается; при выдохе оно поднимается диафрагмой - увеличивается поперечник.)
Большое влияние на величину сердца оказывает развитие мускулатуры. Этим объясняется тот факт, что у женщин при одинаковом росте и весе тела сердце меньше, чем у мужчин. Этим же объясняется зависимость величины сердца от характера профессии. Так, у лиц, занятых физическим трудом, сердце больше, чем у представителей умственного труда. Влияние физической работы на размеры сердца выступает особенно наглядно при рентгенологическом исследовании спортсменов. Увеличение сердца вызывается только теми видами спорта, при которых физическое напряжение носит продолжительный характер, например велосипед, гребля, марафонский бег; самые увеличенные сердца имеют лыжники. Наоборот, у бегунов и пловцов на небольшие дистанции, у боксеров, у легкоатлетов, футболистов и т. п. увеличение сердца обнаруживается в меньшей степени.
При ангиокардиографии (т. е. при рентгенографии сердца и крупных сосудов живого человека после введения в них контрастного вещества) видны отдельные камеры сердца (предсердия и желудочки) и даже сердечные клапаны и сосочковые мышцы (Б. В. Петровский и др.). Интерес представляет рентгенокиносъемка живого сердца в процессе кровообращения (П. Н. Мазаев, 1949). Благодаря этому удается наблюдать, в отличие от изучения сердца на препарате, движение тока крови из предсердий в желудочки, пути притока и оттока крови в каждой камере сердца и работу сердечных клапанов. С помощью ангиокардиографии (А. Н. Бакулев и Е. Н, Мешалкин, 1955) можно видеть венечные артерии сердца и их анастомозы.
ПОИСК:
© ANFIZ.RU, 2011-2022
При использовании материалов сайта активная ссылка обязательна:
http://anfiz.ru/ 'Анатомия и физиология человека'
При использовании материалов сайта активная ссылка обязательна:
http://anfiz.ru/ 'Анатомия и физиология человека'